DECRETO
No 3.338,
de 23 de junho de 2010
Aprova o Manual de Normas Técnicas Médico-Periciais - Segunda Ediçăo.
O GOVERNADOR DO ESTADO DE SANTA CATARINA, no uso da competęncia privativa que lhe confere o art. 71, inciso III, da Constituiçăo do Estado,
D E C R E T A:
Art. 1o Fica aprovado o Manual de Normas Técnicas Médico-Periciais - Segunda Ediçăo, da Diretoria de Saúde do Servidor - DSAS, da Secretaria de Estado da Administraçăo - SEA, parte integrante deste Decreto.
Art. 2o O Secretário de Estado da Administraçăo fica autorizado a promover as alteraçőes e baixar os atos necessários ao fiel cumprimento e aplicaçăo do Manual de que trata este Decreto.
Art. 3o Este Decreto entra em vigor na data de sua publicaçăo.
Art. 4ş
Fica revogado o Decreto nş 4.167, de 30 de março de 2006.
Florianópolis,
23 de junho de 2010.
LEONEL
ARCÂNGELO PAVAN
Governador do Estado
MANUAL
DE NORMAS TÉCNICAS MÉDICO-PERICIAIS SEGUNDA EDIÇĂO
Leonel Arcângelo
Pavan
Governador do Estado
Paulo Eli
Secretário de Estado
da Administraçăo
Waldir Sovernigo
Diretor Geral
Paulo Roberto
Coelho Pinto
Diretor de Saúde do Servidor
Manuela Mendonça
Lisbôa Beirăo
Gerente de Perícia Médica
ÍNDICE GERAL
Capítulo I - Da
Introduçăo_______________________________________5
Capítulo II - Da Saúde -
Conceituaçăo Básica________________________5
Capítulo III - Da Saúde do
Servidor________________________________6
Capítulo IV - Da Capacidade
Laborativa____________________________6
Capítulo V - Da Incapacidade
Laborativa___________________________7
Capítulo
VI - Da Invalidez______________________________________8
Capítulo VII - Dos Exames
Periciais______________________________8
Capítulo VIII - Do Exame Pericial
para Admissăo____________________10
Capítulo IX - Da Licença para Tratamento
de Saúde__________________18
Capítulo X - Da Licença e
Procedimentos Decorrentes de Acidente no Trabalho ou Doença
Profissional_________________________________35
Capítulo XI - Da Licença para
Tratamento de Saúde de Pessoa da Família_____________________________________________________36
Capítulo XII - Da Licença ŕ
Gestante_____________________________40
Capítulo XIII - Da Readaptaçăo
Funcional_________________________44
Capítulo XIV - Da
Remoçăo___________________________________49
Capítulo XV - Da Aposentadoria por
Invalidez______________________52
Capítulo XVI - Da Isençăo de Imposto de
Renda____________________88
Capítulo XVII - Da Isençăo da
Contribuiçăo Previdenciária_____________91
Capítulo XVIII - Da Reversăo de
Aposentadoria_____________________92
Capítulo XIX - Da Integralizaçăo de
Proventos______________________94
Capítulo XX - Do Salário
Triplo_________________________________95
Capítulo XXI - Da Inscriçăo no
IPREV/Pensăo Previdenciária__________97
Capítulo XXII - Da Inscriçăo no
Plano de Saúde ____________________100
Capítulo XXIII - Do Exame Pericial por Junta Médica____________103
Capítulo XXIV - Dos Procedimentos Técnicos__________________104
Anexo II - Tabela de Snellen__________________________________115
Anexo III - Dos Critérios de Avaliaçăo do Candidato ou
Servidor que Apresenta a Síndrome de Imunodeficięncia Adquirida -
AIDS__________________116
Anexo IV - Instruçăo Normativa_______________________________118
Anexo V - Consenso Nacional sobre Voz Profissional_______________123
Anexo VI - Da Remoçăo durante Estágio Probatório________________127
Anexo VII - Da Aposentadoria por Invalidez - Estágio
Probatório_______129
Anexo
VIII - Do Exame Ortopédico (Orientaçőes Práticas)___________132
Anexo IX - Do Ressarcimento de Despesas Decorrentes de
Acidente em
Serviço_________________________________________________136
Anexo
X - Resoluçăo CFM nş 1851/2008________________________137
Das
Referęncias Bibliográficas_______________________________140
Da
Elaboraçăo do Manual___________________________________141
CAPÍTULO I
DA INTRODUÇĂO
O presente trabalho é resultado do estudo, da
discussăo e do aprimoramento técnico da primeira ediçăo do Manual de Perícia
Médica, buscando complementá-lo e manter os serviços da perícia médica estadual
continuadamente atualizados.
CAPÍTULO II
DA SAÚDE - CONCEITUAÇĂO BÁSICA
Ao propormos a
revisăo deste Manual que trata de procedimentos para os serviços de saúde dos
servidores públicos estaduais, é essencial analisar o significado de “saúde sob
a perspectiva histórica”.
A saúde, no
decorrer da construçăo do processo sociocultural da humanidade, tem sido
definida por diversos modos. Na Grécia antiga, a saúde era uma condiçăo de
equilíbrio do corpo - mens sana in corpore sano. Para os índios
norte-americanos, a saúde era estar em harmonia com a natureza. Os chineses
antigos acreditavam que saúde era o reflexo de uma força chamada “QI” (Edelman
1986).
Năo obstante
esse caráter humanitário e holístico proposto por diversas civilizaçőes no
decorrer da História, a medicina ocidental, no início do século XX, talvez
influenciada pela visăo positivista, construiu um modelo de saúde
compartimentalizado. Essa visăo perdurou durante todo o século XX, o que levou
a concepçăo de saúde curativa e năo preventiva, cujo foco primário
concentrou-se na doença e na incapacidade. Somente na década de noventa, a postura
médica em funçăo dos custos crescentes desse modelo, começou a mudar para uma
visăo mais holística e completa do que é saúde.
Em 1946, a
Organizaçăo Mundial de Saúde introduziu dimensăo mais qualitativa de saúde em
sua definiçăo: saúde é um estado de completo bem-estar físico, mental e social
e năo somente a ausęncia de doença ou enfermidade, ou numa definiçăo mais
contemporânea: saúde é a qualidade de vida envolvendo as aptidőes individuais
do ponto de vista social, emocional, mental, espiritual e físico decorrentes
das adaptaçőes ao ambiente em que vivem os indivíduos.
A Constituiçăo de 1988 avançou no campo do trabalho e da saúde,
tratando a saúde como questăo de direito, sendo a saúde percebida, năo apenas
como ausęncia de doença, mas sim como “resultante das condiçőes de alimentaçăo,
educaçăo, salário, meio ambiente, trabalho, transporte, emprego, lazer e
liberdade, acesso aos serviços de saúde”.
A saúde adquire, assim, status de direito social, e a
Saúde do Trabalhador ultrapassa os limites com os quais vinha trabalhando,
dentro dos conceitos de higiene e segurança do trabalho (Mendes, 1999).
CAPÍTULO
III
DA
SAÚDE DO SERVIDOR
Para caracterizar o caráter
holístico de saúde que irá nortear este Manual, torna-se necessário buscar a
definiçăo de saúde do servidor, que se insere em uma das áreas da Saúde Pública
e tem como objetivos primordiais a promoçăo e proteçăo da saúde do trabalhador,
por meio do desenvolvimento de açőes de vigilância dos riscos dos agravos e da
organizaçăo e prestaçăo da assistęncia aos trabalhadores, compreendendo
procedimentos de diagnóstico, tratamento e readaptaçăo funcional de forma
integrada.
O conceito de “Promoçăo de Saúde”,
norteador deste Manual, amplia o espírito do Direito Administrativo vigente,
focado tăo somente na capacidade laboral do servidor, exprimindo, dessa forma,
idéia de interdisciplinaridade, o que exigirá preparo amplo e visăo abrangente
dos profissionais de saúde envolvidos.
CAPÍTULO
IV
DA
CAPACIDADE LABORATIVA
Capacidade laborativa pode ser considerada o ter
saúde suficiente ou mínima para o trabalho. É exigęncia principal do mercado, e
só vende sua força de trabalho quem tem “saúde suficiente” para executar o
trabalho requerido. A produçăo năo necessita de trabalhadores saudáveis, mas
sim de indivíduos que possam garantir a produtividade esperada. “O que importa
năo é saúde do trabalhador, mas a saúde necessária ŕ produçăo”, como enfatiza
Ribeiro (1999).
A avaliaçăo pericial da capacidade
laborativa é destinada a responder aos quesitos estabelecidos, atendendo aos
conceitos e aos critérios legais e padronizados neste Manual.
No critério de avaliaçăo da
capacidade laborativa, deve-se considerar os seguintes elementos: alteraçőes
mórbidas obtidas por meio da anamnese, exame físico, exames laboratoriais e, se
necessário, pareceres de outros profissionais de saúde; histórico ocupacional,
avaliaçăo psicossocial e verificaçăo de causalidade com a ocupaçăo atual e
passada (nexo causal) e outras julgadas assim como observância dos dispositivos
legais.
A presença da doença, por si só,
năo significa a existęncia de incapacidade laborativa - o que importa é a sua
repercussăo no desempenho das atividades.
Na avaliaçăo da capacidade
laborativa e suas consequęncias, como no caso da concessăo ou năo da licença
médica para tratamento de saúde, assim como da sua suspensăo, o médico perito
deve levar em conta a relaçăo entre a patologia apresentada e a incapacidade
para o trabalho, considerando o aspecto socioeconômico do servidor, entre
outros. Esse também foi o entendimento do Conselho Federal de Medicina ao
publicar a Resoluçăo CFM 1.851, de 18 de agosto de
2008, que será apresentada ao longo deste Manual.
CAPÍTULO
V
DA
INCAPACIDADE LABORATIVA
Entende-se por incapacidade
laborativa a impossibilidade de desempenho do servidor de atividades
específicas ao seu cargo, funçăo ou emprego, decorrentes das alteraçőes
patológicas consequentes aos agravos apresentados. Deverăo ser sempre
considerados, dentro do critério de avaliaçăo da incapacidade, a possibilidade
de agravamento da doença, bem como o risco de vida para a pessoa ou para
terceiros, que a continuaçăo do trabalho possa acarretar, sob determinadas
condiçőes em que ele é executado pelo servidor.
O conceito de incapacidade deve
ser analisado quanto ao grau, ŕ duraçăo e ŕ profissăo ou ŕ funçăo desempenhada.
Quanto ao grau, a incapacidade
laborativa pode ser parcial ou total:
a) considerar-se-á como parcial o
grau de incapacidade que ainda permita (capacidade residual) o desempenho de
atividade laboral, com restriçőes, porém sem risco de vida ou agravamento
maior;
b) considerar-se-á incapacidade
total a que gera a impossibilidade de desempenho de atividade laboral, năo
permitindo atingir a média de rendimento, alcançada em condiçőes normais, pelos
servidores do cargo, funçăo ou emprego do examinado.
Quanto ŕ duraçăo, a incapacidade
laborativa pode ser temporária ou permanente:
a) considera-se temporária a
incapacidade para a qual se pode esperar recuperaçăo dentro de prazo previsível
ou năo;
b) considera-se incapacidade
permanente aquela insuscetível de alteraçăo com os recursos da terapęutica,
readaptaçăo e reabilitaçăo disponíveis ŕ época da avaliaçăo pericial.
Quanto ŕ profissăo, a incapacidade
laborativa pode ser:
a) uniprofissional: em que o
impedimento alcança apenas uma atividade específica;
b) multiprofissional: em que o
impedimento abrange diversas atividades profissionais;
c) omniprofissional: implica a
impossibilidade do desempenho de toda e qualquer atividade laborativa. Esse
conceito tem caráter teórico, salvo e objetivo, exceto em situaçőes
transitórias.
CAPÍTULO VI
DA INVALIDEZ
Entende-se por invalidez a
incapacidade laborativa total, permanente e omniprofissional, insuscetível de
recuperaçăo ou readaptaçăo profissional, em consequęncia de doença ou acidente.
As conclusőes da avaliaçăo da
incapacidade, com base em exame pericial, deverăo ser as mais rápidas
possíveis, de modo a permitir diagnósticos sindrômicos ou sintomáticos diante
de incapacidade.
A incapacidade permanente ou
invalidez acarreta a aposentaria, por tornar o servidor incapaz de prover a sua
subsistęncia e/ou a realizaçăo das atividades da vida diária.
CAPÍTULO VII
DOS EXAMES PERICIAIS
A
realizaçăo dos diversos exames médico-periciais dos servidores do Poder
Executivo do Estado de Santa Catarina é de competęncia da Diretoria de Saúde do
Servidor - DSAS, da Secretaria de Estado da Administraçăo - SEA.
Os
exames periciais deverăo ser realizados nas unidades periciais mais próximas ao
local em que reside o servidor.
A
análise de qualquer solicitaçăo de benefício terá que seguir obrigatoriamente a
legislaçăo vigente que norteia a sua concessăo.
Nas
avaliaçőes médico-periciais deve-se observar:
1.
Os laudos, relatórios ou quaisquer documentos relativos ŕ situaçăo de
saúde/doença dos servidores deverăo ser emitidos de forma clara e legível, bem
como deverăo conter a data de emissăo, a assinatura com carimbo e CRM do
médico-perito; e
2.
Os campos dos documentos relativos ŕ situaçăo de saúde/doença do servidor deverăo
ser completamente preenchidos, com o maior número de informaçőes relativas ŕ
situaçăo do servidor.
Tal
preenchimento é de competęncia e responsabilidade exclusivas do médico-perito.
Os campos năo utilizados deverăo ser anulados.
Essas
recomendaçőes seguem legislaçăo relativa ŕ matéria do Conselho Federal de
Medicina (leis, pareceres e resoluçőes), do Código de Ética Médica e do Código
Penal.
3.
Prontuários mal preenchidos impossibilitam investigaçőes nos casos de erros e
de omissőes cometidos por profissionais de saúde.
Isso
contribuiu para que a Comissăo de Defesa do Consumidor aprovasse, em 3 de
dezembro de 2008, o Projeto de Lei nş 3.310/08,
do Deputado Cezar Silvestri (PPS/PR), que considera infraçăo sanitária o
preenchimento de receitas e prontuários médicos de forma ilegível ou que possa
induzir a erro. A proposta modifica a Lei nş 6.437, de 20 de agosto de 1977, que
configura infraçőes ŕ legislaçăo sanitária federal, estabelece as sançőes
respectivas, e dá outras providęncias.
4. A Resoluçăo CFM nş 1.851 - DOU de 18 de agosto de
2008, alterou o art. 3ş da Resoluçăo CFM nş 1.658, de 13 de fevereiro
de 2002, que normatiza a emissăo de atestados médicos e dá outras providęncias.
Quando o atestado for solicitado pelo paciente ou seu representante legal para
fins de perícia médica deverá observar: o diagnóstico; os resultados dos exames
complementares; a conduta terapęutica; o prognóstico; as consequęncias ŕ saúde
do paciente; o provável tempo de repouso estimado necessário para a sua
recuperaçăo, que complementará o parecer fundamentado do médico perito, a quem
cabe legalmente a decisăo do benefício previdenciário, tais como:
aposentadoria, invalidez definitiva, licença para tratamento de saúde,
readaptaçăo; bem como registro de dados de maneira legível; identificando o
emissor, mediante assinatura e carimbo ou número de registro no Conselho
Regional de Medicina.
CAPÍTULO
VIII
DO EXAME PERICIAL PARA ADMISSĂO
I
- Conceito: exame médico-pericial realizado para todas as formas de admissăo
(nomeaçăo, readmissăo, aumento de carga horária e reversăo) em se tratando de
servidor púbico ocupante de cargo efetivo.
II
- Objetivo: no exame médico-pericial do servidor efetivo, para fins de
admissăo, em todas as suas formas (nomeaçăo, readmissăo, aumento de carga
horária e reversăo), deverá ser feito um prognóstico de vida laboral, tendo
como base os parâmetros técnicos corroborados pela experięncia pericial e
clínica, considerando-se que as doenças eventualmente diagnosticadas,
incipientes ou compensadas, năo venham a se agravar nem predispor as outras
situaçőes que provoquem permanęncia precária no trabalho, com licenciamentos
frequentes e aposentadorias precoces. O candidato deve ser avaliado no seu
aspecto geral, com enfoque nas exigęncias específicas do cargo a que se propőe.
O
ingresso de candidato que apresenta necessidades especiais é regulado por lei
específica (Anexo I), entretanto, devendo-se seguir a rotina do exame pericial
para admissăo, nos aspectos năo relacionados ŕs suas limitaçőes. Por ocasiăo do
exame admissional é obrigatório que o candidato ŕ vaga de portador de
necessidade especial apresente o “Laudo da Comissăo Interdisciplinar”
regularmente constituída com base na legislaçăo específica, que estabelecerá o
enquadramento técnico como efetivo portador, com base na legislaçăo estadual e
federal, cabendo finalmente ŕ Geręncia de Perícia Médica - GEPEM, da Secretaria
de Estado da Administraçăo - SEA, a definiçăo da capacidade laborativa para a
vaga já definida pela referida Comissăo.
Para os servidores temporários e/ou
comissionados, permanecem as regras determinadas pelo correspondente órgăo
previdenciários (INSS/MTe), devendo para tal apresentar Atestado de Saúde
Ocupacional (admissional) emitido por médico legalmente habilitado.
III - Legislaçăo: a posse do servidor deverá obedecer ao que determina:
a) a Lei nş 6.745, de 28 de dezembro de 1985
(Estatuto dos Servidores Públicos Civis do Estado):
Art. 5ş A admissăo ao
serviço estadual dependerá sempre de aprovaçăo prévia em concurso público,
exceto para o provimento de cargos em comissăo.
Parágrafo
único. O concurso objetiva selecionar candidatos através de avaliaçăo de
conhecimentos e qualificaçăo profissionais, mediante provas ou provas e
títulos, seguido de exame das condiçőes de sanidade físico-mental, salvo quando
se tratar de funcionário público em efetivo exercício, e verificaçăo de
desempenho das atividades do cargo, em estágio probatório.
Art. 10. A nomeaçăo em
caráter efetivo observará o número de vagas existentes, obedecerá ŕ ordem de
classificaçăo e será feita para o cargo objeto de concurso, atendido o
requisito de aprovaçăo em exame de saúde (art. 5ş, parágrafo único),
ressalvados os casos de incapacidade física temporária.
§ 1ş A inspeçăo de
saúde será procedida pelo órgăo médico oficial que concluirá pela aptidăo ou
năo para o exercício do cargo público.
§
2ş A deficięncia de capacidade física nos termos deste artigo,
comprovadamente estacionária, năo será considerada impedimento para a
caracterizaçăo da capacidade psíquica e somática, desde que tal deficięncia năo
impeça o desempenho normal das funçőes inerentes ao cargo.
Art. 14. A posse terá lugar
no prazo de 30 (trinta) dias da data da publicaçăo do ato de nomeaçăo no Diário
Oficial.
§ 1ş A requerimento do interessado, o prazo
para a posse poderá ser prorrogado por mais 30 (trinta) dias ou enquanto durar
o impedimento, se estiver comprovadamente doente.
[...]
b) a Lei nş 6.844, de 29 de julho de 1986 (Estatuto do
Magistério Público do Estado de Santa Catarina):
Art.
23. Tem-se pôr empossado o membro do magistério após a assinatura do termo de
compromisso, precedido de prova de capacidade física e mental para o exercício
do magistério, realizada pôr órgăo médico oficial.
Art.
25. A posse se dá no prazo de 30 (trinta) dias, contados da publicaçăo do ato
de nomeaçăo no Diário Oficial do Estado, quando também iniciar-se-á o
exercício.
§ 1ş
A requerimento do interessado, dirigido ŕ autoridade competente para dar posse,
esse prazo pode ser prorrogado pôr até 30 (trinta) dias, ou, em caso de doença,
pelo período que perdurar o impedimento.
[...]
c) a Lei nş 6.843, de 28 de julho de
1986 (Estatuto da Polícia Civil do Estado de Santa Catarina):
Art.
15. Săo requisitos para nomeaçăo em cargo de provimento efetivo da Policia
Civil:
[...]
V -
gozar de boa saúde, comprovada pôr inspeçăo medica oficial;
Art.
20. A posse se dá no prazo de 30 (trinta) dias contados da data da publicaçăo
do ato de nomeaçăo pelo Diário Oficial do Estado.
§ 1ş Este prazo pode ser prorrogado, no máximo por mais 30
(trinta) dias, pela autoridade competente para dar posse a requerimento do
interessado ou, em caso de doença, enquanto durar o impedimento.
[...]
IV - Avaliaçăo
médico-pericial: constará de exame clínico e análise de exames complementares,
solicitados de acordo com a atividade a ser exercida e com as normas vigentes
por ocasiăo da admissăo.
A
relaçăo desses exames, assim como os formulários utilizados, deverăo ser
atualizados periodicamente, tendo em vista a constante evoluçăo
técnico-científica.
Todo
candidato deverá ter sua história mórbida pregressa devidamente pesquisada, ser
submetido a exame físico completo e ter seus exames complementares obrigatórios
avaliados criteriosamente.
Em
qualquer dúvida, deverá o médico-perito subsidiar seu parecer com outros exames
complementares e/ou pareceres especializados que achar necessário.
V
- Exames complementares: os exames necessários para a posse do servidor efetivo
estăo relacionados no quadro a seguir, tendo eles validade de 60 (sessenta)
dias (para exames laboratoriais, ECG e audiometria/laringoscopia) e 90
(noventa) dias para exames radiológicos.
|
GRADE
I |
Sangue: hemograma completo, glicemia, sorologia para Lues; Parcial de Urina; Raios-X de Tórax (PA+Perfil); Eletrocardiograma com laudo (acima de 35 anos de idade). |
|
GRADE
II |
Raios-X dinâmico em flexo extensăo de
coluna lombo-sacra 2P; Raios-X de bacia panorâmico; Raios-X digital de ombro dominante com descriçăo de acrômio - 2P; Caderneta de vacinaçăo (Tétano). |
|
GRADE
III |
Audiometria. |
|
GRADE
IV |
Audiometria;
Laringoscopia indireta; Caderneta de vacinaçăo (Rubéola); Raios-X digital de ombro dominante com descriçăo do acrômio 2P. |
|
GRADE
V |
Acuidade
visual com e sem correçăo (tonometria, fundo de olho, senso cromático).
Deverá ser emitido laudo por oftalmologista.
|
|
GRADE VI |
HCV; HBsAg e AntiHBsAg; Caderneta de Vacinaçăo (Difteria, Tétano, Hepatite B, Rubéola). |
|
CARGOS/COMPETĘNCIAS/EXIGĘNCIAS |
GRADE EXAMES |
|
Para
todos os cargos. |
Grade I |
|
Exigęncia física: esforços físicos de membros superiores, inferiores e coluna vertebral (carregamento e levantamento de peso, capinagem e varriçăo contínua). Ex: artífices, auxiliares de serviços gerais, merendeiras, técnicos de enfermagem. |
Grades I e II |
|
Professores e auxiliares de sala. |
Grades I e IV |
|
Professores de Educaçăo Física. |
Grades I, II e IV |
|
Contato direto e permanente e/ou manuseio com agentes biológicos: contato direto e permanente com materiais biológicos (fluídos orgânicos, secreçőes) e pacientes. Ex: médicos, enfermagem em geral, legistas, auxiliar de necropsia, bioquímicos e auxiliares, dentistas e auxiliares. |
Grades I e VI |
|
Operadores de máquinas pesadas: trator, retroescavadeira, rolo compressor, moto empilhadeira. |
Grades I, II, III e V |
|
Exigęncia visual: acuidade visual bilateral compatível com a funçăo e com discriminaçăo de cores: químico, aviador, eletricista, motorista, gráfico, laboratorista, datiloscopista, papiloscopista, médico oftalmologista e radiologista, odontólogo, agente de policia, escrivăo de polícia, delegado de polícia, cargos/funçăo pública que exija porte de arma. |
Grades I e V |
|
Obs. 1: a critério do médico perito, poderăo ser solicitados outros exames. Obs. 2: năo cabe ao órgăo pericial diagnosticar doenças, compete ao candidato demonstrar sua higidez portanto, todos os exames além das grades, correrăo por conta do candidato. Obs. 3: na formulaçăo dos editais para concurso, as grades de exames e suas indicaçőes deverăo ser publicadas. Obs. 4: caso o órgăo pretenda inserir outros exames e avaliaçőes alem da grade de exames admissionais previstos, dever ser explicitado no edital de concurso que săo dissociados do admissional. Obs.
5: quando solicitados exames e avaliaçőes que năo estejam contemplados na
grade oficial, a apresentaçăo dos mesmos ao perito, năo ensejarăo inaptidăo. |
|
VI - Resultado da avaliaçăo pericial: de acordo com o
resultado da avaliaçăo médico-pericial, o candidato poderá ser considerado
apto, inapto ou com incapacidade temporária.
O
laudo contendo o resultado da avaliaçăo será expedido em 2 (duas) vias, devendo
constar no mesmo as assinaturas e carimbos do perito examinador e perito
revisor. O prontuário completo do exame admissional deverá ficar arquivado na
Geręncia de Perícia Médica - GEPEM, da Secretaria de Estado da Administraçăo - SEA.
Quando
“APTO”, a primeira via do laudo será entregue ao interessado.
Se
o candidato for considerado “Inapto”, o laudo será encaminhado ao setorial de
pessoal para conhecimento, podendo o interessado solicitar recurso. Nesse caso,
a reavaliaçăo do candidato será feita por Junta Médica.
Ao
candidato que eventualmente apresentar “Incapacidade Temporária” por problemas
passíveis de resoluçăo, será concedido prazo para tratamento a critério do
perito, conforme determinaçăo estatutária. Nesses casos será enviado ofício
comunicando o setorial e o servidor da necessidade de reavaliaçăo após o
tratamento, podendo o prazo ser prorrogado, conforme previsto no Estatuto.
Os
laudos conclusivos de aptidăo terăo validade para fins de posse pelo período de
60 (sessenta) dias a partir da sua expediçăo.
VII - Operacionalizaçăo: após realizaçăo dos exames complementares, o candidato deverá solicitar
ao setor de recursos humanos do órgăo de origem da futura lotaçăo, o
agendamento na Geręncia de Perícia Médica - GEPEM para realizaçăo do exame
médico admissional, ocasiăo em que deverá comparecer na data e horário
previamente agendados, munido do documento de identidade e resultados dos
exames complementares realizados. O agendamento do exame
pericial para admissăo deverá ser realizado somente após a publicaçăo do ato de
nomeaçăo.
VIII - Consideraçőes gerais: na avaliaçăo
ortopédica será considerado inapto o candidato que apresentar afecçăo congęnita
ou adquirida do sistema osteoarticular ou muscular, que incapacitem total ou
parcialmente para as atividades do cargo pleiteado. As demais alteraçőes
osteomusculares devem ser avaliadas do ponto de vista da limitaçăo funcional
que acarretem, do prognóstico clínico e das funçőes inerentes ao cargo
pleiteado.
Nos
cargos que impliquem exigęncia de esforços físicos acentuados, levantamento
e/ou transporte de pesos, recomenda-se a solicitaçăo de exames complementares
específicos para o tipo de tarefa a ser realizada.
Do
ponto de vista cardiológico, năo será admitido o portador de doenças cardíacas
congęnitas ou adquiridas com alteraçőes hemodinâmicas significativas, mesmo que
momentaneamente compensadas. As seguintes arritmias: bradicardia sinusal,
extrassistolia isolada (até 5pm), ritmo juncional ou auricular esquerdo,
bloqueio de ramo direito do feixe de Hiss, Síndrome de Wolff
Parkinson White, Bloqueio da Divisăo Ântero-Superior - BDAS e hemibloqueio
de ramo direito (BIRD), na ausęncia de sinais de cardiopatia (comprovada por
dados clínicos, radiológicos e eletrocardiográficos), năo serăo consideradas
incapacitantes para o ingresso na funçăo pública. Essas mesmas arritmias
acompanhadas de algum sinal de cardiopatia e as demais arritmias serăo sempre
analisadas em funçăo da sua repercussăo hemodinâmica e em face da cardiopatia
que as origina.
O
exame oftalmológico é indispensável para o ingresso em determinados cargos
públicos, sendo necessário avaliar a acuidade visual (sem e com correçăo), o
fundo de olho, a tonometria e o senso cromático.
A
acuidade visual mínima pela escala de Snellen (Anexo II) năo deverá ser
inferior a 20/40 no olho de menor visăo quando for indispensável ŕ exigęncia de
visăo binocular e nunca inferior a 20/70 quando a visăo monocular for
suficiente, com ou sem correçăo de lentes.
A
visăo subnormal, cegueira e cegueira legal săo impeditivas para o ingresso no
serviço público, exceto para os candidatos a vagas destinadas a portadores de
necessidades especiais, desde que haja compatibilidade com a funçăo.
A
Organizaçăo Mundial da Saúde - OMS classifica como visăo subnormal ŕquela
acuidade visual que no melhor olho, com a melhor correçăo possível, esteja
entre 0,3 e 0,05, ou campo visual muito reduzido. Abaixo de 0,05 até percepçăo
da luz ou com campo visual somente no ponto central da fixaçăo, mesmo se a
acuidade central năo estiver comprometida, é considerada “cegueira legal”.
Ausęncia absoluta de percepçăo da luz é a “cegueira absoluta”.
As
oftalmopatias monoculares, congęnitas ou adquiridas, que năo interferirem na
acuidade visual do olho normal, permite o ingresso em cargos que năo exijam
visăo binocular.
O
portador de nubéculas ou leucomas terá seu ingresso permitido, desde que tais
alteraçőes de córnea năo interfiram na visăo e năo sejam produzidas por
distrofias heredo-familiares.
Maculopatias
serăo permitidas desde que a visăo năo seja inferior a 20/40 no melhor olho e
que o cargo năo exija visăo binocular.
Os
transtornos de senso cromático contraindicam o ingresso para todos os cargos em
que haja necessidade de diferenciar cores, por exemplo: guarda rodoviário,
farmacęuticos, químicos, aviadores, eletricista, motorista, policial e demais
atividades que impliquem em porte de arma.
Para
o ingresso no cargo de investigador, delegado e escrivăo de polícia, há
necessidade de acuidade visual mínima de 20/40 pela escala de Snellen no
pior dos olhos, sendo sempre indispensável ŕ existęncia de visăo binocular.
Linotipistas,
gráficos e fotógrafos, deverăo ter visăo binocular e um mínimo 20/30 de
acuidade visual pela escala de Snellen, com ou sem correçăo no pior dos
olhos.
Laboratoristas,
datiloscopistas, papiloscopistas, médicos oftalmologistas, radiologistas,
odontólogos, deverăo ter visăo binocular e acuidade visual năo inferior a
20/40, com ou sem correçăo, no pior dos olhos.
Săo
consideradas impeditivas para o ingresso no serviço público, as deficięncias
auditivas em que se constate perda bilateral parcial ou total de 41 decibéis ou
mais, aferida por audiograma nas frequęncias de 500, 1000, 2000 e 3000 Hz.
As
disfonias e disacusias (Anexo V) - alteraçőes que interferem diretamente no
exercício de atividades que exijam a plenitude do uso da audiçăo e voz -
deverăo ser avaliadas considerando os laudos de laringoscopia indireta e
audiometria. Nas disfonias passíveis de tratamento, considerar-se-á a
existęncia de incapacidade temporária até que se comprove a recuperaçăo
anatômica e funcional das cordas vocais.
Neoplasias
malignas na vigęncia de tratamento quimioterápico, radioterápico ou
imunossupressor, serăo impeditivas para o ingresso, considerando-se ainda o
estadiamento clínico, prognóstico, recidiva da doença, metástase e sequelas do
tratamento.
Sintomas
e sinais de doenças mentais deverăo ser observados no candidato a ingresso,
além de antecedentes de tratamento ou internaçăo psiquiátrica. Na ocorręncia desses
antecedentes e/ou indícios de internaçăo psiquiátrica, a aptidăo vai depender
da avaliaçăo especializada da situaçăo atual, das sequelas existentes e do grau
de complexidade da funçăo que irá exercer.
A
existęncia de quadro neurológico de caráter evolutivo ou mesmo estabilizado,
mas com graves sequelas, é impeditivo para o ingresso.
Na
referęncia de antecedente de crises convulsivas, recomenda-se necessidade de
parecer neurológico, estando a aptidăo diretamente relacionada com a
complexidade e risco do cargo pleiteado.
As
doenças alérgicas em geral năo săo impedimento para admissăo a năo ser quando
houver alguma complicaçăo, intercorręncia ou associaçăo com outra entidade
mórbida.
O
candidato diabético será considerado apto quando em tratamento clínico e
compensaçăo metabólica, desde que năo apresente alteraçőes oftalmológicas,
vasculares e neurológicas. As disfunçőes tireoideanas compensadas permitem o
ingresso.
O
candidato HIV reagente, assintomático, é considerado apto para ingresso, porém
aquele que já apresentar repercussőes clínicas da Síndrome da Imunodeficięncia
Adquirida -AIDS, deverá ter sua capacidade laborativa avaliada de acordo os
critérios internacionalmente aceitos (Anexo III).
Quadros
de tuberculose ativa deverăo ser tratados e reavaliados após o tratamento,
sendo considerados aptos ŕqueles que năo apresentarem sequelas incapacitantes
originadas desta doença.
O
candidato com diagnóstico de Hanseníase será avaliado quanto a sua situaçăo
clínica atual, forma da doença e tratamento, sendo que o prognóstico e as
sequelas decorrentes, nortearăo a concessăo ou năo da aptidăo.
Quadros
comprovados de hepatopatias crônicas com insuficięncia hepática săo impeditivos
para o ingresso.
Outras
situaçőes detectadas no exame médico pericial para fins de ingresso, deverăo
ser avaliadas, de acordo com o conhecimento clínico pericial do examinador,
subsidiado de exames complementares e pareceres especializados. Ainda
persistindo dúvidas quanto ŕ situaçăo avaliada, deverá o perito examinador solicitar
composiçăo de junta médica para reavaliaçăo e parecer conclusivo.
CAPÍTULO
IX
DA
LICENÇA PARA TRATAMENTO DE SAÚDE
I
- Conceito: licença solicitada para o servidor que, por motivo de doença
comprovada, esteja momentaneamente incapacitado para exercer suas funçőes. Para
concessăo da licença é indispensável o exame médico-pericial, que determinará o
prazo da mesma.
II - Objetivo: o servidor tem direito ŕ
licença médica para tratamento quando um problema de saúde o impedir de exercer
suas atividades no trabalho, devendo este, ser objeto de exame pericial a ser
realizado pela Geręncia de Perícia Médica - GEPEM. Năo serăo objeto de
avaliaçăo as licenças de até 3 (tręs) dias/męs, as quais deverăo ser abonadas
pela chefia imediata.
Os servidores com contrato temporário ou
comissionado terăo apenas seus primeiros 15 (quinze) dias de afastamento
avaliados pela Geręncia de Perícia Médica - GEPEM, e na necessidade da
prorrogaçăo deste, tal benefício deverá ser avaliado pelo órgăo previdenciário
competente (INSS). Em caso de novo benefício, pela mesma situaçăo clínica, no
prazo de até 60 (sessenta) dias a contar do último dia de afastamento, o
servidor deverá solicitar prorrogaçăo do benefício ao INSS. Em se tratando de
outra patologia, o servidor será avaliado pela Geręncia de Perícia Médica como
se fosse uma licença inicial, independente do período decorrido desde o término
na licença anterior (regulamentado pela Instruçăo Normativa
010/2004/DIRH/DAPS/SEA - Anexo IV). O
disposto no art. 10 da Lei Complementar nş 456/09 somente se aplica ao
servidor que já tenha se afastado pelo período de 3 (tręs) dias/męs,
independente da patologia.
III -
Legislaçăo: a licença para tratamento de saúde tem por base legal:
a) a Lei Complementar nş 412, de 26 de junho de 2008 (IPREV).
Art. 60.
....................................................................................
I - a licença para tratamento de saúde será
concedida por até 2 (dois) anos, podendo ser prorrogada uma única vez por igual
período, mediante manifestaçăo de perícia médica oficial;
II - expirado o período máximo de licença e năo
estando em condiçőes de reassumir o cargo ou de ser readaptado, o segurado
considerado inválido para o serviço público em geral será aposentado por
invalidez; e
III - o período compreendido entre o término da
licença para tratamento de saúde e a publicaçăo do ato de aposentadoria por
invalidez será considerado como de prorrogaçăo da licença.
b) a Lei nş
6.745, de 28 de dezembro de 1985 (Estatuto dos Servidores Públicos Civis do
Estado):
Art. 65. O funcionário
portador de doença transmissível poderá ser compulsoriamente licenciado,
enquanto durar essa condiçăo, a juízo do órgăo sanitário.
Art. 66. A licença para
tratamento de saúde será concedida por iniciativa da Administraçăo Pública ou a
pedido do funcionário ou de seu representante.
§ 1°
Incumbe a Chefia imediata promover a apresentaçăo do funcionário ŕ inspeçăo
médica.
§ 2° O funcionário
licenciado năo poderá recusar a inspeçăo médica, sob pena de suspensăo da
licença.
Art. 67. A inspeçăo médica será feita por intermédio
de órgăo médico oficial e, subsidiariamente, por outros especialistas.
§ 1° Será admitido
laudo de médico ou especialista năo credenciado, mediante a homologaçăo do
órgăo médico oficial.
§ 2° Năo sendo homologado
o laudo, na forma deste artigo, o período de ausęncia ao trabalho será
considerado como de licença para tratamento de interesses particulares, sem
prejuízo das investigaçőes necessárias, inclusive quanto ŕ responsabilidade do
médico atestante.
Art. 68. Fica impedido o
funcionário licenciado para tratamento de saúde de exercer atividades
remuneradas, sob pena de cassaçăo da licença.
c) a Lei nş
6.844, de 29 de julho de 1986 (Estatuto do Magistério Público do Estado de
Santa Catarina):
Art.
101. A licença é concedida pelo prazo
indicado no laudo ou atestado médico oficial.
Art.
102. O tempo necessário ŕ inspeçăo é considerado como de licença para
tratamento de saúde.
Art.
105. O membro do magistério năo pode permanecer em licença para tratamento de
saúde por prazo superior a 24 (vinte e quatro) meses, quando será, ao critério
de Junta Médica Oficial, readaptado ou aposentado.
Parágrafo
único. A licença concedida dentro de 60 (sessenta) dias contados do término da
anterior, é considerada como prorrogaçăo para fins deste artigo.
Art.
106. No processamento das licenças para
o tratamento de saúde, deve ser observado rigoroso sigilo sobre os laudos e
atestados médicos emitidos.
Art.
107. No caso de licença para tratamento
de saúde, o membro do magistério se abstém de atividades remuneradas sob pena
de interrupçăo da licença, com perda total do vencimento ou remuneraçăo, até
que reassuma o cargo.
Parágrafo
único. Os dias correspondentes ŕ perda de vencimento ou remuneraçăo de que
trata este artigo, săo considerados como de licença sem vencimentos.
Art.
108. A inspeçăo médica năo pode ser recusada, sob pena de suspensăo de
pagamento do vencimento ou remuneraçăo, até que se realize a referida inspeçăo.
Art.
109. No curso da licença, pode o membro do magistério requerer inspeçăo médica,
caso se julgue em condiçőes de reassumir o exercício ou com direito a
aposentadoria por tempo de serviço.
Art.
110. É integral o vencimento ou
remuneraçăo do membro do magistério licenciado para tratamento de saúde.
Art. 111. Poderá ser aceito laudo de médico e especialistas năo credenciados, mediante homologaçăo do órgăo médico oficial, caso o membro do magistério esteja ausente do Estado.
d) a Lei nş
6.843, de 28 de julho de 1986 (Estatuto da Polícia Civil do Estado de Santa
Catarina):
Art.
106. A licença é concedida pelo prazo
indicado no laudo ou atestado da Junta Médica Oficial.
Art.
107. O tempo necessário ŕ inspeçăo é considerado de licença.
Art.
109. A inspeçăo é feita por médicos
funcionários do Estado ou por aqueles aos quais forem transferidas ou delegadas
as respectivas atribuiçőes.
§
1ş
Caso o policial civil esteja ausente do Estado, pode ser admitido laudo médico
particular.
§
2ş
Na hipótese do parágrafo anterior, ou laudo só produzirá efeito após homologaçăo
pela Junta Médica Oficial.
§
3ş
Quando năo for homologado o laudo, o policial civil é obrigado a reassumir o
exercício do cargo, sendo considerado como de licença sem vencimentos os dias
em que deixou de comparecer ao serviço por haver alegado doença.
Art.
110. Terminada a licença, o policial civil deve assumir a exercício, salvo nos
casos de prorrogaçăo "ex-officio" ou a pedido, ou de aposentadoria.
Art.
111. O pedido de prorrogaçăo é apresentado antes do fim do prazo de licença; se
indeferido, conta-se como de licença sem vencimentos o período compreendido
entre a data do seu término e a do conhecimento oficial do despacho
denegatório.
Art.
112. A licença superior a 3 (tręs) dias
depende de inspeçăo realizada por Junta Médica Oficial.
Art.
114. Em caso de doença grave, contagiosa ou năo, e que imponha cuidados
permanentes, pode a Junta Médica Oficial considerando irrecuperável o doente,
determinar a imediata aposentadoria.
Parágrafo
único. Na hipótese de que trata este artigo, a inspeçăo é feita por Junta, de
pelo menos 3 (tręs) médicos.
Art.
115. No processamento das licenças para tratamento de saúde, é observado o
sigilo sobre os laudos e atestados médicos.
Art.
116. No caso de licença para tratamento
de saúde, o policial civil se abstém de atividades remuneradas sob pena de
interrupçăo da licença, com perda total da remuneraçăo até que reassuma o
cargo.
Parágrafo
único. Os dias correspondentes ŕ perda da remuneraçăo de que trata este artigo
săo considerados como licença sem vencimentos.
Art.
117. O policial civil năo pode se recusar ŕ inspeçăo médica, sob pena de ter
suspenso o pagamento dos vencimentos até que se realize a referida inspeçăo.
Art.
118. Considerado apto em inspeçăo médica, o policial civil reassume o
exercício, sob pena de serem considerados como faltas os dias de ausęncia.
Art.
119. No curso de licença pode o policial civil requerer inspeçăo médica, caso
se julgue em condiçőes de reassumir o exercício ou com direito a aposentadoria
por tempo de serviço.
Art.
120. É integral a remuneraçăo do policial civil licenciado para tratamento de
saúde.
Parágrafo
único. Nos casos de acidentes de
trabalho e de doença profissional, além da remuneraçăo, correm por conta do
Estado as despesas de tratamento médico e hospitalar, realizados sempre que
possível, em estabelecimento estadual de assistęncia médica.
III
- Avaliaçăo médico-pericial: para concessăo da licença é indispensável o exame
médico pericial, que determinará o prazo da mesma; visto que a incapacidade năo
decorre apenas da doença diagnosticada, mas sim da situaçăo clínica no momento
do exame e sua relaçăo com a natureza do serviço exercido pelo servidor.
Uma
das condiçőes para concessăo da licença e/ou sua prorrogaçăo é a apresentaçăo
de comprovante de tratamento realizado ou em seguimento.
Poderá
ser concedida licença para tratamento de saúde em caráter preventivo, em
situaçőes especiais em que as condiçőes do trabalho realizado atuem como
agravante da enfermidade ou como fator de risco para o servidor ou para
terceiros.
Poderá
ser concedida licença para tratamento de saúde retroativa desde que existam
critérios técnicos para justificá-la. A licença será negada nos casos
injustificados.
A
licença para tratamento de saúde poderá ser concedida por iniciativa da
administraçăo pública (ex oficio), a
pedido do servidor ou de seu representante legal.
A
licença poderá ser interrompida em procedimento ex-ofício ou a pedido do
servidor, se considerado apto para retorno ao trabalho após reavaliaçăo
pericial.
Conforme
decisăo do Conselho Federal de Medicina e Psicologia, os atestados fornecidos
por psicólogos somente serăo aceitos para os primeiros 15 (quinze) dias de
afastamento.
IV - Operacionalizaçăo: de posse do(s)
atestado(s) de saúde, com prazo superior a 3 (tręs) dias/męs, o servidor deverá
solicitar ŕ chefia imediata, no prazo máximo de 48 (quarenta e oito) horas
úteis a partir da data de início do afastamento, agendamento para avaliaçăo
médica pericial na Geręncia de Perícia Médica, onde deverá comparecer na data e
horário previamente agendados, munido do atestado de saúde, documento de
identidade, ficha de afastamento (emitida pelo órgăo de origem e assinada pela
chefia imediata) e exames complementares (quando houver) que justifiquem sua
incapacidade laborativa.
Para os servidores lotados na Secretaria de
Estado da Saúde - SES o prazo acima referenciado será de 5 (cinco) dias, nos
termos do art. 26 da Lei nş 323,
de 2 de março de 2006, obedecendo ainda os seguintes critérios:
- se em exercício nas escalas de 6 (seis) horas diárias ou 4 (quatro)
horas diárias, até 4 (quatro) dias de faltas no męs, mediante a apresentaçăo de
atestado de saúde ao Sistema de Gestăo de Recursos Humanos da unidade, sendo
que acima deste período deverá ser avaliado pelo órgăo médico oficial;
- se em exercício na escala de 12 (doze)
horas, caso o período do atestado de saúde atingir até 2 (dois) períodos de
escala no męs, deverá o servidor encaminhar o referido atestado ao órgăo do
Sistema de Gestăo de Recursos Humanos, sendo que superior a este período o
servidor deverá ser avaliado pelo órgăo médico oficial.
Em casos de extrema impossibilidade
(cirurgias, internaçőes, etc.), tal prazo poderá ser desconsiderado, bem como a
autorizaçăo da realizaçăo do exame pericial por terceiros, com base em
documentaçăo médica robusta, a critério do supervisor médico ou gerente de
perícia médica, de acordo com situaçăo clínica.
A chefia imediata deverá, no prazo de 48
(quarenta e oito) horas do recebimento do atestado de saúde, providenciar
agendamento da avaliaçăo médica pericial e comunicar ao servidor para
comparecimento. O agendamento somente será efetuado fora do prazo das primeiras
48 (quarenta e oito) horas, desde que exista justificativa técnica efetuada
pela chefia imediata e servidor e autorizaçăo do Supervisor Médico ou Gerente
de Perícia Médica, após análise da referida justificativa, sem o qual, tal
período de afastamento deverá ter resoluçăo administrativa.
Na eventualidade da falta ao exame pericial, este somente será reagendado,
por autorizaçăo do Supervisor Médico ou Gerente de Perícia Médica, mediante
justificativa técnica, efetuado dentro do prazo de 48 horas da data do
agendamento inicial, com as devidas comprovaçőes técnicas que impossibilitaram
o referido comparecimento, sem o qual, tal período de afastamento, deverá ter
resoluçăo administrativa.
V - Resultado da avaliaçăo pericial:
concluído o exame pericial, o servidor recebe diretamente do médico perito que
realizou o seu exame, o Comunicado do Resultado do Exame Médico - CREM,
contendo o número de dias concedidos, ou năo, bem como o indicativo de alta
pericial (ao término da referida licença) ou a necessidade de reagendamento,
quando houver indicaçăo clínica. Esse documento deverá ser entregue ŕ chefia
imediata. Nos casos de reagendamento, o perito determinará a necessidade da
apresentaçăo de nova documentaçăo médica, sem que este ato implique necessidade
de novo atestado emitido pelo médico assistente.
No caso do servidor năo concordar com o resultado deste exame, cabe
pedido de reconsideraçăo, que deverá ser solicitado por escrito ao supervisor
médico ou gerente de perícia médica, dentro das próximas 48 (quarenta e oito)
horas úteis.
Os pedidos de reconsideraçăo poderăo gerar
indeferimentos ou agendamento para nova avaliaçăo pericial com outro perito ou
Junta Médica, ficando sob responsabilidade do servidor, a ausęncia laborativa
gerada enquanto aguarda reavaliaçăo pericial, no caso de confirmado o
indeferimento da licença.
VI
- Consideraçőes gerais: o servidor com lesăo osteoarticular e que se encontra
com algum tipo de imobilizaçăo, deverá apresentar além do atestado médico
comprobatório do tratamento, os exames complementares que tenha realizado.
A
licença motivada por doença psiquiátrica deverá ser avaliada mediante a
apresentaçăo de atestado do médico psiquiatra e comprovaçăo do tratamento, com
base no previsto pelo Conselho Federal de Medicina. Nas licenças prolongadas ou
repetidas, sugere-se parecer com perito psiquiatra, sempre que este esteja
acessível ao serviço de perícia médica.
A
avaliaçăo da capacidade funcional do coraçăo, segundo New York Heart
Association - NYHA permite a distribuiçăo das cardiopatias em Classes ou
Graus assim descritos:
-
Classe I: pacientes com doença cardíaca, porém sem limitaçăo da atividade
física. A atividade física ordinária năo provoca fadiga acentuada, palpitaçăo,
dispnéia nem angina de peito;
-
Classe II: pacientes portadores de doença cardíaca que acarreta leve limitaçăo
ŕ atividade física. Estes pacientes sentem-se bem em repouso, mas a atividade
física comum provoca fadiga, palpitaçăo, dispnéia ou angina de peito;
-
Classe III: pacientes portadores de doença cardíaca que acarreta acentuada
limitaçăo da atividade física. Eles se sentem bem em repouso, porém pequenos
esforços provocam fadiga, palpitaçăo, dispnéia ou angina de peito;
-
Classe IV: pacientes com doença cardíaca que acarreta incapacidade para exercer
qualquer atividade física. Os sintomas de fadiga, palpitaçăo, dispnéia ou
angina de peito, existem mesmo em repouso e se acentuam com qualquer atividade.
Nas
Classes I e II cabe licença para tratamento de saúde e/ou readaptaçăo, devendo
sempre ser avaliado com relaçăo ŕ atividade laborativa do servidor.
No
caso de cirurgia deve-se considerar: a doença que motivou a mesma, a técnica
empregada, a possibilidade de complicaçőes e a atividade exercida pelo
servidor.
Na
doença infectocontagiosa a licença será concedida na fase aguda, quando houver
risco de contágio ou necessidade de recuperaçăo da capacidade laborativa do
servidor.
Na
doença crônica com períodos de remissăo, a licença será concedida somente em
fase de reagudizaçăo.
Quando
uma doença alérgica se agudiza, agrava ou complica pode gerar afastamentos.
Para o paciente que evolui bem com o tratamento e se mantém sob controle, a
princípio năo existe impedimento para o retorno ŕs suas atividades.
As
licenças concedidas em ameaça de abortamento, gestaçăo de risco e outras
situaçőes clínicas agravantes da gestaçăo, devem ser em geral de curta ou média
duraçăo podendo ser repetida quantas vezes se fizer necessário.
Outras
afecçőes com solicitaçăo de afastamento deverăo ser avaliadas pelo perito
examinador com base no exame clínico e exames complementares, relacionando a
limitaçăo apresentada com a atividade exercida pelo servidor. Em caso de dúvida
deverá recorrer ŕ avaliaçăo especializada e nos casos mais complexos, o perito
poderá sugerir composiçăo de Junta Médica.
Afastamentos
recorrentes, pela mesma patologia, com intervalo de tempo trabalhado menor que
60 (sessenta) dias, serăo considerados prorrogaçăo da licença anterior para
fins de contagem de tempo de afastamento.
VII
- Perícia em trânsito: na eventualidade do servidor encontrar-se em tratamento
médico fora do seu local de lotaçăo, poderá ser realizada perícia em trânsito,
que ocorrerá na unidade pericial mais próxima (no caso do mesmo encontrar-se em
outra cidade do Estado de Santa Catarina) ou em outra junta médica oficial
(quando o servidor encontrar-se fora do Estado de Santa Catarina). A liberaçăo desses procedimentos deverá
necessariamente conter a autorizaçăo por escrito do supervisor médico ou
gerente de perícia médica. No caso de avaliaçăo fora do Estado, a solicitaçăo
do servidor deverá ser primeiramente encaminhada ŕ Geręncia de Perícia Médica,
que providenciará documento oficial solicitando que outra junta médica oficial
proceda ŕ avaliaçăo pericial do servidor, cabendo a este referido órgăo a
emissăo de documento informando o número de dias concedidos (ou năo) após a
conclusăo do exame pericial. De igual maneira, a Geręncia de Perícia Médica
poderá efetuar a realizaçăo de exame pericial de servidores públicos lotados em
outros estados da Uniăo, desde que este procedimento seja documentado e
oficialmente solicitado pelo respectivo serviço de perícia médica daquele
órgăo.
VIII - Períodos médios de
afastamento nas licenças iniciais (afecçőes de maior prevalęncia): o quadro a seguir faz referęncia ŕ sugestăo ao período médio de dias a
ser concedido nas patologias de maior prevalęncia no serviço pericial.
|
CID - 10 |
DISCRIMINAÇĂO |
LICENÇA INICIAL |
|
A-09 |
Gastroenterite |
até 5 dias |
|
A-16 |
Tuberculose |
até 60 dias |
|
A-30 |
Hanseníase |
até 60 dias |
|
A-37 |
Coqueluche |
até 15 dias |
|
A-46 |
Erisipela |
até 15 dias |
|
B-01 |
Varicela |
até 10 dias |
|
B-02 |
Herpes Zoster |
até 15 dias |
|
B-15 |
Hepatite viral aguda (Tipo A) |
até 30 dias |
|
B-16 |
Hepatite viral aguda (Tipo B) |
até 45 dias |
|
B-17.1 |
Hepatite viral aguda (Tipo C) |
até 30 dias |
|
B-18 |
Hepatite viral crônica (năo especificada) agudizada |
até 30 dias |
|
B-20 |
HIV - resultando em doenças infecciosas e parasitárias |
até 90 dias |
|
B-23 |
HIV - resultando em outras doenças |
até 90 dias |
|
B-24 |
HIV - năo especificada |
até 90 dias |
|
C-39 |
Neoplasia maligna aparelho respiratório |
até 90 dias |
|
C-41 |
Neoplasia maligna ossos e cartilagem articular |
até 90 dias |
|
C-43 |
Melanoma maligno da pele |
até 60 dias |
|
C-44 |
Neoplasias malignas in situ da pele |
até 15 dias |
|
C-50 |
Neoplasia maligna da mama |
até 90 dias |
|
C-55 |
Neoplasia maligna do útero |
até 90 dias |
|
C-61 |
Neoplasia maligna da próstata |
até 90 dias |
|
C-67 |
Neoplasia maligna da bexiga |
até 90 dias |
|
C-73 |
Neoplasia maligna da tireóide |
até 90 dias |
|
C-81 |
Linfoma de Hodgkin |
até 90 dias |
|
C-83 |
Linfoma de năo-Hodgkin |
até 90 dias |
|
C-92 |
Leucemia mielóide |
até 90 dias |
|
D-(10 a 36) |
Neoplasias benignas (pós-cirurgia) |
até 30 dias |
|
D-(00 a 09) |
Neoplasias in situ (pós-cirurgia) |
até 60 dias |
|
D-50 |
Anemia ferropriva |
até 30 dias |
|
D-(60 a 64) |
Anemias hemolíticas |
até 30 dias |
|
D-69 |
Púrpuras |
até 30 dias |
|
E-(02 a 03) |
Hipotireoidismo |
até 30 dias |
|
E-06 |
Tireoidite |
até 30 dias |
|
E-05 |
Tireo toxicose
(hipertireoidismo) |
até 30 dias |
|
E-07 |
Outros transtornos da tireóide |
até 30 dias |
|
E-10 |
Diabetes insulino-dependente |
até 30 dias |
|
E-11 |
Diabetes năo insulino-dependente |
até 30 dias |
|
E-14 |
Diabetes năo especificado |
até 30 dias |
|
E-(40 a 46) |
Desnutriçăo protéica-calórica |
até 30 dias |
|
E-(50 a 64) |
Outras deficięncias nutricionais |
até 30 dias |
|
F-10 |
Transtornos mentais/comportamentais devidos ao álcool |
até 30 dias |
|
F-11 |
Transtornos mentais/comportamentais devidos a opiáceos |
até 30 dias |
|
F-12 |
Transtornos mentais/comportamentais devidos a canabinóides |
até 30 dias |
|
F-13 |
Transtornos mentais/comportamentais devidos a sedativos |
até 30 dias |
|
F-14 |
Transtornos mentais/comportamentais devidos ŕ cocaína |
até 30 dias |
|
F-15 |
Transtornos mentais/comportamentais devidos a outros estimulantes |
até 30 dias |
|
F-19 |
Transtornos mentais/comportamentais múltiplas devidos a drogas e outras |
até 30 dias |
|
F-20 |
Esquizofrenia |
até 60 dias |
|
F-21 |
Transtorno esquizotípico |
até 60 dias |
|
F-22 |
Transtornos delirantes persistentes |
até 60 dias |
|
F-29 |
Psicose năo-orgânica năo especificada |
até 60 dias |
|
F-31 |
Transtorno afetivo bipolar |
até 60 dias |
|
F-32.0 |
Episódios depressivos leves |
até 10 dias |
|
F-32.1 |
Episódios depressivos moderados |
até 30 dias |
|
F-32.2 |
Episódios depressivos graves |
até 60 dias |
|
F-33 |
Transtorno depressivo recorrente |
até 60 dias |
|
F-34 |
Transtornos do humor (afetivos) persistentes |
até 10 dias |
|
F-40 |
Transtornos fóbico-ansiosos |
até 30 dias |
|
F-41 |
Outros transtornos ansiosos |
até 30 dias |
|
F-41.0 |
Transtorno de pânico |
até 30 dias |
|
F-41.2 |
Transtorno misto ansioso-depressivo |
até 20 dias |
|
F-43.0 |
Reaçăo aguda ao stress |
até 15 dias |
|
F-43.2 |
Transtorno de adaptaçăo |
até 15 dias |
|
F-43.8 |
Outras reaçőes ao stress grave |
até 30 dias |
|
F-44 |
Transtornos dissociativos (conversăo) |
até 15 dias |
|
F-50.0 |
Anorexia nervosa |
até 30 dias |
|
G-00.1 |
Meningite bacteriana |
até 60 dias |
|
G-00.2 |
Meningite viral |
até 30 dias |
|
G-09 |
Sequelas de doenças inflamatórias do SNC |
até 60 dias |
|
G-11.1 |
Ataxia cerebelar |
até 90 dias |
|
G-11.4 |
Paraplegia espástica hereditária |
até 90 dias |
|
G-20 |
Doença de Parkinson |
até 60 dias |
|
G-30 |
Doenças degenerativas do SNC |
até 90 dias |
|
G-32 |
Doenças degenerativas do SNC |
até 90 dias |
|
G-35 |
Esclerose múltipla |
até 90 dias |
|
G-37 |
Outras doenças desmielinizantes do SNC |
até 90 dias |
|
G-40 |
Epilepsias |
até 60 dias |
|
G-40.9 |
Epilepsia năo especificada (crise) |
até 15 dias |
|
G-43.2 |
Enxaqueca |
até 3 dias |
|
G-44 |
Outras síndromes de algias cefálicas |
até 7 dias |
|
G-45 |
Acidentes vasculares cerebrais isquęmicos transitórios |
até 30 dias |
|
G-51.0 |
Paralisia facial (Bell) |
até 30 dias |
|
G-52 |
Transtornos de outros nervos cranianos |
até 30 dias |
|
G-61.0 |
Polineuropatia inflamatório (Guillain-Barré) |
até 90 dias |
|
G-64 |
Outros transtornos do Sistema Nervoso Periférico |
até 60 dias |
|
G-81 |
Hemiplegia |
até 60 dias |
|
G-82 |
Paraplegia e tetraplegia |
até 90 dias |
|
G-83 |
Outras síndromes paralíticas |
até 60 dias |
|
G-93 |
Outros transtornos do encéfalo |
até 60 dias |
|
G-96 |
Outros transtornos do SNC |
até 60 dias |
|
H-9 |
Surdez por transtorno de conduçăo e/ou neurossensorial |
até 30 dias |
|
H-10 |
Conjuntivites |
até 05 dias |
|
H-11.0 |
Pterígio (pós-cirurgia) |
até 15 dias |
|
H-16 |
Ceratite |
até 30 dias |
|
H-25 |
Catarata Senil (pós-cirurgia) |
até 30 dias |
|
H-33 |
Descolamentos e defeitos da retina |
até 30 dias |
|
H-54 |
Cegueira e visăo sub-normal |
até 60 dias |
|
H-40 |
Glaucoma |
até 15 dias |
|
H-65 |
Otite média năo-supurativa |
até 10 dias |
|
H-66 |
Otite média supurativa e as năo especificadas |
até 15 dias |
|
H-81.1 |
Vertigem paroxística benigna |
até 7 dias |
|
H-81.0 |
Doença de Meniere |
até 30 dias |
|
H-81.2 |
Neurite vestibular |
até 30 dias |
|
H-82 |
Síndromes vertiginosas em doenças classificadas em outra parte |
até 15 dias |
|
H-83 |
Outros transtornos do ouvido interno |
até 15 dias |
|
I-00 |
Febre reumática sem comprometimento cardíaco |
até 30 dias |
|
I-01.0 a 01.9 |
Febre reumática com comprometimento cardíaco |
até 60 dias |
|
I-10 |
Hipertensăo arterial essencial |
até 30 dias |
|
I-11 a 15 |
Hipertensăo secundária (doenças cardíacas, renal ou mista) |
até 60 dias |
|
I-20 a 25 |
Doenças isquęmicas do coraçăo (pós-cirurgia) |
até 90 dias |
|
I-20 |
Angina pectoris |
até 30 dias |
|
I-21 |
Infarto agudo do miocárdio |
até 90 dias |
|
I-25 |
Doença isquęmica crônica do coraçăo |
até 60 dias |
|
I-26 |
Embolia pulmonar |
até 45 dias |
|
I-30 |
Pericardite aguda |
até 60 dias |
|
I-33 |
Endocardite aguda |
até 60 dias |
|
I-40 |
Miocardite aguda |
até 60 dias |
|
I-42 a 43 |
Cardiomiopatias dilatadas |
até 60 dias |
|
I-47 |
Taquicardia paroxística |
até 30 dias |
|
I-48 |
Flutter e Fibrilaçăo Atrial |
até 30 dias |
|
I-49 |
Outras arritmias cardíacas |
até 30 dias |
|
I-50 |
Insuficięncia cardíaca |
até 60 dias |
|
I-69 |
Hemorragia subaracnóidea |
até 90 dias |
|
I-61 |
Hemorragia intracerebral |
até 90 dias |
|
I-63 |
Infarto cerebral |
até 90 dias |
|
I-64 |
AVC năo especificado como hemorrágico ou isquęmico |
até 90 dias |
|
I-69 |
Sequelas de doenças cérebro vasculares |
até 30 dias |
|
I-70 |
Aterosclerose |
até 60 dias |
|
I-71 |
Aneurisma e dessecçăo da aorta |
até 30 dias |
|
I-80 |
Flebite e tromboflebite |
até 30 dias |
|
I-83 |
Varizes dos MMII (pós-cirurgia) |
até 30 dias |
|
I-86 |
Varizes de outras localizaçőes |
até 20 dias |
|
I-87 |
Outros transtornos das veias |
até 30 dias |
|
J-00 |
Nasofaringite aguda |
até 3 dias |
|
J-01 |
Sinusite aguda |
até 7 dias |
|
J-02 |
Faringite aguda |
até 3 dias |
|
J-03 |
Amigdalite aguda |
até 5 dias |
|
J-04 |
Laringite aguda e traqueíte aguda |
até 3 dias |
|
J-06 |
Infecçőes agudas das vias aéreas superiores localizaçőes múltiplas |
até 7 dias |
|
J-10 |
Influenza devido a vírus influenza (gripe) |
até 5 dias |
|
J-11 |
Gripe (Influenza) năo especificada |
até 5 dias |
|
J-12 |
Pneumonia viral năo classificaçőes em outra parte |
até 10 dias |
|
J-15.9 |
Pneumonia bacteriana năo específica |
até 15 dias |
|
J-18.9 |
Pneumonia năo especificada |
até 10 dias |
|
J-20.9 |
Bronquite aguda năo especificada |
até 10 dias |
|
J-22 |
Infecçőes agudas das vias aéreas inferiores năo especificadas |
até 7 dias |
|
J-31 |
Rinite, nasofaringite e faringite crônica |
até 5 dias |
|
J-32 |
Sinusite crônica |
até 7 dias |
|
J-34.2 |
Desvio septo nasal (pós-cirurgia) |
até 15 dias |
|
J-34.3 |
Hipertrofia das amígdalas (pós-cirurgia) |
até 15 dias |
|
J-34.3 |
Hipertrofia das adenóides (pós-cirurgia) |
até 15 dias |
|
J-37 |
Laringite e laringotraqueíde crônicas |
até 15 dias |
|
J-38 |
Doenças das cordas vocais e laringite năo classificadas |
até 15 dias |
|
J-42 |
Bronquite crônica |
até 30 dias |
|
J-43 |
Enfizema pulmonar |
até 30 dias |
|
J-44 |
Outras doenças pulmonares obstrutivas crônicas |
até 30 dias |
|
J-45 |
Asma |
até 15 dias |
|
K-05 |
Gengivite e doenças periodontais |
até 5 dias |
|
K-12 |
Estomatite e lesőes correlatas |
até 5 dias |
|
K-21 |
Doença do refluxo gastresofagiano (pós-cirurgia) |
até 30 dias |
|
K-25 |
Úlcera gástrica |
até 15 dias |
|
K-26 |
Úlcera duodenal |
até 15 dias |
|
K-27 |
Úlcera péptica de local năo especificado |
até 15 dias |
|
K-29 |
Gastrite e duodenite |
até 10 dias |
|
K-31 |
Doenças do estômago e duodeno năo especificada |
até 15 dias |
|
K-35 |
Apendicite aguda (pós-cirurgia) |
até 30 dias |
|
K-40 a 46 |
Hérnias (pós-cirurgia) |
até 30 dias |
|
K-50 |
Doença de Crohn (enterite regional) |
até 15 dias |
|
K-51 |
Colite ulcerativa (RCUC) |
até 30 dias |
|
K-52 |
Outras gastroenterites e colites năo infecciosas |
até 5 dias |
|
K-57 |
Doença diverticular do intestino |
até 15 dias |
|
K-60 |
Fissura e fístula das regiőes anal-retal (pós-cirurgia) |
até 30 dias |
|
K-65 |
Peritonite |
até 30 dias |
|
K-70.3 |
Cirrose hepática alcoólica |
até 30 dias |
|
K-74.6 |
Outras formas de cirrose hepática e as năo especificadas |
até 30 dias |
|
K-73 |
Hepatite crônica năo classificada em outra parte - agudizada |
até 30 dias |
|
K-80.0 |
Colelitíase c/colecistite (pós-cirurgia) |
até 30 dias |
|
K-81 |
Colecistite |
até 15 dias |
|
K-85 |
Pancreatite aguda |
até 30 dias |
|
K-92.0.1.2 |
Hemorragia gastrointestinal |
até 30 dias |
|
L-02 |
Abcesso cutâneo, furúnculo e carbúnculo |
até 7 dias |
|
L-03 |
Celulite |
até 7 dias |
|
L-04 |
Linfadenite aguda |
até 5 dias |
|
L-05 |
Cisto pilonidal (pós-cirurgia) |
até 15 dias |
|
L-08.9 |
Infecçăo localizada da pele e subcutânea năo especificadas |
até 7 dias |
|
L-20 |
Dermatite atópica |
até 5 dias |
|
L-21 |
Dermatite seborréica |
até 5 dias |
|
L-23 |
Dermatite alérgica de contato |
até 7 dias |
|
L-24 |
Dermatite de contato por irritantes |
até 7 dias |
|
L-25 |
Dermatite de contato năo especificada |
até 7 dias |
|
L-40 |
Psoríase |
até 10 dias |
|
L-50 |
Urticária |
até 5 dias |
|
L-60.0 |
Unha encravada (pós-cirurgia) |
até 5 dias |
|
L-60.8 |
Outras afecçőes das unhas |
até 7 dias |
|
L-60.09 |
Afecçőes das unhas năo especificadas |
até 7 dias |
|
L-93 |
Lupus eritematoso sistęmico |
até 60 dias |
|
L-98 |
Outras afecçőes pele e subcutâneo năo classificadas |
até 30 dias |
|
L-98.4 |
Úlcera crônica da pele năo classificadas |
até 30 dias |
|
M-00 |
Artrite piogęnica |
até 30 dias |
|
M-05 |
Artrite reumatóide soro positiva |
até 30 dias |
|
M-06 |
Outras artrites reumatóides |
até 30 dias |
|
M-10 |
Gota (artrite gotosa) |
até 15 dias |
|
M-13 |
Outras artrites |
até 30 dias |
|
M-15 |
Poliartrose |
até 30 dias |
|
M-16 |
Coxartrose (artrose do quadril) |
até 30 dias |
|
M-17 |
Gonartrose (artrose do joelho) |
até 30 dias |
|
M-19 |
Outras artroses |
até 30 dias |
|
M-23 |
Transtornos internos dos joelhos |
até 30 dias |
|
M-25 |
Outros transtornos articulares |
até 15 dias |
|
M-25.0 |
Dor articular |
até 10 dias |
|
M-32 |
Lupus eritenatoso disseminado |
até 60 dias |
|
M-40 |
Cifose e lordose c/dorsolombalgia |
até 10 dias |
|
M-41 |
Escoliose |
até 10 dias |
|
M-45 |
Espondilite ancilosante |
até 60 dias |
|
M-50 |
Transtornos dos discos cervicais |
até 30 dias |
|
M-51 |
Outros transtornos dos discos intervertebrais |
até 30 dias |
|
M-51.0 |
Transtornos de discos lombares e outros c/miopatia |
até 60 dias |
|
M-51.1 |
Transtornos de discos lombares e outros c/radiculopatia |
até 60 dias |
|
M-53 |
Outras dorsopatias |
até 15 dias |
|
M-53.1 |
Síndrome cérvico braquial |
até 10 dias |
|
M-53.2 |
Instabilidades da coluna vertebral |
até 15 dias |
|
M-54 |
Dorsalgias |
até 10 dias |
|
M54.1 |
Radiculopatia |
até 30 dias |
|
M-54.2 |
Cervicalgia |
até 10 dias |
|
M-54.3 |
Ciática |
até 10 dias |
|
M-54.4 |
Lumbago c/ciática |
até 10 dias |
|
M-54.5 |
Dor lombar baixa/lumbago |
até 10 dias |
|
M-54.8 |
Outra dorsalgia |
até 7 dias |
|
M-54.9 |
Dorsalgia năo especificada |
até 10 dias |
|
M-65.8 |
Sinovite e tenossinovite |
até 15 dias |
|
M-65.9 |
Sinovite e tenossinovite năo especificada |
até 15 dias |
|
M-67 |
Outros transtornos das sinóvias e tendőes |
até 15 dias |
|
M-70 |
Transtornos dos tecidos moles relacionados com uso excessivo |
até 15 dias |
|
M-70.3 |
Outras bursites do cotovelo |
até 15 dias |
|
M-70.5 |
Outras bursites do joelho |
até 15 dias |
|
M-70.6 |
Bursite/tendinite trocantérica |
até 20 dias |
|
M-71 |
Outras bursopatias |
até 15 dias |
|
M-71.3 |
Outros cistos da bolsa sinovial (pós-cirurgia) |
até 10 dias |
|
M-75 |
Capsulite adessiva do ombro |
até 30 dias |
|
M-75.1 |
Síndrome do manguito rotador |
até 30 dias |
|
M-75.2 |
Tendinite biciptal |
até 30 dias |
|
M-75.5 |
Bursite do ombro |
até 30 dias |
|
M-76 |
Entesopatias dos MMII excluindo o pé |
até 30 dias |
|
M-76.6 |
Tendinite/bursite aquileana |
até 30 dias |
|
M-77.0 |
Epicondilite medial e lateral |
até 30 dias |
|
M-77.3 |
Esporăo do calcâneo |
até 30 dias |
|
M-79.0 |
Reumatismo năo especificado |
até 15 dias |
|
M-79.1 |
Mialgia |
até 10 dias |
|
M-79.2 |
Neuralgia e neurite năo especificada |
até 15 dias |
|
M-79.6 |
Dor em membro |
até 7 dias |
|
M-80 |
Osteoporose com fratura patológica |
até 60 dias |
|
M-81 |
Osteoporose sem fratura patológica |
até 10 dias |
|
M-86 |
Osteomielites |
até 60 dias |
|
M-88 |
Doenças de Paget (osteíte deformante) |
até 60 dias |
|
N-02.9 |
Hematúria recidivante e rersistente năo especificada |
até 5 dias |
|
N-02.0 |
Hematúria recidivante lesőes mínimas |
até 7dias |
|
N02.1 a N02.8 |
Hematúria recidivante (glomérulo-nefrites) |
até 30 dias |
|
N-10 |
Nefrite
túbulo-intersticial aguda (pielonefrite) |
até 15 dias |
|
N-16 |
Nefrite túbulo-intersticial em doenças classificadas em outra parte |
até 30 dias |
|
N-17 |
Insuficięncia renal aguda |
até 30 dias |
|
N-18 |
Insuficięncia renal crônica |
até 30 dias |
|
N-20 |
Calculose do rim e ureter |
até 15 dias |
|
N-21 |
Calculose do trato urinário inferior (bexiga/uretra) |
até 7 dias |
|
N-23 |
Cólica nefrética/cólica renal |
até 10 dias |
|
N30.0 |
Cistite aguda |
até 5 dias |
|
N-39.0 |
Infecçőes do trato urinário de localizaçăo năo especificada |
até 7 dias |
|
N-39.4 |
Outras incontinęncias urinárias especificadas (pós-cirurgia) |
até 30 dias |
|
N-41.0 |
Prostatite aguda |
até 7 dias |
|
N-45 |
Orquite e epididimite |
até 10 dias |
|
N-61 |
Transtornos inflamatórios da mama (abcesso/mastide) (drenagem) |
até 10 dias |
|
N-62 |
Hipertrofia da mama (ginecomastia/gigantomastia) (cirurgia) |
até 30 dias |
|
N-63 |
Nódulo mamário năo especificado (cirurgia) |
até 15 dias |
|
N-70 |
Salpingite e ooforite |
até 10 dias |
|
N-75 |
Doenças da glândula de Bartholin (cisto, abcesso, bartolinte) |
até 7 dias |
|
N-80 |
Endometriose (cirurgia/laparoscopia) |
até 15 dias |
|
N-83.0 |
Cisto do ovário (cirurgia/laparoscopia) |
até 15 dias |
|
N-92 |
Menstruaçăo excessiva, frequente e irregular |
até 5 dias |
|
N-95.1 |
Estado da menopausa e do climatério feminino |
até 7 dias |
|
N-96 |
Abortamento habitual |
até 10 dias |
|
O-03.9 |
Aborto espontâneo completo ou năo especificado sem complicaçőes |
até 7 dias |
|
O-13 |
Hipertensăo gestacional leve |
até 7 dias |
|
O-14.0 |
Pré-eclâmpsia moderada |
até 15 dias |
|
O-14.1 |
Pré-eclâmpsia grave |
até 30 dias |
|
O-14.9 |
Pré-eclâmpsia năo especificada |
até 30 dias |
|
O-15 |
Eclampsia |
até 45 dias |
|
O-16 |
Hipertensăo materna năo especificada (transitória da gravidez) |
até 7 dias |
|
O-20.0 |
Ameaça de aborto |
até 15 dias |
|
O-20.8 |
Outras hemorragias do início da gravidez |
até 15 dias |
|
O-21.0 |
Hiperęmese gravídica leve |
até 5 dias |
|
O-21.9 |
Vômitos da gravidez năo especificados |
até 7 dias |
|
O-22.9 |
Complicaçőes venosas na gravidez năo especificada (flebite, trombose venosa) |
até 10 dias |
|
O-23 |
Infecçőes do trato geniturinário na gravidez |
até 7 dias |
|
O-24 |
Diabetes mellitus na gravidez |
até 7 dias |
|
O-44 |
Placenta prévia |
até 30 dias |
|
O-45 |
Descolamento prematuro da placenta |
até 30 dias |
|
O-47.9 |
Falso trabalho de parto năo especificado |
até 30 dias |
|
O-48 |
Gravidez prolongada |
até 15 dias |
|
O-60 |
Parto pré-termo (antes da 37Ş semana) |
até 15 dias |
|
O-62.3 |
Trabalho de parto precipitado |
até 30 dias |
|
O-62.4 |
Contraçőes uterinas hipertônicas, incoordenadas ou prolongadas |
até 7 dias |
|
O-80 |
Parto único espontâneo - licença gestaçăo |
até 120 dias |
|
O-82 |
Parto único por cesariana - licença gestaçăo |
até 120 dias |
|
O-99.0 |
Anemia complicando a gravidez, o parto e o puerpério |
até 10 dias |
|
O-99.8 |
Outras doenças e afecçőes especificadas complicando o parto e o puerpério |
até 10 dias |
|
R-07.2 |
Dor precordial/angina |
até 15 dias |
|
R-07.3 |
Outra dor torácica |
até 5 dias |
|
R-07.4 |
Dor torácica năo especificada |
até 7 dias |
|
R-10.0 |
Abdome agudo (cirurgia) |
até 30 dias |
|
R-10.1 |
Dor epigástrica |
até 7 dias |
|
R-10.2 |
Dor pélvica e perineal |
até 7 dias |
|
R-10.4 |
Outras dores abdominais e as năo especificadas |
até 7 dias |
|
R-10 |
Dor abdominal e pélvica |
até 7 dias |
|
R-11 |
Náuseas e vômitos |
até 5 dias |
|
R-12 |
Pirose |
até 5 dias |
|
R-13 |
Disfagia |
até 5 dias |
|
R-15 |
Incontinęncia fecal (encoprese) |
até 7 dias |
|
R-17 |
Icterícia năo especificada |
até 7 dias |
|
R-18 |
Ascite |
até 15 dias |
|
R-41.0 |
Desorientaçăo năo especificada |
até 10 dias |
|
R-41.3 |
Amnésia |
até 15 dias |
|
R-42 |
Tontura e instabilidade/vertigem |
até 10 dias |
|
R-49 |
Distúrbio da voz, distonia/rouquidăo |
até 10 dias |
|
R-49.1 |
Distúrbio da voz, afonia |
até 15 dias |
|
R-50 |
Febre de origem desconhecida |
até 7 dias |
|
R-51 |
Cefaléia |
até 5 dias |
|
S-20.2 |
Contusăo do tórax |
até 7 dias |
|
S-22.3 |
Fratura de costela |
até 30 dias |
|
S-30.0 |
Contusăo do dorso e pelve |
até 7 dias |
|
S-33.5 |
Entorse e distensăo da coluna lombar |
até 7 dias |
|
S-50.0 |
Contusăo do cotovelo |
até 10 dias |
|
S-60.0 |
Contusăo de dedos |
até 10 dias |
|
S-61.0 |
Ferimento de dedos |
até 7 dias |
|
S-62.0 |
Fratura de escafóide |
até 90 dias |
|
S-62.6 |
Fratura de outros dedos |
até 15 dias |
|
S-63.1 |
Luxaçăo do dedo |
até 30 dias |
|
S-63.5 |
Luxaçăo do punho |
até 30 dias |
|
S-70.0 |
Contusăo do quadril |
até 10 dias |
|
S-72.0 |
Fratura do colo do fęmur |
até 180 dias |
|
S-80.0 |
Contusăo do joelho |
até 10 dias |
|
S-82.9 |
Fratura da perna (parte năo especificada) |
até 120 dias |
|
S-83.4 |
Entorse e distensăo (envolvendo ligamento colateral do joelho) |
até 30 dias |
|
S-83.6 |
Entorse e distensăo (de outras partes e das năo especificadas do joelho) |
até 30 dias |
|
S-90.0 |
Contusăo do tornozelo |
até 10 dias |
|
S-91.0 |
Ferimento no tornozelo |
até 10 dias |
|
S-92.9 |
Fratura năo especificada do pé |
até 30 dias |
|
S-93.4 |
Entorse e distensăo do tornozelo |
até 30 dias |
|
T-15.1 |
Corpo estranho no saco conjuntival |
até 3 dias |
|
T-23.0 |
Queimadura do punho e da măo (grau năo especificado) |
até 15 dias |
|
T-78.2 |
Choque anafilático năo especificado |
até 5 dias |
|
Z-32.1 |
Gravidez confirmada |
até 7 dias |
|
Z-54.0 |
Convalescença após cirurgia |
até 30 dias |
|
Z-73.0 |
Esgotamento |
até 10 dias |
|
Z-73.3 |
Stress năo classificado em outra parte |
até 10 dias |
|
Z-76.0 |
Pessoa em boa saúde acompanhando pessoa doente |
até 30 dias |
CAPÍTULO X
DA LICENÇA E PROCEDIMENTOS DECORRENTES DE ACIDENTE NO
TRABALHO OU DOENÇA PROFISSIONAL
I - Conceito: licença solicitada para o
servidor que, por motivo de acidente de trabalho ou doença profissional, esteja
momentaneamente incapacitado para exercer suas funçőes. Para concessăo da
licença é indispensável o exame médico pericial, que determinará o prazo da
mesma, bem como a avaliaçăo do nexo causal pela Geręncia de Saúde Ocupacional -
GESAO, caracterizando a doença profissional ou o acidente de trabalho.
II - Objetivo: o servidor acidentado no
exercício de suas atribuiçőes ou que tenha adquirido doença profissional tem
direito ŕ Licença para Tratamento de Saúde, obedecendo aos critérios periciais
descritos no Capítulo anterior. A caracterizaçăo do acidente de trabalho ou doença
profissional justifica a Licença para Tratamento de Saúde decorrente de
acidente de serviço, que possibilitará o requerimento do ressarcimento das
despesas médicas.
III - Legislaçăo:
a) Lei
Complementar nş 412, de 26 de junho de 2008:
Art. 60. ...................................................................................
[...]
§ 6ş Considera-se acidente em serviço, para os
efeitos desta Lei Complementar:
I - o acidente ligado ao serviço que, embora năo tenha
sido a causa única, haja contribuído diretamente para a perda da capacidade
para o trabalho do segurado;
II - o acidente sofrido pelo segurado no local e
horário de trabalho; e
III - a doença proveniente de contaminaçăo acidental
do segurado no exercício do cargo ou da funçăo.
§ 7ş Equipara-se a acidente em serviço, o
sofrido pelo segurado ainda que fora do local e horário de serviço, quando:
I - na realizaçăo de serviço relacionado ao cargo ou
funçăo;
II - na prestaçăo espontânea de serviço ao Estado para
lhe evitar prejuízo ou proporcionar proveito;
III - em viagem a serviço, inclusive para estudo,
quando financiada pelo Estado, independentemente do meio de locomoçăo
utilizado, inclusive veículo de propriedade do segurado; e
IV - no percurso da residęncia para o local de
trabalho ou dele para aquela, qualquer que seja o meio de locomoçăo, inclusive
veículo de propriedade do segurado.
[...]
b) Decreto nş 1.456, de 23 de dezembro de 1996: dispőe sobre a
assistęncia aos servidores públicos estaduais em decorręncia de acidentes em
serviço e doença profissional, nos órgăos da administraçăo direta, autarquias e
fundaçőes do Poder Executivo.
c) Instruçăo
Normativa nş 008/00/SEA/DIRH: dispőe sobre os procedimentos relativos ao
pagamento e ressarcimento de despesas aos servidores públicos estaduais em decorręncia
de acidentes em serviço e doença profissional (Anexo IX).
IV - Operacionalizaçăo: os procedimentos para
concessăo da licença săo os mesmos previstos para a Licença para Tratamento de
Saúde, acrescido da apresentaçăo pelo servidor da Comunicaçăo Estadual
de Acidente no Trabalho - CEAT devidamente preenchida pelo setorial/seccional
de recursos humanos de seu órgăo de origem, a qual deverá ser encaminhada ŕ
Geręncia de Saúde Ocupacional - GESAO que procederá ao enquadramento legal da
licença depois de verificada a existęncia de nexo causal.
CAPÍTULO XI
DA LICENÇA PARA TRATAMENTO DE SAÚDE DE PESSOA DA FAMÍLIA
I
- Conceito: benefício concedido ao servidor efetivo (por período integral ou
com reduçăo de uma quarta parte da jornada) com objetivo de assistęncia
familiar, pelo período máximo de 2 (dois) anos.
II - Objetivo: licença concedida ao servidor
efetivo, na forma da legislaçăo específica, por motivo de doença em ascendente,
descendente, afim até segundo grau, ou cônjuge do qual năo esteja legalmente
separado ou de pessoa que viva as suas expensas e conste de seu assentamento
funcional. Esse benefício năo é devido a servidores com contrato temporário ou
comissionados, em virtude de năo haver amparo legal na legislaçăo
previdenciária vigente.
III - Modalidades: licença para tratamento de saúde em pessoa da família por ser:
a) Período integral: licença solicitada pelo
servidor que, por motivo de doença comprovada em pessoa da família ou pessoa
que vive sob sua dependęncia, necessite de sua assistęncia. O servidor
informará sobre a situaçăo familiar, reservando-se ao órgăo pericial o direito
de verificar através de pesquisa social, a veracidade das informaçőes
prestadas.
A
doença de pessoa da família deverá ser comprovada mediante apresentaçăo de atestado
de saúde, exames complementares, declaraçăo hospitalar e o familiar enfermo
deverá ser submetido ŕ avaliaçăo médico-pericial, quando necessário.
b) Reduçăo de uma quarta parte da
jornada: a pedido do servidor, a licença familiar poderá ser concedida com
remuneraçăo integral com reduçăo de uma quarta parte da jornada de trabalho,
renovando-se a inspeçăo a cada período de no máximo 90 (noventa) dias, nos
seguintes casos: diabetes insulino-dependente com idade até 8 (oito) anos;
hemofilia; usuário de diálise peritonial ou hemodiálise; distúrbios
neurológicos e mentais graves e doenças em fase terminal.
IV - Legislaçăo: licença para tratamento de saúde familiar tem por base
legal:
a) Lei nş
6.745, de 28 de dezembro de 1985 (Estatuto dos Servidores Públicos Civis do
Estado):
Art. 69. Ao funcionário que,
por motivo de doença do cônjuge, parentes ou afins até o segundo grau, ou de
pessoa que viva sob sua dependęncia, esteja impossibilitado de exercer o seu
cargo, face ŕ indispensabilidade de sua assistęncia pessoal, será concedida
licença até 365 (trezentos e sessenta e cinco) dias sucessivos, prorrogável por
mais 365 (trezentos e sessenta e cinco) dias, nas mesmas condiçőes.
§ 1° Provar-se-á a
necessidade da licença, mediante laudo médico apresentado ao órgăo médico
oficial.
§ 2° A licença de que
trata este artigo é concedida com remuneraçăo integral até 3 (tręs) meses, com
2/3 (dois terços) da remuneraçăo, se este prazo for estendido até 1 (um) ano e
com metade da remuneraçăo até o limite máximo de 2 (dois) anos. (Redaçăo dada
pela Lei Complementar n° 47, de 31.01.92).
§ 3° A pedido do
servidor e ouvida a Junta Médica Oficial, a licença poderá ser concedida, com
remuneraçăo integral, para até uma quarta parte da jornada de trabalho,
renovando-se a inspeçăo a cada período de no máximo 90 (noventa) dias, nas
seguintes hipóteses:
I - diabetes insulino, o caso de dependentes com
idade năo superior a 8 (oito) anos;
II - hemofilia;
III - usuário de diálise peritonial ou hemodiálise;
IV - distúrbios neurológicos e mentais graves;
V - doenças em fase terminal (Parágrafo acrescentado
pela Lei Complementar n° 47, de 31.01.92).
[...]
b) Lei nş
6.844, de 29 de julho de 1986 (Estatuto do Magistério Público do Estado de
Santa Catarina):
Art.
112. Desde que prove ser indispensável a sua assistęncia pessoal e que esta năo
possa ser prestada simultaneamente com exercício do cargo, ao membro do
magistério é concedida licença por motivo de doença de filhos, pais e cônjuge,
bem como, na de outro parente que comprovadamente viva a s suas expensas e
conste de seu assentamento funcional.
§
1ş
Comprova-se a doença em pessoa da família mediante inspeçăo médica oficial.
§
2ş
A licença de que trata este artigo é concedida com remuneraçăo integral até 3
(tręs) meses, com 2/3 (dois terços) da remuneraçăo, se este prazo for estendido
até 1 (um) ano e com metade da remuneraçăo até o limite máximo de 2 (dois)
anos. (Redaçăo dada pela Lei Complementar nş 047, de 31.01.92).
§
3ş
A pedido do servidor e ouvida a Junta Médica Oficial, a licença poderá ser
concedida, com remuneraçăo integral, para até uma quarta parte da jornada de
trabalho, renovando-se a inspeçăo a cada período de no máximo 90 (noventa)
dias, nas seguintes hipóteses:
I
- diabetes insulino, o caso de dependentes com idade năo superior a 8 (oito)
anos;
II
- hemofilia;
III
- usuário de diálise peritonial ou hemodiálise;
IV
- distúrbios neurológicos e mentais graves;
V
- doenças em fase terminal (Parágrafo acrescentado pela Lei Complementar n°
53, de 29/05/92).
c) Lei nş
6.843, de 28 de julho de 1986 (Estatuto da Polícia Civil do Estado de Santa
Catarina):
Art.
121. Desde que prove ser indispensável sua assistęncia pessoal e que esta năo
possa ser prestada simultaneamente com o exercício do cargo, ao policial civil
pode ser concedida licença por motivo de doença na pessoa de ascendente,
descendente, colateral, consanguíneo, ou afim, até o segundo grau, ou cônjuge
do qual năo esteja legalmente separado ou de pessoa que viva a s suas expensas
e conste de seu assentamento individual.
§
1ş
Prova-se doença em pessoa da família mediante inspeçăo médica oficial.
§
2ş
A licença de que trata este artigo é concedida com remuneraçăo integral até 3
(tręs) meses, com 2/3 (dois terços) da remuneraçăo, se este prazo for estendido
um ano e com metade da remuneraçăo até o limite máximo de 2 (dois) anos. (nova
redaçăo atribuída pela LCP nş 47/92)
§
3ş
A licença concedida após o período de prorrogaçăo, dentro do interstício de 2
(dois) anos, será considerada como licença para tratamento de interesses
particulares.
§
4ş
A pedido do servidor e ouvida a Junta Médica Oficial, a licença poderá ser
concedida, com remuneraçăo integral, para até uma quarta parte da jornada de
trabalho, renovando-se a inspeçăo a cada período de no máximo 90 (noventa) dias,
nas seguintes hipóteses:
I
- diabetes insulino, no caso de dependentes com idade năo superior a 8 (oito)
anos;
II
- hemofilia;
III
- usuário de diálise peritonial ou hemodiálise;
IV
- distúrbios neurológicos e mentais graves;
V
- doenças em fase terminal.
(§
4ş
acrescido pelo parágrafo único do art. 2ş da LCP nş
53/92).
III
- Avaliaçăo médico-pericial: para concessăo da licença é indispensável o exame
médico pericial, que determinará o prazo da mesma. A doença de pessoa da
família deverá ser comprovada mediante apresentaçăo de atestado de saúde,
exames complementares, declaraçăo hospitalar e o familiar enfermo deverá ser
submetido ŕ avaliaçăo médico-pericial, quando necessário.
IV - Operacionalizaçăo: de posse do atestado
de saúde, com prazo superior a 3 (tręs) dias/męs, o servidor deverá solicitar ŕ
chefia imediata, no prazo máximo de 48 (quarenta) horas úteis a partir da data
de início do afastamento, agendamento para avaliaçăo médica pericial ŕ Geręncia
de Perícia Médica, onde deverá comparecer na data e horário previamente
agendados, acompanhado do familiar enfermo, munido do atestado médico,
documento de identidade, ficha de afastamento (emitido pelo órgăo de origem e
assinado pela chefia imediata) e exames complementares (quando houver) que justifiquem
a necessidade de acompanhamento familiar. Ficará a critério do médico perito,
solicitar avaliaçăo junto ao Serviço Social ou perícia móvel, quando entender
que a situaçăo clínica gera dúvidas quanto a real necessidade de acompanhamento
familiar.
Em casos de extrema impossibilidade
(cirurgias, internaçőes, etc.), tal prazo poderá ser desconsiderado, a critério
do supervisor médico ou gerente de perícia médica, de acordo com documentos que
comprovem esta situaçăo clínica.
Ressalta-se que cabe ŕ chefia imediata, no
prazo de 48 (quarenta e oito) horas do recebimento do atestado de saúde,
providenciar agendamento da avaliaçăo médica pericial e comunicar ao servidor
para comparecimento.
O agendamento somente será efetuado fora do
prazo das primeiras 48 (quarenta e oito) horas, desde que exista justificativa
técnica efetuada pela chefia imediata e servidor e autorizaçăo do Supervisor
Médico ou Gerente de Perícia Médica, após análise da referida justificativa,
sem o qual, tal período de afastamento deverá ter resoluçăo administrativa.
Na eventualidade da falta ao exame pericial, este somente será
reagendado, por autorizaçăo do supervisor médico ou gerente de perícia médica,
mediante justificativa técnica, efetuado dentro do prazo de 48 (quarenta e oito)
horas da data do agendamento inicial, com as devidas comprovaçőes técnicas que
impossibilitaram o referido comparecimento, sem o qual o citado período de
afastamento, deverá ter resoluçăo administrativa.
V - Resultado da avaliaçăo pericial: concluído
o exame pericial, o servidor recebe diretamente do médico-perito que realizou o
seu exame, o Comunicado do Resultado do Exame Médico - CREM, contendo o número
de dias concedidos, ou năo, bem como a indicaçăo de alta pericial ou
necessidade de reagendamento quando houver indicaçăo clínica.
No caso do servidor năo concordar com o resultado deste exame, cabe
pedido de reconsideraçăo, que deverá ser solicitado por escrito ao supervisor
médico ou gerente de perícia médica, dentro das próximas 48 (quarenta e oito)
horas úteis.
Os pedidos de reconsideraçăo poderăo gerar
indeferidos ou agendamento para nova avaliaçăo pericial com outro perito ou
Junta Médica, ficando sob responsabilidade do servidor, a ausęncia laborativa
gerada enquanto aguarda reavaliaçăo pericial, no caso de confirmado o
indeferimento da licença.
CAPÍTULO XII
DA LICENÇA Ŕ
GESTANTE
I - Objetivo: ŕ funcionária gestante
é assegurada após inspeçăo médica, licença remunerada de 180 (cento e oitenta)
dias, sendo que esta poderá ser concedida a partir de 28 (vinte e oito) dias
anteriores ŕ data prevista do parto, mediante avaliaçăo pericial, ou podendo
ocorrer, no caso de parto antecipado, a partir da 23Ş (vigésima terceira)
semana de gestaçăo. Caso a servidora trabalhe até o dia do parto, a licença ŕ
gestante iniciará nesta data e o benefício será concedido administrativamente
mediante a apresentaçăo da certidăo de nascimento ou declaraçăo de nascido
vivo. O período de licença gestaçăo para servidoras do Ministério Público será
de 120 (cento e vinte) dias, com possibilidade de prorrogaçăo, ao término
destes, de 60 (sessenta) dias, mediante solicitaçăo administrativa.
Para
a servidora efetiva, em caso de abortamento ou natimorto, será concedida
licença para tratamento de saúde, para recuperaçăo da măe, mediante avaliaçăo
médico-pericial.
Está
prevista licença para aleitamento materno, sendo a liberaçăo da servidora
nutriz, que possua 40 (quarenta) horas de carga horária, por 2 (duas) horas
diárias até o filho completar 6 (seis) meses, atribuiçăo administrativa da
chefia imediata, sem necessidade de avaliaçăo pericial.
Nos
casos de adoçăo de criança de até 6 (seis) anos de idade, está assegurado ŕ
servidora a concessăo de licença ŕ gestante, concedida através de processo
administrativo, sem a necessidade de avaliaçăo pericial.
Para
as servidoras com contrato temporário de trabalho e cargo comissionado, o
Regime Geral de Previdęncia assegura o salário-maternidade (licença ŕ gestante)
pelo período de 120 (cento e vinte) dias que será concedido mediante avaliaçăo
pericial pela Geręncia de Perícia Médica, nos seguintes casos:
-
durante a gestaçăo, a partir do 8° (oitavo) męs de gestaçăo (ou 28 dias
antes do parto previsto);
-
a partir da 23Ş (vigésima terceira) semana (6° męs de gestaçăo) em
caso de parto antecipado incluindo natimorto.
Para
essas servidoras, no caso de ter adotado ou possuir medida liminar em autos de
adoçăo ou termo de guarda judicial de criança com idade inferior a 8 (oito)
anos, o benefício será concedido administrativamente. Nos casos de adoçăo, é
concedida licença de 120 (cento e vinte) dias (se a criança tiver até 1 (um)
ano de idade), 60 (sessenta) dias (se a criança tiver de 1 (um) a 4 (quatro)
anos de idade) ou 30 (trinta) dias (se a criança tiver de 4 (quatro) a 8 (oito)
anos de idade).
Nos
abortos espontâneos ou previstos em lei (estupro ou risco de vida para a măe),
será concedida, após avaliaçăo pericial, licença para tratamento de saúde pelo
período de duas semanas.
A
partir do início do 8°
(oitavo) męs de gestaçăo, somente poderá ser concedida licença para tratamento
de saúde, se a patologia motivadora dessa licença năo tiver relaçăo direta com
o estado gestacional. Caso essa apresente relaçăo com o estado gestacional
(ameaça de parto, contraçőes uterinas prematuras, diabetes gestacional, etc.),
deverá ser concedida licença gestaçăo.
II
- Legislaçăo: a licença ŕ gestante apresenta o seguinte enquadramento:
a) Lei
Complementar nş 447, de 7 de julho de 2009:
Art. 1ş Ŕ
servidora efetiva gestante é assegurada licença para repouso pelo período de
180 (cento e oitenta) dias consecutivos, a partir da data de nascimento da
criança, mediante apresentaçăo da certidăo de nascimento.
§ 1ş A licença poderá ser concedida a partir
de 28 (vinte e oito) dias anteriores ŕ data do parto, mediante perícia médica,
podendo ocorrer, no caso de parto antecipado, a partir da 23Ş (vigésima
terceira) semana de gestaçăo.
§ 2ş No caso de natimorto ou aborto, será
devida licença para tratar de saúde mediante perícia médica.
§ 3ş A critério da perícia médica, é
assegurado ŕ gestante licença para tratar de saúde antes do parto.
§ 4ş É assegurado ŕ gestante o direito a
readaptaçăo em funçăo compatível com seu estado físico, a partir do 5ş
(quinto) męs de gestaçăo, a critério do órgăo médico oficial, sem prejuízo da
licença de que trata o § 3ş deste artigo.
§ 5ş A licença para repouso ŕ gestante será
suspensa quando da ocorręncia do falecimento da criança nos 60 (sessenta) dias
anteriores ao seu término.
§ 6ş Ŕ gestante que possuir dois vínculos funcionais
com o Estado aplica-se ao vínculo regido pela Consolidaçăo das Leis
Trabalhistas as regras do Regime Geral de Previdęncia Social estabelecidas pelo
ente federal.
§ 7ş A licença para tratamento de saúde será
suspensa quando da concessăo de licença para repouso ŕ gestante.
§ 8ş Estando a gestante usufruindo férias ou
licença-pręmio quando da ocorręncia do parto, a mesma será interrompida, e o
período restante deverá ter o usufruto iniciado no mesmo exercício de término
da licença para repouso.
§ 9ş Ocorrendo o parto sem que a gestante
tenha usufruído as férias do exercício, as mesmas deverăo iniciar no dia
subsequente ao término da licença.
§ 10. Nos 60 (sessenta) dias anteriores ao término
do usufruto da licença, a gestante năo poderá exercer atividade remunerada e a
criança năo poderá estar matriculada em creche ou organizaçăo similar, sob pena
de perda do direito de usufruto do período restante e restituiçăo da
remuneraçăo do período de ocorręncia dos fatos aos cofres públicos, após
devidamente comprovado em processo administrativo disciplinar.
§ 11. A gestante poderá renunciar ao usufruto dos
60 (sessenta) dias anteriores ao término da licença, devendo apresentar em até
30 (trinta) dias anteriores de seu início, renúncia parcial de 30 (trinta) ou 60
(sessenta) dias, năo se aplicando o disposto no § 10 deste artigo.
§ 12. Ŕ gestante ocupante exclusivamente de cargo
de provimento em comissăo, exonerada ou dispensada a qualquer tempo, será
devida indenizaçăo em pecúnia, correspondente ao período de desligamento até 05
(cinco) meses posteriores ao parto.
§ 13. É assegurado o usufruto proporcional da
licença quando entre a ocorręncia de parto e o início de exercício no serviço
público mediar tempo inferior a 180 (cento e oitenta) dias.
§ 14. O disposto neste artigo aplica-se, no que
couber, ŕ gestante que na data da publicaçăo desta Lei Complementar estiver em
gozo da licença a que se refere o art. 70 da Lei nş 6.745, de 28 de
dezembro de 1985.
Art. 2ş Ŕ lactante é assegurado, sem
qualquer prejuízo, o direito de ausentar-se do serviço por até 02 (duas) horas
diárias ou da escala de trabalho para carga horária de 40 (quarenta) horas
semanais, até o filho completar 06 (seis) meses de idade.
§ 1ş Para carga horária inferior ao disposto
no caput deste artigo aplicar-se-á a proporcionalidade.
§ 2ş A concessăo do benefício está
condicionada ŕ solicitaçăo pela lactante acompanhada da certidăo de nascimento
da criança.
§ 3ş O horário de lactaçăo ficará a critério
da requerente, podendo ser desdobrado em fraçőes quando a lactante estiver
sujeita a dois turnos ou períodos de trabalho.
Art. 3ş O servidor poderá faltar ao serviço
por até 08 (oito) dias consecutivos por motivo de: casamento; nascimento do
filho; falecimento do cônjuge ou companheiro e parente de até segundo grau; e
adoçăo ou consecuçăo de guarda para fins de adoçăo de criança de até 06 (seis)
anos incompletos.
Parágrafo único. O servidor efetivo, quando do
nascimento de seu filho, poderá faltar ao serviço por até 15 (quinze) dias
consecutivos.
Art. 4ş É assegurado ao servidor efetivo
licença de 180 (cento e oitenta) dias em caso de adoçăo de criança de até 06
(seis) anos incompletos, ou quando obtiver judicialmente a sua adoçăo ou guarda
para fins de adoçăo.
§ 1ş Em caso de adoçăo por cônjuge ou companheiro,
ambos servidores públicos efetivos, a licença de que trata o caput deste artigo
será concedida da seguinte forma:
I - 180 (cento e oitenta) dias ao servidor adotante
que assim requerer; e
II - 15 (quinze) dias ao servidor, cônjuge ou
companheiro adotante que assim requerer.
§ 2ş O servidor deverá requerer a licença de
que trata o caput deste artigo ŕ autoridade competente, no prazo máximo de 15
(quinze) dias a contar da expediçăo, conforme o caso, do termo de adoçăo ou do
termo de guarda para fins de adoçăo.
§ 3ş O requerimento de que trata o § 2ş
deste artigo deverá estar instruído com as provas necessárias ŕ verificaçăo dos
requisitos para a concessăo da licença.
§ 4ş A năo observância do disposto nos §§ 2ş
e 3ş deste artigo implicará em indeferimento do pedido de licença.
Art. 5ş Ao servidor efetivo é assegurada
licença-paternidade nos termos do art. 4ş, por todo o período da
licença-maternidade ou pela parte restante que dela caberia ŕ măe em caso de
falecimento da mesma ou de abandono do lar, seguida de guarda exclusiva da
criança pelo pai, mediante provas ou declaraçăo firmada por autoridade judicial
competente.
b) Lei
Complementar nş 434, de 7 de janeiro de 2009 (relativa ao Ministério
Público Estadual):
Art. 1ş O artigo
193 da Lei Complementar 197, passa a vigorar acrescido dos §§ 1ş, 2ş
e 3ş com a seguinte redaçăo:
§ 1ş A licença ‘a
gestante de que trata o caput será prorrogada por sessenta dias além do
prazo fixado no art. 188, inciso III, desta Lei Complementar.
§ 2ş A
prorrogaçăo de que trata o parágrafo anterior năo é automática, dependendo de
requerimento a ser subscrito pela licenciada antes do dia previsto para o
término da licença em curso.
§ 3ş A licença e
a respectiva prorrogaçăo referidas nos parágrafos anteriores săo garantidas
também “a Procuradora de Justiça ou ŕ Promotora de Justiça que adotar ou
obtiver guarda judicial para fins de adoçăo de criança”.
III -
Avaliaçăo médico-pericial: para
concessăo da licença ŕ gestante antes do parto, é indispensável o exame médico
pericial, que comprovará, mediante apresentaçăo de atestado de saúde,
ultrassonografia obstétrica ou cartăo pré-natal, a correspondente idade
gestacional e compatibilidade técnica e legal com o início do correspondente
período gestacional.
IV - Operacionalizaçăo: de posse do atestado
de saúde solicitando licença gestaçăo, a servidora deverá solicitar ŕ chefia
imediata, no prazo de no máximo 48 (quarenta e oito) horas úteis a partir da
data de início do afastamento, agendamento para avaliaçăo médica pericial ŕ Geręncia
de Perícia Médica, onde deverá comparecer na data e horário previamente
agendados, munidos do atestado de saúde, documento de identidade, ficha de
afastamento (emitido pelo órgăo de origem e assinado pela chefia imediata) e
cartăo pré-natal e/ou última ultrassonografia obstétrica realizada.
Nos casos de gestaçăo de alto risco, mediante comprovaçăo de atestado
e/ou laudo médico complementar, se aceita que o exame pericial seja realizado
por terceiros, a fim de assegurar a integridade física materno-fetal. No caso
de servidoras temporárias e/ou comissionadas, com gestaçăo de alto risco, que
necessitem de afastamento antes de completar o 8ş
(oitavo) męs de gestaçăo, após o 15ş (décimo quinto) dia devem ser
encaminhadas, após avaliaçăo da Geręncia de Perícia Médica, ao INSS, como
auxílio-doença.
Ressalta-se que cabe ŕ chefia imediata, no prazo de 48 (quarenta e
oito) horas do recebimento do atestado de saúde, providenciar agendamento da
avaliaçăo médica pericial e comunicar o servidor para comparecimento.
No caso da servidora ter trabalhado até a
data do parto, a licença poderá ser implantada no Sistema de Informaçőes
diretamente pelo setor de recursos humanos do órgăo de origem, sem necessidade
de exame pericial pela Geręncia de Perícia Médica.
V - Resultado aa Avaliaçăo Pericial:
concluído o exame pericial, o servidor recebe diretamente do médico perito que
realizou o seu exame, o Comunicado do Resultado do Exame Médico - CREM,
contendo o número de dias concedidos.
CAPÍTULO XIII
DA READAPTAÇĂO
FUNCIONAL
I - Conceito: benefício concedido, de acordo
com a legislaçăo vigente, quando houver reduçăo da capacidade física ou
psíquica do servidor efetivo e quando houver fatores agravantes ŕ sua doença no
exercício da sua funçăo, năo se justificando licença para tratamento de saúde
ou aposentadoria por invalidez. Năo compete ŕ Geręncia de Perícia Médica a
avaliaçăo de solicitaçăo de readaptaçăo e/ou reabilitaçăo profissional de
servidores com contrato temporário ou cargo comissionado, atividades periciais
inerentes ŕ Perícia Médica do Regime Geral de Previdęncia (INSS).
II - Objetivo: ao servidor efetivo deverá ser
assegurado o exercício de atividades compatíveis com sua limitaçăo física ou
psíquica, podendo ou năo, ser afastado de seu ambiente de trabalho.
As atividades do servidor readaptado deverăo ser desempenhadas sem
restriçőes, năo podendo no futuro ser concedida licença para tratamento de
saúde pela mesma patologia que motivou a readaptaçăo funcional, salvo nos casos
de reagudizaçăo clínica.
Na readaptaçăo funcional é importante
considerar além da doença e da capacidade laborativa residual existente, a
idade do servidor, seu tempo de serviço e seu grau de instruçăo.
A readaptaçăo funcional năo implica em
mudança de cargo e será concedida por prazo determinado, podendo ser prorrogada
caso o servidor năo venha a readquirir as condiçőes normais de trabalho no
prazo fixado.
O servidor abrangido pelo Estatuto do
Magistério Público do Estado de Santa Catarina que năo readquirir as condiçőes
normais de saúde, em até 36 (trinta e seis) meses ininterruptos ou 48 (quarenta
e oito) meses intercalados, será aposentado por invalidez.
III - Legislaçăo: a readaptaçăo funcional
obedece aos seguintes dispositivos estatutários:
a) Lei nş
6.745, de 28 de dezembro de 1985 (Estatuto dos Servidores Públicos Civis do
Estado):
Art. 35. Dar-se-á a
readaptaçăo funcional quando, năo sendo possível a transferęncia, ocorrer
modificaçăo do estado físico ou das condiçőes de saúde do funcionário, que
aconselhe o seu aproveitamento em atribuiçőes diferentes, compatíveis com a sua
condiçăo funcional (art. 71).
§ 1ş A readaptaçăo năo
implica em mudança de cargo e terá prazo certo de duraçăo, conforme
recomendaçăo do órgăo médico oficial.
§ 2ş Expirado o prazo de que
trata o parágrafo anterior e se o funcionário năo tiver readquirido as
condiçőes normais de saúde, a readaptaçăo será prorrogada.
b) Lei nş
6.844, de 29 de julho de 1986 (Estatuto do Magistério Público do Estado de
Santa Catarina):
Art. 48. Dar-se-á a readaptaçăo funcional
quando, năo sendo possível a transferęncia, ocorrer modificaçăo do estado
físico ou das condiçőes de saúde do funcionário, que aconselhe o seu
aproveitamento em atribuiçőes diferentes, compatíveis com a sua condiçăo
funcional.
§ 1ş A readaptaçăo năo implica em mudança de cargo e terá
prazo certo de duraçăo, conforme recomendaçăo do órgăo médico oficial.
§ 2ş Expirado o prazo de que trata o parágrafo anterior e se
o funcionário năo tiver readquirido as condiçőes normais de saúde, a
readaptaçăo será prorrogada.
§ 1ş A readaptaçăo năo
implica em mudança de cargo e terá prazo certo de duraçăo de até 12 (doze)
meses, podendo ser prorrogada, conforme recomendaçăo do órgăo médico oficial.
§ 2ş O funcionário que
năo readquirir as condiçőes normais de saúde, em até 36 (trinta e seis) meses
ininterruptos ou 48 (quarenta e oito) meses intercalados, será aposentado por
invalidez, respeitado o disposto na Emenda Constitucional federal nş 20,
de 15 de dezembro de 1998.
§ 3ş O
professor readaptado perceberá a gratificaçăo de regęncia de classe enquanto
perdurar esta situaçăo, desde que a tenha recebido no męs imediatamente
anterior ao do início da readaptaçăo. (redaçăo dos §§ 1ş, 2ş e 3ş dada pela LC 457/09 (Art. 10) - DO. 18.666 de
11/08/09).
c) Lei Complementar nş 457, de 11 de agosto de 2009:
Art. 11. As disposiçőes
relativas ao art. 48, § 2ş, da Lei nş 6.844, de 1986, com redaçăo
dada pela presente Lei, aplicam-se ao servidor que se encontrar readaptado na
data da publicaçăo deste ato, o qual será submetido ao órgăo médico oficial
para reavaliaçăo, no prazo de 90 (noventa) dias, se a readaptaçăo for superior
a este prazo quando da publicaçăo desta Lei Complementar.
Parágrafo único. Serăo
computados para efeitos da presente Lei Complementar os últimos 02 (dois) anos
de readaptaçăo, no caso de confirmaçăo da necessidade de continuidade da mesma,
a partir da reavaliaçăo constante no caput.
d) Lei nş
6.843, de 28 de julho de 1986 (Estatuto da Polícia Civil do Estado de Santa
Catarina):
Art.
58. Quando recomendada por Junta Médica Oficial do Estado, a readaptaçăo
verificar-se-á em cargo a ser definido pela Superintendęncia da Polícia Civil.
Parágrafo
único. O policial civil readaptado nos termos deste artigo será lotado onde
houver vaga.
IV - Operacionalizaçăo: exceto quando
indicado por médico perito do quadro funcional, para pleitear este benefício, o
servidor deve apresentar ŕ chefia imediata atestado de saúde solicitando
readaptaçăo funcional. Esta chefia deverá, antes de realizar o agendamento,
preencher documento padrăo, confeccionado pela Geręncia de Perícia Médica,
denominado “Relatório do local de trabalho”, em que constam as atividades
atualmente exercidas pelo referido servidor, as dificuldades laborativas
apresentadas pelo mesmo e as possíveis perspectivas de readaptaçăo funcional,
sendo que tal documento deve ser obrigatoriamente assinado pelo servidor e pela
chefia imediata.
Munidos desses documentos, procede-se ao
agendamento para avaliaçăo pericial do servidor na Geręncia de Perícia Médica,
para avaliaçăo médica e com serviço social e/ou psicologia, ficando a critério
do perito examinador solicitar exames complementares, parecer especializado ou
perícia móvel, antes de opinar favoravelmente, ou năo, pelo benefício.
Em casos de prorrogaçăo de readaptaçăo
funcional, o procedimento acima deve ser totalmente refeito, com apresentaçăo
de novo “Relatório do local de trabalho”, informando o desempenho do servidor
no período já readaptado, sendo competęncia exclusiva do servidor a solicitaçăo
do benefício antes do seu término legal, năo se justificando a concessăo de
licença para tratamento de saúde por atraso neste procedimento.
V
- Conclusăo Pericial/Laudo: concluída a avaliaçăo médico-pericial, subsidiada
pelos dados do relatório do local de trabalho e da entrevista com o Serviço
Psicossocial e/ou Supervisăo de Segurança e Medicina do Trabalho (quando houver
indicaçăo), o processo será encaminhado ŕ Comissăo Técnica Pericial - CTP, que
após analisá-lo emitirá o Termo de Inspeçăo de Saúde, que deverá conter as
condiçőes de readaptaçăo com suas restriçőes, prazo e embasamento legal. As
readaptaçőes sugeridas por Junta Médica serăo conclusivas.
A
readaptaçăo deverá ser concedida sempre com prazo determinado, podendo ser
renovado a critério médico.
No caso de indeferimento do benefício, o
servidor tem direito a pedido de reconsideraçăo pericial, que deve ser
formulado por escrito (com justificativa técnica) e encaminhado ŕ gerente ou
supervisor médico, que concluirá pelo indeferimento definitivo ou reagendamento
com Junta Médica.
VI - Acompanhamento do
Servidor Readaptado: realizado pelo serviço social da Geręncia de Perícia
Médica, junto com a Geręncia de Saúde Ocupacional quando for o caso, mediante a
análise de relatório emitido pelo setorial do servidor readaptado.
VII
- Término da Readaptaçăo Funcional: terminado o prazo de readaptaçăo, o servidor retornará ŕ sua
funçăo anterior. Se persistirem as condiçőes que motivaram a readaptaçăo, esta
poderá ser prorrogada após reavaliaçăo médio-pericial.
VIII - Cancelamento
da Readaptaçăo Funcional: a readaptaçăo poderá ser cancelada antes do prazo
previsto, a pedido do servidor ou do superior imediato quando houver melhora das condiçőes de saúde do servidor ou adequaçăo
do seu local de trabalho, estando o cancelamento condicionado ŕ reavaliaçăo
pericial.
Para qualquer procedimento de cancelamento de
readaptaçăo funcional existe a necessidade da apresentaçăo de Relatório do
Local de Trabalho atualizado.
IX - Consideraçőes Gerais: a readaptaçăo poderá ser concedida quando o servidor apresentar afecçăo ortopédica ou traumatológica que gera incapacidade para o pleno exercício da funçăo e desde que sua capacidade laborativa residual lhe permita o exercício de outra atividade.
As
afecçőes psiquiátricas que determinam licenciamentos repetidos, ou excessivas
prorrogaçőes, desde que năo se configure invalidez definitiva, deverăo ser
avaliadas com indicativo de readaptaçăo funcional.
Doenças
otorrinolaringológicas que determinam alteraçőes estruturais mínimas,
nódulos/lesőes nodulares, pólipos, Edema de Reinke, granulomas,
disfonias e fendas glóticas, deverăo ser avaliadas para fins de readaptaçăo
(Anexo VI).
A
servidora gestante poderá ser readaptada quando se verificar reduçăo da
capacidade física ou presença de doença que impossibilite ou desaconselhe o
exercício pleno de suas funçőes.
O
servidor com doença cardíaca, exercendo atividade que exija grandes esforços
físicos, deve, sempre que possível, ser readaptado para atividades mais leves,
conforme as seguintes Tabelas 1 e 2.
|
CLASSIFICAÇĂO DE ANGINA DE ESFORÇO |
||
|
READAPTACĂO |
Grau |
Características |
|
1 |
“Atividade física năo
causa angina”: inclui andar e subir escadas. Angina com esforço prolongado ou rápido ou extremo
no trabalho ou recreaçăo. |
|
|
2 |
“Leve limitaçőes na
atividade usual”: isto inclui andar ou subir escadas rapidamente, subir
ladeiras, andar ou subir escadas após as refeiçőes, ou no frio ou no vento ou
sob tensăo emocional ou durante poucas horas após levantar; andar mais de 2
(dois) quarteirőes (200 m) em terreno plano e subir mais de um lance de
escadas comuns em passo normal e em condiçőes normais. |
|
|
LTS |
3 |
“Limitaçăo acentuada na
atividade física: usual”: inclui andar 1 (um) ou 2 (dois) quarteirőes em
terreno plano e subir um lance de escada em condiçőes normais. normais |
|
4 |
“Inabilidade
em praticar qualquer atividade física sem desconforto - a síndrome de angina
pode estar presente no repouso”. |
|
Tabela 1: atividades laborativas/classificaçăo
de angina de esforço
|
CLASSIFICAÇĂO
DE INSUFICIĘNCIA CARDÍACA |
||
|
READAPTAÇĂO |
Grau |
Características |
|
1 |
Pacientes com doenças
cardíacas, mas sem limitaçőes durante a atividade física usual. |
|
|
2 |
Leve limitaçăo causada por
doenças cardíacas. Atividades tais como andar causam dispnéia. |
|
|
LTS |
3 |
Limitaçăo acentuada.
Sintomas săo provocados facilmente, por exemplo, andar em terreno plano. |
|
4 |
Falta
de ar durante o repouso. |
|
Tabela 2: atividades laborativas/classificaçăo
de insuficięncia cardíaca
A
readaptaçăo está indicada em paciente portador de doença alérgica sempre que se
comprovar a presença de alergenos ou fatores agravantes da alergia no local de
trabalho.
Nos
casos de deficięncia visual gerando incapacidade para o cargo exercido, mas
podendo o servidor exercer outras atividades em funçăo da visăo residual
existente, será proposta readaptaçăo funcional.
Nos
casos de epilepsia refratária em servidor que exerça atividade que coloque em
risco sua vida ou de terceiros haverá indicaçăo de readaptaçăo.
As
doenças neurológicas degenerativas e sequelares, com capacidade laborativa
residual, săo passíveis de readaptaçăo.
As
limitaçőes funcionais decorrentes de tratamento cirúrgico de neoplasia maligna
de mama com bom prognóstico deverăo ser avaliadas com indicativo de
readaptaçăo.
As
neoplasias malignas de pele tratadas e passíveis de cura terăo indicativo de
readaptaçăo em atividades sem exposiçăo ao sol.
CAPÍTULO XIV
DA REMOÇĂO
I - Conceito: ato de deslocamento do
funcionário de um para outro órgăo do serviço público estadual, independente da
mudança da sede funcional. A remoçăo a pedido, para outra área de atividade,
por motivo de saúde do servidor, do cônjuge, companheiro, está condicionada ŕ
comprovaçăo da necessidade pela Geręncia de Perícia Médica.
Este benefício năo é disponibilizado para
servidores com contrato temporário ou comissionado.
II
- Objetivo: de acordo com a legislaçăo vigente, o servidor poderá ser removido
de uma localidade para outra, nos seguintes casos:
- incapacidade laborativa ou agravamento da
doença do servidor provocada pelo ambiente de trabalho e/ou localidade onde
exerce suas atividades;
- necessidade de tratamento médico
especializado do servidor ou pessoa da família (para servidor do Magistério e
Polícia Civil), por período superior a 1 (um) ano e que năo possa ser realizado
na localidade onde resida o mesmo, pela inexistęncia de tal recurso.
III - Legislaçăo: a concessăo de remoçăo obedecerá aos seguintes
critérios estatutários:
a) Lei nş
6.745, de 28 de dezembro de 1985 (Estatuto dos Servidores Públicos Civis do
Estado):
Art. 22. O deslocamento do funcionário de um para
outro órgăo do serviço público estadual, independente de mudança da sede
funcional, dar-se-á por ato de remoçăo, processando-se a pedido, por permuta ou
no interesse do serviço público, a critério da autoridade competente.
§ 1° É assegurada a
remoçăo, a pedido, para outra localidade, por motivo de saúde, desde que fiquem
comprovadas, pelo órgăo médico oficial, as razőes apresentadas pelo funcionário.
§ 2° A remoçăo respeitará
a lotaçăo de cada órgăo, ressalvado o disposto no parágrafo anterior.
b) Lei nş
6.844, de 29 de julho de 1986 (Estatuto do Magistério Público do Estado de
Santa Catarina):
Art.
69. A remoçăo independerá de concurso:
II
- para o membro do magistério que, por problema de saúde, fique impedido do
exercício em seu local de trabalho, comprovado mediante relatório detalhado, no
qual fique evidenciado de que forma a mudança do local de trabalho contribuirá
no tratamento médico, expedido pelo órgăo médico oficial;
III
- para o membro do magistério quando o cônjuge, filho ou genitor que viva a
suas expensas necessitar de tratamento médico especializado por período
superior a 1 (um) ano, que impeça o exercício em seu local de trabalho,
comprovado por relatório motivado, expedido pelo órgăo Médico Oficial. (Redaçăo
dada pela Lei Complementar nş 48, de 5
de fevereiro de 1992).
REDAÇĂO ANTERIOR________________________
II
- para o membro do magistério que apresentar problema de saúde que impeça o
exercício em seu local de lotaçăo, comprovado por Junta Médica Oficial;
III
- para o membro do magistério, quando o cônjuge ou filho que viva a s suas
expensas necessitar de tratamento médico especializado por período superior a 1
(um) ano, comprovado por Junta Médica Oficial; (Redaçăo original).
c) Lei nş
6.843, de 28 de julho de 1986 (Estatuto da Polícia Civil do Estado de Santa
Catarina):
Art.
71. A remoçăo a pedido e por permuta só pode ser concedida ao policial após 2
(dois) anos de efetivo exercício no local de sua lotaçăo.
§
1ş
O prazo deste artigo pode ser reduzido se comprovada a necessidade de
tratamento médico especializado, por Junta Médica Oficial do Estado, do
policial, de sua mulher, filho ou dependente que conviva consigo as suas
expensas e subordinaçăo.
[...]
IV - Operacionalizaçăo: o benefício deverá
ser solicitado, via processo administrativo ou pericial, ŕ Geręncia de Perícia
Médica, a qual cabe a avaliaçăo da situaçăo funcional do referido servidor, bem
como a realizaçăo de agendamento do mesmo, para avaliaçăo pericial (médico e
serviço social ou psicólogo).
O servidor deverá comparecer na Geręncia de
Perícia Médica, na data e horário previamente agendado, munido de atestado de
saúde e exames complementares que caracterizem sua patologia e/ou de seu
dependente legal.
V - Laudo pericial: assim
como na readaptaçăo, após a conclusăo da avaliaçăo médico-pericial, o processo
será encaminhado ŕ Comissăo Técnica Pericial, que após análise do mesmo,
emitirá Termo de Inspeçăo de Saúde concedendo ou năo o benefício.
VI - Resultado Pericial: o resultado pericial
da solicitaçăo de remoçăo será encaminhado administrativamente, após avaliaçăo
pela Comissăo Técnico-Pericial - CTP que fará emissăo de laudo pericial
específico. No caso de indeferimento do benefício, o servidor tem direito a
pedido de reconsideraçăo pericial, que deve ser formulado por escrito (com
justificativa técnica) e encaminhado ŕ gerente ou supervisor de perícia médica,
que concluirá pelo indeferimento definitivo ou reagendamento com Junta Médica.
A avaliaçăo pericial concluirá pela remoçăo, quando justificada, com mençăo de
dados técnicos que contribuam para recuperaçăo da saúde do servidor (por ex:
para localidade próxima ao domicílio, para localidade que possibilite acesso ao
tratamento, etc.), năo sendo competęncia da Geręncia de Perícia Médica a
especificaçăo nominal da futura lotaçăo.
VII - Situaçőes Periciais Definidas por Parecer da Consultoria
Jurídica:
a) Remoçăo Durante Estágio Probatório: em
funçăo das diversas e conflitantes publicaçőes constantes das normais legais,
foi solicitado esclarecimento dessa matéria ŕ Consultoria Jurídica da
Secretaria de Estado de Administraçăo, que concluiu (Anexo VII) pela autonomia
de decisăo da Geręncia de Perícia Médica, independente de estágio probatório,
sempre que exista justificativa pericial por motivo de saúde.
CAPÍTULO XV
DA
APOSENTADORIA POR INVALIDEZ
I - Conceito: benefício pericial indicado
para o servidor considerado inválido para todas as funçőes do cargo e para o
trabalho em geral de forma definitiva, depois de verificada a impossibilidade
de readaptaçăo, de acordo com a legislaçăo vigente.
II - Objetivo: o servidor efetivo poderá ser
aposentado por invalidez, com proventos integrais ou proporcionais, quando
comprovada sua incapacidade total e definitiva para o trabalho, năo se
vislumbrando a possibilidade da readaptaçăo funcional. Quando a aposentadoria
for decorrente de acidente de trabalho, de doença profissional (com
caracterizaçăo de causa e efeito entre a moléstia e a atividade exercida) ou de
doença grave especificada na legislaçăo específica, será concedida
aposentadoria definitiva com proventos integrais. Nas demais patologias, năo
abrangidas pela legislaçăo acima referida, a aposentadoria será concedida com
proventos proporcionais.
III - Legislaçăo: o enquadramento pericial
tem como fundamento legal:
a) a Constituiçăo Federal
do Brasil (art. 40): “Aos servidores titulares de cargos efetivos da Uniăo, dos Estados, do
Distrito Federal e dos Municípios, incluídas suas autarquias e fundaçőes, é
assegurado regime de previdęncia de caráter contributivo e solidário, mediante
contribuiçăo do respectivo ente público, dos servidores ativos e inativos e dos
pensionistas, observados critérios que preservem o equilíbrio financeiro e
atuarial e o disposto neste artigo (Redaçăo dada ao artigo pela Emenda Constitucional nş 41, de 19/12/2003).
§ 1ş Os servidores abrangidos pelo regime
de previdęncia de que trata este artigo serăo aposentados, calculados os seus
proventos a partir dos valores fixados na forma dos §§ 3ş e 17 (Redaçăo dada pela Emenda
Constitucional nş 41
de 19/12/2003).
I - por invalidez
permanente, sendo os proventos proporcionais ao tempo de contribuiçăo, exceto
se decorrente de acidente em serviço, moléstia profissional ou doença grave,
contagiosa ou incurável, na forma da lei; (Redaçăo dada pela Emenda Constitucional nş 41, de 19/12/2003).
b) a Lei Complementar nş 412, de 26 de
junho de 2008:
Art.
60. O segurado será aposentado por invalidez permanente:
I
- com proventos proporcionais ao tempo de contribuiçăo previdenciária,
observado o disposto no art. 70 desta Lei Complementar; ou
II
- com proventos correspondentes ao valor apurado na forma do art. 70, caput e §§ 1ş a 5ş desta Lei Complementar,
quando a aposentadoria decorrer de acidente em serviço, moléstia profissional
ou doença grave, contagiosa ou incurável, referidas no § 8ş deste
artigo.
§
1ş A aposentadoria por invalidez será precedida de licença para
tratamento de saúde e dependerá de laudo médico-pericial circunstanciado
emitido por perícia própria do IPREV ou por este designada, ou dos poderes e
órgăos definidos no art. 4ş desta Lei Complementar, no qual constará o
número da doença, conforme Classificaçăo Internacional de Doenças (CID), e a
declaraçăo de incapacidade permanente para o trabalho, observado o seguinte:
I
- a licença para tratamento de saúde será concedida por até 2 (dois) anos,
podendo ser prorrogada uma única vez por igual período, mediante manifestaçăo
de perícia médica oficial;
II
- expirado o período máximo de licença e năo estando em condiçőes de reassumir
o cargo ou de ser readaptado, o segurado considerado inválido para o serviço
público em geral será aposentado por invalidez; e
III
- o período compreendido entre o término da licença para tratamento de saúde e
a publicaçăo do ato de aposentadoria por invalidez será considerado como de
prorrogaçăo da licença.
§
2ş O segurado aposentado por invalidez será submetido ŕ avaliaçăo médica
periódica para atestar a permanęncia das condiçőes que lhe causaram a
incapacidade laboral, conforme definido em regulamento.
§
3ş Verificada a insubsistęncia dos motivos geradores da incapacidade,
cessar-se-á o benefício de aposentadoria por invalidez, sendo o segurado
revertido ao serviço público ou posto em disponibilidade, nos termos do
Estatuto dos Servidores do Estado de Santa Catarina.
§
4ş Em caso de doença que impuser afastamento compulsório, com base em
laudo conclusivo da perícia própria do IPREV ou por este designada, ou dos
poderes e órgăos definidos no art. 4ş desta Lei Complementar, a
aposentadoria por invalidez independerá de licença para tratamento de saúde.
§
5ş A doença grave, contagiosa ou incurável, preexistente ao ingresso no
serviço público estadual, da qual decorra a incapacidade laboral do segurado,
ensejará aposentadoria por invalidez com proventos proporcionais ao tempo de
contribuiçăo.
§
6ş Considera-se acidente em serviço, para os efeitos desta Lei
Complementar:
I
- o acidente ligado ao serviço que, embora năo tenha sido a causa única, haja
contribuído diretamente para a perda da capacidade para o trabalho do segurado;
II
- o acidente sofrido pelo segurado no local e horário de trabalho; e
III
- a doença proveniente de contaminaçăo acidental do segurado no exercício do
cargo ou da funçăo.
§
7ş Equipara-se a acidente em serviço, o sofrido pelo segurado ainda que
fora do local e horário de serviço, quando:
I
- na realizaçăo de serviço relacionado ao cargo ou funçăo;
II
- na prestaçăo espontânea de serviço ao Estado para lhe evitar prejuízo ou
proporcionar proveito;
III
- em viagem a serviço, inclusive para estudo, quando financiada pelo Estado,
independentemente do meio de locomoçăo utilizado, inclusive veículo de
propriedade do segurado; e
IV
- no percurso da residęncia para o local de trabalho ou dele para aquela,
qualquer que seja o meio de locomoçăo, inclusive veículo de propriedade do
segurado.
§
8ş Para os efeitos desta Lei Complementar, considera-se doença
incapacitante, as doenças graves, contagiosas ou incuráveis, relacionadas
abaixo:
I
- alienaçăo mental;
II
- cardiopatia grave;
III
- cegueira bilateral;
IV
- contaminaçăo por radiaçăo;
V
- doença de Alzheimer;
VI
- doença de Parkinson;
VII
- espondiloartrose anquilosante;
VIII
- estado avançado da doença de Paget
- osteíte deformante;
IX
- hanseníase, com sequelas graves e incapacitantes;
X
- hepatopatia grave;
XI
- nefropatia grave;
XII
- neoplasia maligna;
XIII
- paralisia irreversível e incapacitante;
XIV
- síndrome da imunodeficięncia adquirida; e
XV
- tuberculose, com sequelas graves e incapacitantes.
§
9ş O pagamento do benefício de aposentadoria por invalidez decorrente de
alienaçăo mental somente será feito ao curador do segurado, condicionado ŕ
apresentaçăo do termo de curatela.
§
10. A aposentadoria por invalidez será concedida com base na legislaçăo vigente
na data definida em laudo médico-pericial como de início da incapacidade total
e definitiva para o trabalho ou, na impossibilidade de tal definiçăo, na data
de sua expediçăo.
§
11. O IPREV, quando, de qualquer forma, tiver conhecimento que o segurado
inativo, aposentado por invalidez permanente, exerce qualquer atividade
laboral, determinará a instauraçăo de processo administrativo competente para
apuraçăo dos fatos, observado o contraditório e a ampla defesa.
§
12. No caso previsto no § 11 poderá o IPREV determinar que o segurado inativo
seja submetido imediatamente ŕ nova avaliaçăo médico-pericial.
§
13. Em havendo recusa do segurado em se submeter ŕ perícia será determinada a
imediata suspensăo do pagamento dos proventos.
Art.
70. No cálculo dos proventos das aposentadorias referidas nos artigos. 60 desta
Lei Complementar será considerada a média aritmética simples das maiores
remuneraçőes ou subsídios, utilizados como base de cálculo para as
contribuiçőes do segurado aos regimes de previdęncia a que esteve vinculado, correspondentes
a 80% (oitenta por cento) de todo o período contributivo desde a competęncia
relativa ao męs de julho de 1994 ou desde a do início da contribuiçăo, se
posterior ŕquela competęncia.
§
1ş As remuneraçőes consideradas no cálculo do valor inicial dos
proventos terăo os seus valores atualizados, męs a męs, de acordo com a
variaçăo integral do índice fixado para a atualizaçăo dos salários de
contribuiçăo considerada no cálculo dos benefícios do RGPS.
§
2ş Nas competęncias a partir de julho de 1994, em que năo haja ocorrido
contribuiçăo para regime próprio, a base de cálculo dos proventos será a
remuneraçăo do servidor no cargo efetivo, inclusive no período em que houve
isençăo de contribuiçăo.
§
3ş Os valores das remuneraçőes a serem utilizadas no cálculo de que
trata este artigo serăo comprovados mediante documento fornecido pelos órgăos e
pelas entidades gestoras dos regimes de previdęncia a que o servidor esteve
vinculado, ou por outro documento público, na forma do regulamento.
§
4ş Para os fins deste artigo, as remuneraçőes consideradas no cálculo da
aposentadoria, atualizadas na forma do § 1ş, năo poderăo ser:
I
- inferiores ao valor do salário-mínimo nacional; ou
II
- superiores ao limite máximo do salário de contribuiçăo, quanto aos meses em
que o servidor esteve vinculado ao RGPS.
§
5ş Os proventos, calculados de acordo com o caput, por ocasiăo de sua
concessăo năo poderăo exceder ŕ remuneraçăo do respectivo segurado no cargo
efetivo em que se deu a aposentadoria.
§
6ş Para o cálculo dos proventos proporcionais ao tempo de contribuiçăo
será utilizada fraçăo cujo numerador será o seu tempo total e o denominador, o
tempo necessário ŕ respectiva aposentadoria voluntária com proventos integrais,
observando-se, quanto ŕ aposentadoria por invalidez, o disposto no § 9ş
deste artigo.
§
7ş A fraçăo de que trata o § 6ş deste artigo será aplicada sobre
o valor dos proventos calculados nos termos do caput, observando-se,
previamente, a aplicaçăo do limite de remuneraçăo do cargo efetivo de que trata
o § 5ş deste artigo.
§
8ş Os períodos de tempo utilizados no cálculo previsto no § 6ş
deste artigo serăo considerados em número de dias.
§
9ş Os proventos, quando proporcionais ao tempo
de contribuiçăo, no caso de aposentadoria por invalidez concedida a partir da entrada
em vigor desta Lei Complementar, serăo fixados no mínimo em 70% (setenta por
cento) do valor a que o segurado teria direito, calculados na forma
estabelecida no caput
deste artigo e em seus §§ 1ş a 5ş, acrescidos de 1% (um por
cento) por ano de contribuiçăo, se mulher, e 0,86% (zero vírgula oitenta e seis
centésimos por cento), se homem, até o limite de 100% (cem por cento).
§
10. Nos casos de aposentadoria compulsória ou por invalidez, se atendidos os
requisitos para aposentadoria voluntária cujos cálculos ou critérios de
reajustamento dos proventos sejam mais vantajosos será garantido direito de
opçăo ao segurado.
c) a Lei Complementar nş 470, de 9 de
dezembro de 2009:
Art.
5ş....................................................................................
[...]
§
2ş Os casos de aposentadoria por invalidez terăo prioridade sobre os
demais processos, sendo autorizado o servidor afastar-se imediatamente após a
emissăo do Laudo Pericial.
IV - Operacionalizaçăo: considerando-se que a
aposentadoria por invalidez sempre será precedida de licença para tratamento de
saúde, os procedimentos descritos naquele benefício também se aplicam neste
caso, salvo quando, para conclusăo final e por determinaçăo da supervisăo
médica ou gerente de perícia médica, o servidor seja agendado para avaliaçăo
por Junta Médica a fim de definir o benefício indicado pelo médico assistente
ou pelo médico perito, que anteriormente tenha atendido aquele servidor em
exame pericial para avaliaçăo de capacidade laborativa e constatada
impossibilidade de retorno ao trabalho.
V - Resultado Pericial: a conclusăo do exame
pericial que decidiu, ou năo, pelo indicativo de aposentadoria por invalidez,
será encaminhada após confecçăo do laudo de incapacidade laborativa definitiva,
com assinatura dos peritos médicos, revisăo pelo supervisor, gerente de perícia
médica e autoridade diretora, para o setor de recursos humanos onde o servidor
estiver lotado.
No caso de indeferimento do benefício, o
servidor tem direito a pedido de reconsideraçăo pericial, que também deve ser
feito ŕ Geręncia de Perícia Médica, juntamente com exames complementares e/ou
parecer técnico que justifiquem a mudança do parecer anterior. Tal documentaçăo deverá ser encaminhada ŕ
referida geręncia que concluirá pelo indeferimento definitivo ou reagendamento
com Junta Médica.
VI - Critérios Médico-Periciais para
Concessăo de Aposentadoria com Integralidade: com base no enunciado definido na
Lei Complementar nş 412, de 26 de junho de 2008, os seguintes critérios
periciais deverăo ser observados para enquadramento técnico de aposentadoria
com proventos integrais:
a) alienaçăo Mental
Conceituaçăo:
todo caso de distúrbio mental ou neuromental grave e persistente em que,
esgotados os meios habituais de tratamento, haja alteraçăo completa ou
considerável da personalidade, comprometendo gravemente os juízos de valor e
realidade, destruindo a autodeterminaçăo do pragmatismo e tornando o paciente
total e permanentemente impossibilitado para qualquer trabalho.
Dados
técnicos: a perícia médica deverá identificar nos quadros clínicos de alienaçăo
mental os seguintes elementos:
1. transtorno intelectual:
atinge as funçőes mentais em conjunto e năo apenas algumas delas;
2. falta de autoconscięncia:
o paciente ignora o caráter patológico de seu transtorno ou tem dele noçăo
parcial ou descontínua;
3. inadaptabilidade: o
transtorno mental é evidenciado pela desarmonia de conduta do paciente em
relaçăo ŕs regras que disciplinam a vida normal em sociedade;
4. ausęncia de utilidade: a
perda da adaptabilidade redunda em prejuízo para o paciente e para a sociedade.
A alienaçăo mental pode ser
identificada no curso de qualquer enfermidade psiquiátrica desde que, em seu
estágio evolutivo estejam satisfeitas todas as condiçőes abaixo discriminadas:
1. seja enfermidade mental
ou neuromental;
2. seja grave persistente;
3. seja refratária aos meios
habituais de tratamento;
4. provoque alteraçăo
completa ou considerável da personalidade;
5. comprometa gravemente os
juízos de valor e realidade, com destruiçăo da autodeterminaçăo e do
pragmatismo;
6. torne o paciente total e
permanentemente inválido para qualquer trabalho;
7. haja nexo sintomático
entre o quadro psíquico e a personalidade do paciente.
Săo considerados meios
habituais de tratamento:
1. psicoterapia;
2. psicofarmacoterapia;
3. terapęutica biológica
(eletroconvulsoterapia, insulinoterapia, etc.).
Năo é considerado meio de
tratamento a utilizaçăo de psicofármacos em fase de experięncia laboratorial.
Quadros clínicos que cursam com alienaçăo mental:
1. estados de demęncia
(senil, pré-senil, arterioesclerótica, luética, coréica, doença avançada de Alzheimer
e outras formas bem definidas);
2. psicoses esquizofręnicas
nos estados crônicos;
3. paranóia e a parafrenia
nos estados crônicos;
4. oligofrenias graves.
Săo excepcionalmente
considerados casos de alienaçăo mental:
1. psicoses afetivas
(transtornos afetivos) mono ou bipolar, quando comprovadamente cronificadas e
refratárias ao tratamento, ou quando exibirem elevada frequęncia de repetiçăo
fásica, ou ainda, quando configurarem comprometimento grave e irreversível de
personalidade (CID-10: F31);
2. psicoses epilépticas,
quando caracterizadamente cronificadas e resistentes ŕ terapęutica, ou quando
apresentarem elevada frequęncia de surtos psicóticos;
3. psicoses pós-traumáticas
e outras psicoses orgânicas, quando caracterizadamente cronificadas e
refratárias ao tratamento, ou quando configurarem quadro irreversível de
demęncia.
Năo săo casos de alienaçăo
mental:
1. transtornos neuróticos da
personalidade e outros transtornos mentais năo psicóticos;
2. desvios e transtornos
sexuais;
3. alcoolismo, dependęncia
de drogas e outros tipos de dependęncia orgânica, salvo quando acompanhados de
lesăo neurológica;
4. oligofrenias leves e
moderadas;
5. psicoses do tipo reativo
(reaçăo de ajustamento, reaçăo ao stress);
6. psicoses orgânicas
transitórias (estados confusionais reversíveis).
b) cardiopatia grave
Conceituaçăo:
para o entendimento de cardiopatia grave torna-se necessário englobarem-se no
conceito todas as doenças relacionadas ao coraçăo, tanto crônicas, como agudas.
Săo consideradas
cardiopatias graves:
1. as cardiopatias agudas,
que, habitualmente săo rápidas em sua evoluçăo, tornarem-se crônicas,
caracterizando uma cardiopatia grave, ou as que evoluírem para o óbito,
situaçăo que, desde logo, deve ser considerada como cardiopatia grave, com
todas as injunçőes legais;
2. as cardiopatias crônicas,
quando limitarem, progressivamente, a capacidade física, funcional do coraçăo
(ultrapassando os limites de eficięncia dos mecanismos de compensaçăo) e
profissional, năo obstante o tratamento clínico e/ou cirúrgico adequado, ou
quando induzirem ŕ morte prematura.
A limitaçăo da capacidade
física, funcional e profissional é definida habitualmente, pela presença de uma
ou mais das seguintes síndromes:
1. insuficięncia cardíaca;
2. insuficięncia coronária;
3. arritmias complexas;
4. hipoxemia e manifestaçőes
de baixo débito cerebral secundária a uma cardiopatia.
Dados técnicos - a avaliaçăo
da capacidade funcional do coraçăo permite a distribuiçăo dos pacientes nas
seguintes classes ou graus:
a) Grau I: pacientes
portadores de doença cardíaca sem limitaçăo para a atividade física. A
atividade física normal năo provoca sintomas de fadiga acentuada, nem
palpitaçőes, nem dispnéias, nem angina de peito;
b) Grau II: pacientes
portadores de doença cardíaca com leve limitaçăo para a atividade física. Esses
pacientes sentem-se bem em repouso, porém os grandes esforços provocam fadiga,
dispnéia, palpitaçőes ou angina de peito;
c) Grau III: pacientes
portadores de doença cardíaca com nítida limitaçăo para a atividade física.
Esses pacientes sentem-se bem em repouso, embora acusem fadiga, dispnéia,
palpitaçőes ou angina de peito, quando efetuam pequenos esforços;
d) Grau IV: pacientes
portadores de doença cardíaca que os impossibilitam de qualquer atividade
física. Esses pacientes, mesmo em repouso, apresentam dispnéia, palpitaçőes,
fadiga ou angina de peito.
Diagnóstico clínico - os
meios de diagnóstico empregados na avaliaçăo da capacidade funcional do coraçăo
săo os seguintes:
a) história clínica, com
dados evolutivos da doença;
b) exame clínico;
c) eletrocardiograma, em
repouso;
d) eletrocardiografia
dinâmica (Holter);
e) teste ergométrico;
f) ecocardiograma, em
repouso;
g) ecocardiograma associado
a esforço ou procedimentos farmacológicos;
h) estudo radiológico do
tórax, objetivando o coraçăo, vasos e campos pulmonares, usando um mínimo de
duas incidęncias;
i) cintilografia miocárdica,
associada ao teste ergométrico (Tálio, MIBI, Tecnécio);
j) cintilografia miocárdica
associada a Dipiridamol e outros fármacos;
k)
cinecoronarioventriculografia;
l) angiotomografia
coronariana.
Os achados fortuitos em
exames complementares especializados năo săo por si só, suficientes para o
enquadramento legal de cardiopatia grave, se năo estiverem vinculados aos
elementos clínicos e laboratoriais que caracterizem doença cardíaca
incapacitante.
Quadro clínico - o quadro
clínico, bem como os recursos complementares, com os sinais e sintomas que
permitem estabelecer o diagnóstico de cardiopatia grave estăo relacionados para
as seguintes cardiopatias:
a) cardiopatia isquęmica;
b) cardiopatia hipertensiva;
c) miocardiopatias;
d) valvopatias;
e) cardiopatias congęnitas;
f) arritmias;
g) cor pulmonale crônico.
Em algumas condiçőes, um
determinado item pode, isoladamente, configurar cardiopatia grave (por exemplo,
fraçăo de ejeçăo < 0,35), porém, na grande maioria dos casos, a princípio, é
necessária uma avaliaçăo conjunta dos diversos dados do exame clínico e dos
achados complementares para melhor conceituá-la.
Afecçőes
ou doenças capazes de causar cardiopatia grave:
1. cardiopatia isquęmica,
caracterizada por:
Quadro clínico: angina
classes III e IV da NYHA e da Canadian Cardiovascular Society, apesar de
responder ŕ terapęutica; manifestaçőes clínicas de insuficięncia cardíaca;
arritmias (associar com dados de ECG e Holter).
Eletrocardiograma (repouso):
zona elétrica inativa, alteraçőes isquęmicas de ST-T, distúrbios da conduçăo
atrioventricular e ventricular, hipertrofia ventricular esquerda, fibrilaçăo
atrial crônica, arritmias ventriculares complexas.
Radiografia do tórax:
cardiomegalia, congestăo venocapilar pulmonar.
Teste ergométrico: limitaçăo
da capacidade funcional (<5 MET); angina em carga baixa (<5MET);
infradesnível do segmento ST: precoce; acentuado (->3mm), morfologia
horizontal ou descendente, múltiplas derivaçőes; duraçăo prolongada >6 min.
no período de recuperaçăo; supradesnível de ST, sobretudo em área năo
relacionada a infarto prévio; comportamento anormal da pressăo arterial
diastólica (variaçăo de PD>30mm Hg); insuficięncia cronotrópica (elevaçăo
inadequada da frequęncia cardíaca); sinais de disfunçăo ventricular esquerda
associada ao esforço; arritmias ventriculares, desde que associadas a outros
sinais de resposta isquęmica.
Cintilografia miocárdica
associada ao teste ergométrico: defeitos de perfusăo múltiplos ou áreas
extensas (áreas hipocaptantes definitivas ou transitórias); dilataçăo da cavidade
ventricular esquerda ao esforço; hipercaptaçăo pulmonar; fraçăo de ejeçăo (FE)
em repouso menor ou igual a 0,35 (valor específico para o método);
comportamento anormal da FE ao exercício (variaçăo da FE menor que 5%),
motilidade parietal regional ou global anormais.
Cintilografia miocárdica
associada a dipiridamol e outros fármacos: interpretaçăo semelhante ŕ definida
para a cintilografia com teste ergométrico.
Ecocardiograma em repouso:
fraçăo de ejeçăo menor ou igual a 0,40 (valor específico para o método),
alteraçőes segmentares da contratilidade ventricular, dilataçăo das câmaras
esquerdas, especialmente se associada ŕ hipertrofia ventricular esquerda;
complicaçőes associadas: disfunçăo dos músculos papilares, insuficięncia
mitral, comunicaçăo interventricular, pseudo-aneurismas, aneurismas, trombos
intracavitários.
Ecocardiograma associado a
esforço ou procedimentos farmacológicos: aparecimento de alteraçőes de
contratilidade segmentar inexistente no ecocardiograma em repouso; acentuaçăo
das alteraçőes de contratilidade preexistentes; comportamento anormal da FE ao
exercício (variaçăo da FE menor que 5%).
Eletrocardiografia dinâmica
(Holter): alteraçőes isquęmicas (ST-T) associadas ŕ dor anginosa ou
sintomas de disfunçăo ventricular esquerda; isquemia miocárdica silenciosa;
arritmias ventriculares complexas; fibrilaçăo atrial associada ŕ isquemia;
distúrbios de conduçăo atrioventricular e intraventricular relacionados ŕ
isquemia.
Cinecoronaroventriculografia
ou tomografia: lesăo de tronco de coronária esquerda maior que 50%; lesőes
triarteriais moderadas a importantes (maiores que 70% do terço proximal ou
médio); lesőes bi ou uniarteriais menores que 70% com grande massa miocárdica
em risco; lesőes ateromatosas extensas e difusas; fraçăo de ejeçăo menor que
0,40; hipertrofia e dilataçăo ventricular esquerda; áreas significantes de
acinesia, hipocinesia e discinesia; aneurisma de ventrículo esquerdo;
complicaçőes mecânicas: insuficięncia mitral, comunicaçăo interventricular.
Fatores de risco e condiçőes
associadas: idade maior que 70 anos, hipertensăo arterial, diabetes,
hipercolesterolemia familiar, vasculopatia aterosclerótica importante em outros
territórios (central, periférico).
Pós-infarto do miocárdio:
disfunçăo ventricular esquerda (áreas de acinesia, hipocinesia e discinesia);
isquemia ŕ distância (em outra área que năo a do infarto); arritmias
ventriculares complexas; idade avançada; condiçőes clínicas associadas.
Quando o tratamento
adequado-clínico, intervencionista ou cirúrgico melhorar ou abolir as
alteraçőes acima descritas, o conceito de gravidade deve ser reavaliado e
reconsiderado.
2. cardiopatia hipertensiva,
sendo sua gravidade caracterizada pela presença das seguintes condiçőes:
a) hipertensăo essencial ou
hipertensăo secundária;
b) hipertrofia ventricular
esquerda detectada pelo ECG ou ecocardiograma, que năo regride com o
tratamento;
c) disfunçăo ventricular
esquerda sistólica, com fraçăo de ejeçăo menor ou igual a 0,40;
d) arritmias
supraventriculares e ventriculares relacionadas ŕ hipertensăo arterial;
e) cardiopatia isquęmica
associada.
3. miocardiopatias,
distribuídas em:
3.1) miocardiopatias
hipertróficas, sua gravidade é caracterizada pela presença das seguintes
condiçőes:
a) história familiar de
morte súbita;
b) paciente sintomático,
especialmente história de síncope, angina, insuficięncia cardíaca e embolia
sistęmica;
c) diagnóstico na infância
(baixa idade);
d) hipertrofia moderada ou
severa, com alteraçőes isquęmicas de ST-T:
1 - cardiomegalia;
2 - disfunçăo ventricular
esquerda sistólica e/ou diastólica;
3 - fibrilaçăo atrial;
4 - Síndrome de Wolff - Parkinson - White;
5 - arritmias ventriculares
complexas;
6 - regurgitaçăo mitral
importante;
7 - doença arterial
coronária associada;
8 - forma obstrutiva com
gradiente de via de saída maior ou igual a 50 mm Hg.
3.2) miocardiopatias
dilatadas, com as seguintes características:
a) histórias de fenômenos
tromboembólicos;
b) cardiomegalia importante;
c) ritmo de galope (B3);
d) insuficięncia cardíaca
classe funcional III e IV;
e) fraçăo de ejeçăo menor ou
igual a 0.30;
f) fibrilaçăo atrial;
g) arritmias ventriculares
complexas;
h) distúrbios da conduçăo
intraventricular.
3.3) miocardiopatia
restritiva (endomiocardiofibrose, fibroelastose), sendo sua gravidade
caracterizada pela presença das seguintes condiçőes:
a) história de fenômenos
tromboembólicos;
b) cardiomegalia;
c) insuficięncia cardíaca
classe funcional III e IV;
d) envolvimento do
ventrículo direito ou biventricular;
e) fibrose acentuada;
f) regurgitaçăo mitral e/ou
tricúspide importante.
3.4) cardiopatia chagásica
crônica, sendo sua gravidade caracterizada pela presença das seguintes
condiçőes:
a) história de síncope e/ou
fenômenos tromboembólicos;
b) cardiomegalia acentuada;
c) insuficięncia cardíaca
classe funcional III e IV;
d) fibrilaçăo atrial;
e) arritmias ventriculares
complexas;
f) bloqueio bi ou
trifascicular sintomático;
g) bloqueio atrioventricular
de grau avançado.
4. arritmias cardíacas,
constituem características de maior gravidade:
a) disfunçăo do nó sinusal,
sintomática, com comprovada correlaçăo sintomas/arritmia, e especialmente em
presença de síndrome bradi-taquiarritmia;
b) bradiarritmias: bloqueio
atrioventricular (BAV) do 2ş grau, tipo II, ou BAV avançado;
c) bloqueio atrioventricular
total: sintomático; com resposta cronotrópica inadequada ao esforço; com
cardiomegalia progressiva; com insuficięncia cardíaca; fibrilaçăo atrial com
resposta ventricular baixa; bloqueios de ramo (direito ou esquerdo),
permanentes ou alternantes, sintomáticos (claudicaçăo cerebral ou insuficięncia
cardíaca);
d) taquiarritmias:
1 - taquicardias
ventriculares sintomáticas (claudicaçăo cerebral e/ou comprometimento
hemodinâmico) de qualquer etiologia;
2 - taquicardias
supraventriculares sintomáticas (claudicaçăo cerebral, comprometimento
hemodinâmico, taquicardiomiopatia, fenômenos tromboembólicos) de qualquer
etiologia e desencadeadas por qualquer mecanismo;
e) síndrome de pré-excitaçăo
ventricular, com alto risco de morte súbita, determinado por estudos invasivos;
f) portadores de marcapasso
cardíaco definitivo (anti-bradi ou antitaquicardia), cuja capacidade funcional
se mantém limitada pela cardiopatia subjacente.
5. cor pulmonale crônico -
constituem características de maior gravidade:
a) quadro clínico:
1 - manifestaçőes de hipóxia
cerebral e periférica (dedos em baqueta de tambor);
2 - insuficięncia cardíaca
direita;
3 - dores anginosas;
4 - crises sincopais;
5 - hiperfonese da segunda
bulha no foco pulmonar;
6 - galope ventricular
direito (B3) - PO2 < 60 mm Hg; PCO2 > 50 mm Hg;
b) eletrocardiograma: sinais
de sobrecarga importante de câmaras direitas;
c) ecocardiografia:
1 - hipertrofia ventricular
direita com disfunçăo diastólica e/ou sistólica;
2 - grande dilataçăo do
átrio direito;
3 - pressăo sistólica em
artéria pulmonar, calculada a partir das pressőes do VD e AD, > 60 mm Hg;
4 - insuficięncia tricúspide
importante;
5 - inversăo do fluxo venoso
na sístole atrial;
d) estudo hemodinâmico:
1 - dilataçăo do tronco da
artéria pulmonar;
2 - dilataçăo do ventrículo
direito;
3 - dilataçăo do átrio
direito;
4 - pressăo na artéria
pulmonar maior ou igual a 60 mm Hg;
5 - pressăo no átrio direito
maior ou igual a 15 mm Hg;
6 - insuficięncia pulmonar;
7 - insuficięncia
tricúspide.
6. cardiopatias congęnitas -
consideram-se graves as cardiopatias congęnitas que apresentam:
a) do ponto de vista
clínico:
1 - crises hipoxęnicas;
2 - insuficięncia cardíaca
(classes III e IV);
3 - hemoptises, pela
presença de circulaçăo colateral brônquica;
4 - arritmias de difícil
controle e potencialmente malignas;
b) do ponto de vista
anatômico:
1 - doença arterial
pulmonar;
2 - necrose miocárdica, por
doença coronária ou origem anômala das artérias coronárias;
3 - drenagem anômala total
infracardíaca ou origem das artérias coronárias;
4 - drenagem anômala total
infracardíaca ou com obstruçőes severas da conexăo das veias pulmonares com as
veias sistęmicas;
5 - hipotrofia ventricular
direita;
6 - agenesias valvares
(pulmonar e aórtica);
7 - hipoplasia ou atresia de
valvas pulmonares, aórtica e mitral;
8 - hipoplasia ou atresia do
coraçăo esquerdo;
9 - estenose mitral;
10 - transposiçăo das
grandes artérias com hiper-resistęncia pulmonar ou ausęncia de comunicaçőes;
11 - ventrículos únicos com
atresias valvares;
12 - ectopias cardíacas com
alteraçőes múltiplas;
13 - cardiopatias complexas.
7. valvulopatias:
distribuídas em:
7.1) insuficięncia mitral -
caracterizada por:
a) quadro clínico:
1 - insuficięncia cardíaca
classes funcionais III e IV;
2 - fręmito sistólico
palpável na regiăo da ponta;
3 - primeira bulha inaudível
ou acentuadamente hipofonética (no foco mitral);
4 - sopro holossistólico no
foco mitral, de intensidade > 3/6, com irradiaçăo em faixa ou círculo;
5 - segunda bulha
hiperfonética no foco pulmonar;
6 - desdobramento amplo e
constante da segunda bulha no foco pulmonar;
b) eletrocardiograma:
1 - sinais progressivos de
sobrecarga atrial e ventricular esquerdas;
2 - fibrilaçăo atrial;
c) estudo radiológico:
1 - aumento acentuado da
área, com predominância das cavidades esquerdas;
2 - sinais de congestăo
venocapilar pulmonar;
3 - sinais de hipertensăo
pulmonar;
d) ecocardiograma:
1 - presença de jato
regurgitante, de grande magnitude;
2 - comprometimento
progressivo da funçăo ventricular sistólica;
3 - aumento significativo do
diâmetro sistólico do ventrículo esquerdo;
4 - inversăo do fluxo
sistólico em veia pulmonar;
5 - sinais de hipertensăo
pulmonar;
e) hemodinâmica e
angiografia:
1 - onda “v” com valor maior
ou igual a tręs vezes, em relaçăo ŕ média do capilar pulmonar;
2 - opacificaçăo do átrio
esquerdo igual ou superior que a do ventrículo esquerdo: graus III e IV da
classificaçăo de Sellers;
3 - fraçăo de regurgitaçăo
maior ou igual a 60% (FR=volume de regurgitaçăo/volume sistólico total).
7.2) estenose mitral -
caracterizada por:
a) quadro clínico:
1 - história de
comissurotomia mitral prévia;
2 - fenômenos
tromboembólicos;
3 - insuficięncia cardíaca
classes funcionais III e IV;
4 - episódios de edema
pulmonar agudo;
5 - escarros hemoptóicos;
6 - fibrilaçăo atrial;
7 - estalido de abertura da
valva mitral precoce;
8 - impulsăo sistólica de
ventrículo direito
9 - segunda bulha
hiperfonética no foco pulmonar;
10 - sinais de insuficięncia
tricúspide;
b) eletrocardiograma:
1 - fibrilaçăo atrial;
2 - sinais de sobrecarga de
câmaras direitas;
c) estudo radiográfico:
1 - inversăo do padrăo
vascular pulmonar;
2 - sinais de hipertensăo
arteriolar pulmonar;
3 - sinais de hipertensăo
venocapilar pulmonar;
d) ecocardiograma:
1 - área valvar<1,0 cm˛;
2 - tempo de 1/2
pressăo>200 ms;
3 - gradiente transvalvar
mitral médio>15 mm Hg;
4 - sinais de hipertensăo
pulmonar (pressăo sistólica da artéria pulmonar>50 mm Hg);
5 - presença de trombo no
átrio esquerdo.
e) hemodinâmica:
1 - área valvar<1,0 (cm);
2 - gradiente diastólico
mitral médio>15 mm Hg;
3 - pressăo média de capilar
pulmonar ou de átrio esquerdo>20 mm Hg;
4 - pressăo sistólica de
artéria pulmonar>50 mm Hg.
7.3) insuficięncia aórtica - caracterizada
por:
a) quadro clínico:
1 - insuficięncia cardíaca classes
funcionais III e IV;
2 - manifestaçőes de baixo
débito cerebral (tontura, lipotímia, síncope);
3 - síndrome de Marfan
associada;
4 - presença de galope
ventricular (B3);
5 - sopro de Austin-Flint
na ponta;
6 - ictus hipercinético deslocado externamente;
7 - pressăo diastólica
próxima ŕ zero;
8 - queda progressiva da
pressăo arterial sistólica.
b) eletrocardiograma:
1 - sinais de sobrecarga
ventricular esquerda, com onda T negativa, em precordiais esquerdas;
2 - sinais de sobrecarga
atrial esquerda;
3 - fibriliçăo atrial;
c) estudo radiográfico:
1 - aumento importante da
área cardíaca com franco predomínio de ventrículo esquerdo (aspecto em “bota”);
2 - dilataçăo da aorta
ascendente, da croça e do segmento descendente;
3 - dilataçăo do átrio esquerdo;
d) ecocardiograma:
1 - jato regurgitante Ao/(VE
largo e extenso);
2 - fluxo reverso
holodiastólico da aorta descendente;
3 - abertura valvar mitral,
ocorrendo somente com a sístole atrial;
4 - piora progressiva dos
parâmetros da funçăo sistólica ventricular esquerda;
5 - queda da fraçăo de
ejeçăo ao ecocardiograma de esforço;
e) medicina nuclear
associada ŕ teste ergométrico: comportamento anormal da fraçăo de ejeçăo;
f) hemodinâmica e
angiografia:
1 - baixa pressăo diastólica
da aorta, tendendo ŕ equalizaçăo das pressőes diastólicas aorto-ventriculares;
2 - pressăo diastólica final
do ventrículo esquerdo (Pd2 VE) elevada (maior ou igual a 20 mm Hg);
3 - opacificaçăo igual ou
mais densa do ventrículo esquerdo em comparaçăo com a aorta, durante aortografia
(Graus III e IV de Sellers);
4 - fraçăo de regurgitaçăo
igual ou maior do que 60%.
7.4) estenose aórtica - caracterizada por:
a) quadro clínico:
1 - sintomas de baixo débito
cerebral (tontura, lipotímia, síncope);
2 - angina de peito;
3 - presença de terceira
bulha;
4 - insuficięncia cardíaca;
5 - pressăo arterial
diferencial reduzida;
6 - pico tardio de
intensidade máxima do sopro;
7 - desdobramento paradoxal
da segunda bulha;
8 - fibrilaçăo atrial;
b) eletrocardiograma:
1 - sinais de sobrecarga
ventricular esquerda importante, com infradesnivelamento de ST e onda T
negativa, em precordiais esquerdas;
2 - sobrecarga atrial
esquerda;
3 - fibrilaçăo atrial;
4 - arritmias ventriculares;
5 - bloqueio
atrioventricular total;
c) ecocardiograma:
1 - área valvar menor ou
igual a 0,75 cm˛;
2 - gradiente médio de
pressăo transvalvar aórtica maior ou igual a 50 mm Hg;
3 - gradiente máximo maior
ou igual a 70 mm Hg;
4 - sinais de hipocinesia
ventricular esquerda;
d) hemodinâmica:
1 - área valvar igual ou
menor a 0,75 cm˛;
2 - hipocinesia ventricular
esquerda;
3 - coronariopatia
associada.
7.5) prolapso valvar mitral - caracterizada
por:
a) história familiar de
morte súbita;
b) história de síncope,
fenômenos trombo-embólicos fibrilaçăo atrial; arritmias ventriculares
complexas, cardiomegalia (aumento de câmaras esquerdas); regurgitaçăo mitral
importante;
c) disfunçăo ventricular
esquerda, prolapso valvar tricúspide associado, ruptura de cordoalhas
tendíneas, síndrome de Marfan associada.
8. tumores cardíacos:
- tumores malignos, deverăo
ser adotados os parâmetros exigidos para o enquadramento da neoplasia maligna.
- tumores benignos, com
alteraçőes funcionais irreversíveis.
A ausęncia de um ou outro
aspecto que caracterizam as patologias acima discriminadas năo afasta o
diagnóstico de cardiopatia grave, desde que seja identificada a doença pelas
características que se fizerem evidentes e que sejam mais marcantes.
c) cegueira:
Conceituaçăo:
cegueira ou amaurose é o estado patológico no qual a acuidade visual de ambos
os olhos é igual ŕ zero, sem percepçăo luminosa, depois de esgotados os
recursos de correçăo óptica.
Visăo Subnormal ou baixa
visăo: condiçăo em que há comprometimento do funcionamento visual mesmo após
tratamento e correçăo dos erros refracionais comuns com acuidade visual
inferior a 0,3 até 0,05 ou campo visual muito reduzido (inferior a dez graus do
ponto de fixaçăo).
Cegueira legal: condiçăo em
que a acuidade visual é igual ou menor que 0,05 e/ou o campo visual só no ponto
central da fixaçăo, mesmo que a acuidade visual năo estiver comprometida.
Săo equivalentes ŕ cegueira
e como tais consideradas:
a) os casos de visăo
subnormal, nos limites previstos neste Manual, năo susceptíveis de correçăo
óptica, nem capazes de serem beneficiados por tratamento médico-cirúrgico;
b) os casos de reduçăo muito
acentuada e irreversível do campo visual (visăo tubular) comprovados por
campimetria, independente do grau de acuidade visual central, que motivem
dificuldade de locomoçăo e de orientaçăo espacial do paciente, exigindo a ajuda
de terceiros.
Graus de
perda parcial da visăo equivalente ŕ cegueira:
Grau I: quando a acuidade
visual máxima, em ambos os olhos e com a melhor correçăo óptica possível, for
inferior a 20/70 na escala de Snellen, e a mínima igual ou superior a
20/700 Snellen; bem como, em caso de perda total da visăo de um dos
olhos quando a acuidade no outro olho, com a melhor correçăo óptica possível,
for inferior a 20/50 na escala de Snellen;
Grau II: quando a acuidade visual
máxima, em ambos os olhos, e com a melhor correçăo óptica possível, for
inferior a 20/200 Snellen, e a mínima for igual ou superior a 20/400 Snellen;
Grau III: quando a acuidade
visual máxima, em ambos os olhos, e com melhor correçăo óptica possível, for
inferior a 20/400 Snellen, e a mínima igual ou superior a 20/1200 Snellen;
Grau IV: quando a acuidade
visual máxima, em ambos os olhos, e com melhor correçăo óptica possível, for
inferior a 20/20000 Snellen ou apresentar, como índice máximo, a capacidade
de contar dedos ŕ distância de 1 (um) metro e a mínima limitar-se ŕ percepçăo
luminosa.
Serăo enquadrados nos Graus
I, II, e III os pacientes que tiverem reduçăo do campo visual, no melhor olho,
entre 20ş e 10ş, entre 10ş e 5ş e menor que 5ş, respectivamente.
Avaliaçăo
da acuidade visual - escalas adotadas:
Para uniformidade de
linguagem e facilidade de julgamento dos graus de perda da acuidade visual, a
avaliaçăo pericial adotará as escalas Snellen e Decimal na avaliaçăo da
acuidade visual para longe, e a escala Jaeguer na avaliaçăo da acuidade
visual para perto.
Equivalęncia das escalas
usadas na avaliaçăo da acuidade visual para longe:
|
SNELLEN |
DECIMAL |
% DE VISĂO (eficięncia visual) |
|
|||
|
20/20 |
1,0 |
100 |
|
|||
|
20/22 |
0,9 |
98,0 |
|
|||
|
20/25 |
0,8 |
95,5 |
|
|||
|
20/29 |
0,7 |
92,5 |
|
|||
|
20/30 |
0,6 |
91,4 |
|
|||
|
20/40 |
0,5 |
83,6 |
|||
|
20/50 |
04 |
76,5 |
|||
|
20/60 |
0,3 |
69,9 |
|||
|
20/70 |
0,28 |
63,8 |
|||
|
20/80 |
0,25 |
58,5 |
|||
|
20/100 |
0,2 |
48,9 |
|||
|
20/200 |
0,1 |
20.0 |
|||
|
20/400 |
0,05 |
10,0 |
|||
Equivalęncia das escalas usadas na avaliaçăo
da acuidade visual para perto:
|
JAEGUER |
1 |
2 |
3 |
4 |
6 |
7 |
8 |
10 |
11 |
14 |
|
% DE VISĂO |
100 |
100 |
90 |
80 |
50 |
40 |
30 |
20 |
15 |
5 |
d) espondilite anquilosante
Conceituaçăo:
aspondilite anquilosante, denominada inadequadamente de espondiloartrose
anquilosante nos textos legais, é uma doença reumática inflamatória crônica,
năo associada ao fator reumatóide, que afeta principalmente as articulaçőes
sacroilíacas, interapofisárias e costovertebrais, os discos intervertebrais e o
tecido conjuntivo frouxo que circunda os corpos vertebrais, entre estes os
ligamentos da coluna. O processo geralmente se inicia pelas articulaçőes
sacroilíacas e, ascendentemente, atinge a coluna vertebral.
Há grande
tendęncia para a ossificaçăo dos tecidos inflamados e desta resulta rigidez
progressiva da coluna. As articulaçőes periféricas também podem ser comprometidas,
principalmente as das raízes dos membros (ombros e coxofemorais), daí a
designaçăo rizomélica.
Entende-se por anquilose ou
ancilose a rigidez ou fixaçăo de uma articulaçăo, reservando-se o conceito de
anquilose óssea verdadeira ŕ fixaçăo completa de uma articulaçăo em
consequęncia da fusăo patológica dos ossos que a constituem.
Diagnóstico: critérios para
o diagnóstico de espondilite anquilosante:
a) dor lombar com duraçăo
igual ou superior a 3 (tręs) meses que melhora com exercício e năo alivia com
repouso;
b) limitaçăo da mobilidade
da coluna lombar (movimentos laterais, para frente e para trás);
c) diminuiçăo da expansăo
torácica em relaçăo aos valores normais para sexo e idade;
d) sacroileíte bilateral
grau 2-4 ou unilateral grau 3-4.
As artropatias degenerativas
da coluna vertebral, também conhecida como artroses, osteoartrites ou artrites
hipertróficas, acarreta maior ou menor limitaçăo dos movimentos da coluna pelo
comprometimento das formaçőes extra-articulares, mas năo determinam anquilose,
razăo pela qual năo podem ser assim enquadradas.
e) Estados avançados da Doença de Paget
(osteíte deformante)
Conceituaçăo:
a Doença de Paget é um distúrbio localizado da remodelaçăo óssea, que
atinge tanto homens como mulheres e cujo diagnóstico quase sempre é feito após
os 50 (cinquenta) anos. A doença pode ser monostótica (quando apenas um osso ou
uma parte de um osso é afetado) ou poliostótica (quando dois ou mais ossos
estăo envolvidos). As áreas ósseas acometidas săo assimétricas e os locais mais
frequentes incluem a pelve, as vértebras, o crânio e a tíbia. A evoluçăo é
lenta e progressiva, caracterizada por deformaçőes ósseas.
Quadro clínico: a evoluçăo
da doença, que pode acompanhar-se de sintomatologia dolorosa e fraturas
espontâneas, se processa em duas fases:
a) fase ativa ou
osteoporótica, caracterizada pela formaçăo de tecido ósseo ricamente
vascularizado, onde săo comuns fraturas com consolidaçăo rápida;
b) fase de relativa
inatividade, com formaçăo de tecido ósseo denso e menos vascularizado, onde as
fraturas tęm retardo de consolidaçăo.
Enquadramento técnico: os
estados avançados da Doença de Paget apresentam as seguintes
características:
a) lesőes ósseas
generalizadas, deformidades ósseas, ósteo-artrites secundárias, fraturas
espontâneas e degeneraçăo maligna (sarcoma osteogęnico, fibrossarcoma e sarcoma
de células redondas);
b) complicaçőes neurológicas
e sensoriais: surdez, perturbaçőes olfativas e neuralgias;
c) complicaçőes
cardiovasculares: insuficięncia cardíaca de alto débito, arteriosclerose
periférica e hipertensăo arterial.
Diagnóstico: exames
subsidiários elucidativos e indispensáveis ŕ conclusăo pericial:
a) exame radiológico:
aumento do volume ósseo, espessamento da cortical, trabeculado grosseiro e
lesőes líticas e escleróticas;
b) dosagem da fosfatase
alcalina sérica: valores com resultados dez vezes acima do normal geralmente
indicam comprometimento do crânio ou doença poliostótica extensa, enquanto que
valores inferiores a tręs vezes o limite superior podem indicar comprometimento
monostótico ou a forma esclerótica da doença;
c) cintilografia óssea: para
análise de comprometimento de vários sítios ósseos.
f) hanseníase
Conceituaçăo:
A hanseníase é uma doença infecto-contagiosa de notificaçăo compulsória,
causada pelo Mycobacterium leprae (bacilo
de Hansen), de curso crônico, com predileçăo pela pele e nervos
periféricos, podendo apresentar surtos reacionais intercorrentes.
O Ministério da Saúde define
como caso de hanseníase para tratamento, quando um ou mais dos seguintes
achados encontram-se presentes: lesăo de pele com alteraçăo de sensibilidade,
espessamento de tronco nervoso ou baciloscopia positiva na pele.
Classificaçăo:
a hanseníase pode ser classificada nas seguintes formas clínicas:
1. paucibacilares (PB) -
baciloscopia negativa:
a) tuberculóide (T);
b) indeterminada (I) -
mitsuda positiva.
2. multibacilares (MB) -
baciloscopia positiva:
a) virchowiana (V);
b) dimorfa (D);
c) indeterminada (I) - mitsuda negativa.
O teste de Mitsuda é
recomendado para agrupar as formas clínicas I em PB ou MB. A forma clínica I
com Mitsuda negativa é potencialmente MB.
Quadro clínico das
principais características das formas clínicas de hanseníase:
Hanseníase tuberculóide - T:
nessa forma clínica se encontram lesőes bem delimitadas, em número reduzido,
anestésicas e de distribuiçăo assimétrica. Descrevem-se lesőes em placas ou
anulares com bordas populosas e áreas da pele eritematosas ou hipocrômicas.
Seu crescimento centrífugo
lento leva ŕ atrofia no interior da lesăo. Em sua forma neural pura năo se
observam lesőes cutâneas: há espessamento do tronco nervoso e dano neural
precoce e grave, em especial quando atinge nervos sensitivo-motores. A
baciloscopia resulta negativa. O exame histológico evidencia a presença de granuloma
tipo tuberculóide de células epitelióides, linfócitos e células gigantes tipo Langhans.
A hanseníase tuberculóide, juntamente com a hanseníase
indeterminada constituem as formas paucibacilares da hanseníase.
Hanseníase virchowiana - HV: trata-se de forma
multibacilar, reconhecida por corresponder ao pólo de baixa resistęncia, dentro
do espectro imunológico da doença. Portanto, manifesta-se naqueles indivíduos
que apresentam imunidade celular deprimida para o Mycobacterium leprae.
Admite-se que a HV possa evoluir a partir da forma indeterminada ou se
apresentar como tal desde o início. Sua evoluçăo crônica caracteriza-se pela
infiltraçăo progressiva e difusa da pele, mucosas das vias aéreas superiores,
olhos, testículos, nervos, podendo afetar os linfonodos, o fígado e o baço. Na
pele descrevem-se pápulas, nódulos e máculas. A infiltraçăo é difusa e mais
acentuada na face e nos membros. A pele torna-se luzidia, xerótica, com aspecto
apergaminhado e tonalidade semelhante ao cobre. Há rarefaçăo dos pelos nos
membros, cílios e supercílios. A queda de pelos neste local chama-se madarose.
A infiltraçăo da face, incluindo os pavilhőes auriculares, com madarose e
manutençăo da cabeleira, forma o quadro conhecido como fácies leonina. O
comprometimento nervoso ocorre na pele, na inervaçăo vascular e nos troncos
nervosos. Estes últimos văo apresentar deficięncias funcionais e sequelas
tardias. Os nervos mais comumente atingidos săo: cubital, ciático poplíteo
externo e auricular magno.
No comprometimento das mucosas,
é precoce o aparecimento de rinite posterior e destruiçăo do septo nasal. Podem
ocorrer também lesőes viscerais principalmente no fígado, baço e testículos. A
HV apresenta baciloscopia fortemente positiva e representa, nos casos virgens
de tratamento, importante foco infeccioso ou reservatório da doença.
Hanseníase indeterminada -
HI: considerada a primeira manifestaçăo clínica da hanseníase e, após período
de tempo que varia de poucos meses até anos, ocorre evoluçăo para cura ou para
outra forma clínica (tuberculóide ou virchowiana). As lesőes da HI surgem após
um período de incubaçăo que varia, em média, de 2 (dois) a 5 (cinco) anos.
Caracteriza-se pelo
aparecimento de manchas hipocrômicas, com alteraçăo de sensibilidade, ou
simplesmente por áreas de hipoestesia na pele. As lesőes săo em pequeno número
e podem se localizar em qualquer área da pele. Frequentemente, apenas a
sensibilidade térmica encontra-se alterada. Năo há comprometimento de troncos
nervosos nesta forma clínica, apenas ramúsculos nervosos cutâneos. A
baciloscopia mostra-se negativa.
Hanseníase dimorfa - HD:
esse grupo é caracterizado por sua instabilidade imunológica, o que faz com que
haja grande variaçăo em suas manifestaçőes clínicas, seja na pele, nos nervos
ou no comprometimento sistęmico. As lesőes da pele revelam-se numerosas e a sua
morfologia mescla aspectos de HV e HT, podendo haver predominância ora de uma,
ora de outra forma. Compreendem placas eritematosas, manchas hipocrômicas com
bordas ferruginosas, manchas eritematosas ou acastanhadas com limite interno
nítido e limites externos imprecisos, placas eritemato-ferruginosas ou
violáceas, com bordas internas nítidas e limites externos difusos. A
infiltraçăo assimétrica da face, dos pavilhőes auriculares e a presença de lesőes
no pescoço e nuca săo elementos sugestivos desta forma clínica. As lesőes
neurais săo precoces, assimétricas e, com frequęncia, levam a incapacidade
física. A baciloscopia pode ser negativa ou positiva com índice bacilar
variável.
Surtos
reacionais: representam episódios inflamatórios que se intercalam no curso
crônico da hanseníase. As reaçőes seguem-se a fatores desencadeantes, tais
como: infecçőes intercorrentes, vacinaçăo, gravidez, puerpério, medicamentos
iodados, estresse físico e emocional.
Reaçăo tipo 1 (reaçăo
reversa) tende a surgir mais precocemente no tratamento, caracteristicamente na
hanseníase dimorfa; há exacerbaçăo das lesőes pré-existentes, que se tornam
edemaciadas, eritematosas, podendo chegar ŕ ulceraçăo. As neurites săo frequentes,
podendo ser a única manifestaçăo clínica. Ŕs vezes o dano funcional do nervo se
instala sem quadro clínico de dor e espessamento do nervo. Os nervos mais
comprometidos săo: facial, grande auricular, ulnares, medianos, fibular comum e
tibial posterior.
Reaçăo tipo 2 (eritema
nodoso da hanseníase): observada nas formas virchowiana e dimorfa, geralmente
após seis meses de tratamento. A lesăo típica é o eritema nodoso que se
caracterizam por lesőes eritematosas, dolorosas, de tamanhos variados incluindo
pápulas e nódulos, localizadas em qualquer regiăo da pele.
Em alguns casos, o quadro
reacional evolui com neurite, orquite, irite, iridociclite, artrite, măo e pé
reacionais, linfadenite, proteinúria e dano hepático. Edema de membros
inferiores, pré-tibialgia e febre acompanham esta reaçăo.
Normas de
incapacidade definitiva: a avaliaçăo pericial concluirá pela incapacidade
definitiva por hanseníase dos examinados que:
a) permanecerem com sinais
de atividade clínica após completarem o tratamento;
b) tiverem a ocorręncia de
atividade clínica após a alta por cura, isto é, recidiva;
c) manifestarem surtos
reacionais frequentes durante o tratamento ou após a cura;
d) apresentarem sequelas
invalidantes.
g) Doença de Parkinson
Conceituaçăo:
também chamada paralisia agitante, é um quadro mórbido de etiologia ainda năo
estabelecida, resultante do comprometimento do sistema nervoso extrapiramidal.
Quadro
clínico: caracterizado pelos seguintes sinais:
a) tremor: hipercinesia,
predominantemente postural, rítmica e năo intencional, que diminui com a
execuçăo de movimentos voluntários e pode cessar com o relaxamento total;
b) rigidez muscular: sinal
característico e eventualmente dominante, acompanhado de exagero dos reflexos
tônicos de postura e determina o aparecimento de movimentos em sucessăo
fracionária, conhecidos como “sinal da roda dentada”.
c) bradicinesia: diminuiçăo
da atividade motora espontânea e consequente lentidăo de movimentos.
O Parkinsonismo
secundário, também chamado Síndrome de Parkinson, é consequente a lesőes
degenerativas infecciosas, parasitárias, tóxicas (inclusive medicamentos),
endócrinas ou produzidas por traumatismo, choque elétrico e tumores
intracranianos.
Normas de incapacidade
definitiva: a avaliaçăo pericial concluirá pela incapacidade definitiva quando
o quadro clínico determinar o impedimento do examinado para o desempenho das
atividades normais e năo for possível o controle terapęutico da doença.
A avaliaçăo pericial năo concluirá pela
incapacidade definitiva dos portadores de parkinsonismo secundário ao
uso de medicamentos quando, pela supressăo destes, houver regressăo e
desaparecimento do quadro clínico.
A avaliaçăo pericial deverá, sempre que
possível e identificável, especificar a etiologia da Síndrome de Parkinson
responsável pela incapacidade do examinado.
h) nefropatia grave
Conceituaçăo: săo consideradas nefropatias
graves as patologias de evoluçăo aguda, subaguda ou crônica que, de modo
irreversível, acarretam insuficięncia renal, determinando incapacidade para o
trabalho e/ou risco de vida.
As nefropatias graves săo caracterizadas
pelas seguintes manifestaçőes clínicas e alteraçőes nos exames complementares:
Quadro clínico: apresentam as seguintes
características:
1. manifestaçőes clínicas:
a) ectoscópicas: palidez amarelada, edema,
hemorragia cutânea e sinais de prurido;
b) cardiovasculares: pericardite
sero-fibrinosa, hipertensăo arterial e insuficięncia cardíaca;
c) gastrintestinais: soluço, língua
saburrosa, hálito amoniacal, náuseas, vômitos, hemorragias digestivas, diarréia
ou obstipaçăo;
d) neurológicas: cefaléia, astenia, insônia,
lassidăo, tremor muscular, convulsăo e coma;
e) oftalmológicas: retinopatia hipertensiva e
retinopatia arteriosclerótica;
f) pulmonares: pulmăo uręmico e derrame
pleural;
g) urinárias: nictúria
2. alteraçőes nos exames complementares:
a) alteraçőes laboratoriais:
- diminuiçăo da filtraçăo glomerular;
- aumento dos níveis sanguíneos de uréia,
creatinina e ácido úrico;
- distúrbios dos níveis de sódio, potássio,
cálcio, fósforo, glicose e lipídios;
- acidose metabólica;
- diminuiçăo da capacidade renal de diluiçăo
e concentraçăo (isostenúria);
- anemia normocrômica e normocítica.
b) alteraçőes nos exames de imagem:
- diminuiçăo (atrofia) das áreas renais nas
patologias crônicas ou nas isquemias agudas intensas;
- distorçőes da imagem normal consequente a
cicatrizes, cistos, hematomas, abscessos ou tumores;
- distensăo (hidronefrose) do sistema coletor
nos processos primariamente obstrutivos;
- diminuiçăo da eliminaçăo de contrastes, quando
usados.
Classificaçăo: devem ser observados os
seguintes critérios técnicos:
1. A estimativa da Filtraçăo Glomerular - FG
representa a melhor medida da funçăo renal global em indivíduos sadios e
doentes. O nível normal de FG varia de acordo com a idade, sexo e superfície
corporal. A FG normal em adultos jovens é de aproximadamente 120 a 130
ml/min/1,73 e declina com a idade. Um nível de FG abaixo de 60 ml/min
representa perda de metade do nível da funçăo renal normal. Uma queda na FG
precede o aparecimento de sintomas de falęncia renal em todas as formas de
doença renal progressiva.
2. O uso da creatinina sérica é limitado na
avaliaçăo da FG, pois é afetado pela idade, sexo, raça, superfície corporal,
dieta, drogas e diferenças em métodos laboratoriais. Por isso, recomendamos que
a creatinina sérica seja ajustada por meio da fórmula de Cockcroft-Gault,
conforme abaixo:
FG (ml/min) = 140-idade x peso x 0,85
se mulher
72 X creatinina sérica
3. Considerados os níveis de alteraçăo da
funçăo renal e o grau de insuficięncia renal, as nefropatias podem ser
divididas em cinco fases (estágios):
a) fase de lesăo com funçăo renal normal
(fase 1) - corresponde ŕs fases iniciais de lesăo renal com filtraçăo
glomerular preservada, ou seja, FG acima de 90 ml/min.
b) fase de insuficięncia renal funcional ou
leve (fase 2) - nessa fase os níveis plasmáticos de uréia e creatinina ainda
săo normais, năo há sinais ou sintomas clínicos importantes de insuficięncia
renal. Corresponde a uma FG entre 60 e 89 mlmin.
c) fase de insuficięncia renal laboratorial
ou moderada (fase 3) - nesta fase, embora os sinais e sintomas da uremia possam
estar presentes de maneira discreta, o paciente mantém-se clinicamente bem. Na
maioria das vezes, apresenta sinais e sintomas ligados ŕ causa básica
(hipertensăo arterial, diabetes mellitus, lupus eritematoso,
infecçőes urinárias). A avaliaçăo laboratorial simples já nos mostra, quase
sempre, níveis elevados de uréia e de creatinina plasmáticas. Corresponde a uma
FG entre 30 e 59 ml/min.
d) fase de insuficięncia renal clínica ou
severa (fase 4) - o paciente já se ressente de disfunçăo renal. Apresenta
marcantes sinais e sintomas de uremia: anemia, hipertensăo arterial, edema,
adinamia, náuseas, vômitos, hiporexia. Corresponde a uma FG entre 15 e 29
ml/min.
e) fase terminal de insuficięncia renal (fase
5) - nesta fase os rins perderam o controle do meio interno, tornando-o
bastante alterado, incompatível com a vida. O paciente encontra-se intensamente
sintomático. Suas opçőes terapęuticas săo a diálise ou o transplante renal.
Corresponde a uma FG inferior a 15 ml/min.
Manifestaçăoes patológicas: principais grupos
de patologias que cursam com insuficięncia renal e săo capazes de produzir
nefropatia grave: nefropatia diabética; nefropatia hipertensiva;
glomerulonefrites crônicas consequentes a depósitos de imunocomplexos
glomerulonefrite crônica consequente a anticorpo antimembrana basal; necrose
cortical difusa; vasculites; nefropatia consequente ŕ obstruçăo do fluxo
urinário; necrose medular bilateral; pielonefrite crônica; amiloidose renal;
nefropatia por irradiaçăo neoplasias (hipernefroma, linfoma, infiltraçăo
leucęmica); obstruçăo arterial e/ou venosa grave (aguda ou crônica);
nefropatias hereditárias (rins policísticos, Alport e outras).
Normas de incapacidade definitiva deverăo ser
observar:
1. as nefropatias da fase 1 (lesăo renal com
funçăo renal normal) năo săo enquadradas como nefropatia grave.
2. as nefropatias da fase 2 (insuficięncia
renal leve ou funcional) năo săo enquadradas como nefropatia grave.
3. as nefropatias da fase 3 (insuficięncia
renal moderada) săo enquadradas como nefropatia grave quando acompanhadas de
sinais e sintomas que determinem a incapacidade laborativa do examinado.
4. as nefropatias das fases 4 e 5 (insuficięncia
severa e insuficięncia renal terminal) săo enquadradas como nefropatia grave.
As avaliaçőes periciais deverăo, ao registrar
o diagnóstico, identificar o tipo de nefropatia seguido da afirmativa ou
negativa de Nefropatia Grave (inciso XI do § 8ş do art. 60 da Lei Complementar nş
412, de 26 de junho de 2008), para fim de enquadramento legal.
i) neoplasia maligna
Conceituaçăo: grupo de doenças caracterizadas
pelo desenvolvimento incontrolado de células anormais que se disseminam a
partir de um sítio anatômico primitivo. Săo consideradas neoplasias malignas as
relacionadas na Classificaçăo Internacional de Doenças -CID-10.
Prognóstico: determinado pelo grau de
malignidade da neoplasia influenciado pelos seguintes fatores:
a) grau de proliferaçăo celular;
b) grau de diferenciaçăo celular;
c) grau de invasăo vascular e linfática;
d) estadiamento clínico e/ou cirúrgico;
e) resposta ŕ terapęutica específica;
f) estatísticas de morbidade e mortalidade de
cada tipo de neoplasia.
Avaliaçăo diagnóstica e estadiamento: o
diagnóstico e a extensăo da neoplasia maligna podem ser determinados pelos
seguintes meios propedęuticos:
a) biópsia da lesăo com estudo
histopatológico;
b) exames citológicos;
c) exames ultrassonográficos;
d) exames endoscópicos;
e) exames de tomografia computadorizada;
f) exames de ressonância nuclear magnética;
g) exames cintilográficos;
h) pesquisa de marcadores tumorais
específicos;
i) exames radiológicos.
Normas de incapacidade definitiva: as
avaliaçőes periciais realizadas por junta médica farăo indicativo de
aposentadoria definitiva para os examinados que forem portadores de neoplasias
malignas, e:
a) manifestarem recidiva ou metástase de
neoplasia maligna;
b) tornarem-se inválidos em consequęncia de
sequelas do tratamento, mesmo quando extirpada a lesăo neoplásica maligna.
A avaliaçăo pericial deverá, ao firmar o
diagnóstico, citar o tipo anátomo-patológico da neoplasia, sua localizaçăo,
presença de metástases, suas sequelas e acrescentar a expressăo Neoplasia
Maligna (inciso XII do § 8ş do art. 60 da Lei Complementar nş
412, de 26 de junho de 2008), para fim de enquadramento legal.
j) paralisia irreversível e
incapacitante
Conceituaçăo: entende-se por paralisia a
incapacidade de contraçăo voluntária de um músculo ou grupo de músculos,
resultante de lesăo orgânica de natureza destrutiva ou degenerativa, a qual
implica interrupçăo de uma das vias motoras, em qualquer ponto, desde o córtex
cerebral até a própria fibra muscular, pela lesăo do neurônio motor central ou
periférico.
A aboliçăo das funçőes sensoriais, na
ausęncia de lesőes orgânicas das vias nervosas, caracteriza a paralisia
funcional.
A paralisia será considerada irreversível e
incapacitante quando, esgotados os recursos terapęuticos da medicina
especializada e os prazos necessários ŕ recuperaçăo motora, permanecerem
distúrbios graves e extensos que afetem a mobilidade, a sensibilidade e a
troficidade e que tornem o examinado total e permanentemente impossibilitado
para qualquer trabalho.
Săo equiparadas ŕs paralisias as lesőes
ósteo-músculo-articulares e vasculares graves e crônicas, das quais resultem
alteraçőes extensas e definitivas das funçőes nervosas, da mobilidade e da
troficidade, esgotados os recursos terapęuticos da medicina especializada e os
prazos necessários ŕ recuperaçăo, bem como os casos de amputaçăo de membros (ou
grande parte destes) que necessariamente ocasionem perda da capacidade
funcional e laborativa.
Năo se equiparam ŕs paralisias, as lesőes
ósteo-músculo-articulares degenerativas envolvendo a coluna vertebral.
Săo equiparadas ŕs paralisias as paresias das
quais resultem alteraçőes extensas das funçőes nervosas e da motilidade,
esgotados os recursos terapęuticos da medicina especializada e os prazos
necessários ŕ recuperaçăo.
Classificaçăo das paralisias considerando-se
a localizaçăo e a extensăo das lesőes:
a) paralisia isolada ou periférica: quando é
atingido um músculo ou um grupo de músculos;
b) monoplegia: quando săo atingidos todos os
músculos de um só membro;
c) hemiplegia: quando săo atingidos os
membros superiores e inferiores do mesmo lado, com ou sem paralisia facial
homolateral;
d) paraplegia ou diplegia: quando săo
atingidos os membros inferiores ou superiores simultaneamente;
e) triplegia: quando resulta da paralisia de
tręs membros;
f) tetraplegia: quando săo atingidos os
membros superiores e os inferiores.
k) Síndrome da Imunodeficięncia
Adquirida - SIDA/AIDS
Conceituaçăo: será considerado como caso de
AIDS todo servidor que apresentar evidęncia laboratorial da infecçăo pelo HIV (dois
testes de triagem para detecçăo de anticorpos anti-HIV ou um confirmatório
reagente) no qual seja diagnosticada imunodeficięncia (pelo menos uma doença
indicativa de AIDS e/ou contagem de linfócitos T CD4 abaixo de 350
células/mmł), independentemente da presença de outras causas de
imunodeficięncia.
- Critério CDC adaptado. O Anexo III faz
referęncias aos critérios técnicos de avaliaçăo do portador de SIDA/AIDS.
Será considerado como caso de AIDS todo
servidor que apresentar evidęncia laboratorial da infecçăo pelo HIV (dois
testes de triagem de detecçăo de anticorpos ou um confirmatório reagente) e,
além disso, um somatório de pelo menos dez pontos numa escala de sinais,
sintomas ou doenças, independentemente da presença de outras causas de imunodeficięncia
- Critério Rio de Janeiro/Caracas.
Como evidęncia de imunodeficięncia faz-se
necessária uma contagem de linfócitos CD4 menor do que 350 células/mmł e/ou o
diagnóstico de pelo menos uma das doenças indicativas de AIDS: câncer cervical
invasivo, candidose de esôfago, candidose de traquéia, brônquios ou pulmőes;
citomegalovirose em qualquer outro lugar que năo seja fígado, baço e linfonodos
(exemplo: retinite por citomegalovirose); criptococose extrapulmonar;
criptosporidiose intestinal crônica (>um męs); herpes simples mucocutâneo
por período superior a um męs; histoplasmose disseminada (localizada em
quaisquer órgăos que năo exclusivamente em pulmăo ou linfonodos
cervicais/hilares); isosporidiose intestinal crônica (>um męs);
leucoencefalopatia multifocal progressiva; linfoma năo-Hodgkin de
células B e linfoma maligno imunoblástico; linfoma primário do cérebro;
pneumonia por Pneumocystis Carinii; qualquer micobacteriose disseminada em
órgăos outros que năo sejam o pulmăo, pele ou linfonodos cervicais/hilares
(exceto tuberculose ou hanseníase); reativaçăo de doença de Chagas
(meningoencefalite e/ou miocardite; sepse recorrente por bactérias do gęnero
Salmonella (năo tifóide); toxoplasmose cerebral.
Escala de sinais, sintomas ou doenças, com a
respectiva pontuaçăo, utilizada no critério de definiçăo Rio de
Janeiro/Caracas:
a) anemia/ou linfopenia e/ou trombocitopenia;
astenia por mais de um męs; caquexia; dermatite persistente; diarréia por mais
de um męs; febre por mais de um męs; linfadenopatia por mais de um męs; tosse
persistente associada ou năo a qualquer pneumonia (exceto tuberculose ou
pneumonite, determinada radiologicamente - dois pontos);
b) candidose oral ou leucoplasia pilosa;
disfunçăo do sistema nervoso central; herpes zoster em indivíduo com até 60
(sessenta) anos de idade; tuberculose pulmonar, pleural ou de linfonodos
localizados numa única regiăo - cinco pontos;
c) outras formas de tuberculose; sarcoma de Kaposi
- dez pontos.
l) tuberculose com sequelas graves e incapacitantes
Conceituaçăo: a tuberculose é uma doença
infecto-contagiosa causada pelo Mycobacterium
Tuberculosis, de evoluçăo aguda ou crônica, de notificaçăo compulsória.
Pode acometer qualquer órgăo, tendo, no entanto, nítida predileçăo pelo pulmăo.
Classificaçăo: as lesőes tuberculosas săo
classificadas em:
a) ativas;
b) inativas;
c) de atividade indeterminada (potencial
evolutivo incerto);
d) curadas.
Os pacientes săo distribuídos em classes, com
as seguintes características:
a) Classe 0: pacientes sem exposiçăo ŕ tuberculose
e sem infecçăo tuberculosa;
b) Classe I: pacientes com história de
exposiçăo ŕ tuberculose, porém sem evidęncia de infecçăo tuberculosa (teste
cutâneo tuberculínico negativo);
c) Classe II: pacientes com infecçăo
tuberculosa caracterizada pela positividade da prova cutânea tuberculínica,
porém sem tuberculose;
d) Classe III: pacientes com tuberculose
doença: apresentam quadros clínicos bacteriológico, radiológico e imunológico
que evidenciam e definem as lesőes tuberculosas.
Avaliaçăo do potencial evolutivo das lesőes
tuberculosas. Nessa avaliaçăo devemos considerar:
- avaliaçăo clínica: presença de sinais e/ou
sintomas relacionados com a doença.
- avaliaçăo imunológica: prova tuberculínica
(PPD).
- avaliaçăo bacteriológica: pesquisa do Mycobacterium tuberculosis nos
diferentes materiais, ao exame direto, cultura e inoculaçăo em animais
sensíveis.
- avaliaçăo radiológica: estudo radiológico,
com destaque dos aspectos infiltrativo, cavitário, nodular, e linear, entre
outros, e da característica de estabilidade ou instabilidade das lesőes,
estudadas por meio de séries de radiografias, obtidas ao longo da evoluçăo da
doença.
- avaliaçăo anátomo-patológica: das peças de
ressecçăo ou biópsia, com pesquisa bacteriológica.
Conduta: os servidores que apresentarem sequelas incapacitantes e
irreversíveis das lesőes tuberculosas serăo considerados incapazes
definitivamente para o serviço ativo como portadores de sequelas graves e
incapacitantes de Tuberculose (inciso XV do § 8ş do art. 60 da Lei
Complementar nş 412, de 26 de junho de 2008).
m) hepatopatia grave
Conceituaçăo: săo consideradas hepatopatias
graves:
a)
as hepatopatias de evoluçăo aguda, subaguda ou crônica que, de modo
irreversível, acarretam insuficięncia hepática, determinando incapacidade para
o trabalho e/ou risco de vida;
b)
as hepatopatias agudas que evoluírem para o óbito.
Classificaçăo:
a funçăo hepática e o grau de insuficięncia hepática serăo avaliados pelos
seguintes parâmetros:
a)
albumina sérica;
b)
bilirrubina sérica total;
c)
atividade de protrombina;
d)
presença ou ausęncia de ascite;
e)
presença ou ausęncia de encefalopatia.
Para
o estabelecimento do grau de insuficięncia hepática serăo utilizados os
parâmetros abaixo, atribuindo-se a seguinte pontuaçăo:
|
PARÂMETROS |
VARIAÇĂO |
PONTOS |
|
Grau de Encefalopatia |
Ausente |
1 |
|
I e II |
2 |
|
|
III e IV |
3 |
|
|
Ascite |
Ausente |
1 |
|
Discreta |
2 |
|
|
Tensa |
3 |
|
|
Bilirrubina (mg/dl) |
< 2 |
1 |
|
2 a 3 |
2 |
|
|
> 3 |
3 |
|
|
Albumina (g/dl) |
>3,5 |
1 |
|
2.8 a 3,5 |
2 |
|
|
< 2,8 |
3 |
|
|
Atividade de Protrombina (%) |
> 50 |
1 |
|
30 a 50 |
2 |
|
|
< 30 |
3 |
Enquadramento
pericial
As hepatopatias do grupo A
(5 a 6 pontos) năo serăo enquadradas como hepatopatia grave.
As hepatopatias do grupo B
(7 a 9 pontos) serăo enquadradas como hepatopatia grave quando determinarem a
incapacidade laborativa do examinado.
As hepatopatias do grupo C
(10 ou mais pontos) serăo enquadradas como hepatopatia grave.
Serăo enquadradas como
graves aquelas hepatopatias que, apesar de năo atingirem a referida pontuaçăo,
sejam irreversíveis e cursem com varizes de esôfago, hipertensăo portal,
hepatomegalia e/ou esplenomegalia, visto que nestes casos, pode ocorrer
evoluçăo sem colestase.
Năo serăo enquadrados como
hepatopatia grave os portadores assintomáticos dos vírus HVB (vírus da hepatite
B) e HVC (vírus da hepatite C).
n) doença de Alzheimer
Conceituaçăo: doença crônica,
incurável, progressiva, degenerativa, que provoca atrofia parenquimatosa por
deterioraçăo das células do cérebro. Seus principais sintomas săo perda de
memória, alteraçăo de personalidade, incapacidade de compreender e julgar,
dificuldades de locomoçăo e de comunicaçăo.
Sinais e sintomas: dificuldades
das funçőes dos lobos parietal e temporal, com perda de memória e desorientaçăo
espacial. Disfunçăo do lobo frontal com perda de inibiçőes sociais, incontinęncia
de esfíncteres e abulia (perda de espontaneidade). Como a degeneraçăo cortical
é difusa, pode-se esperar que praticamente todas as partes do córtex cerebral
apresentem várias disfunçőes tais como: afasia, apraxia, distúrbios do
movimento, incluindo acinesia, distonias e mioclonia, depressăo, agitaçăo e
confusăo mental.
Classificaçăo: os portadores da
doença de Alzheimer podem ser classificados em 3 estágios:
- Primeiro estágio: duraçăo média
de 2 (dois) a 4 (quatro) anos.
Sintomas: esquecimento, confusăo,
depressăo, esquecimento de fatos e lugares, perda de iniciativa, mudanças de
humor e personalidade, dificuldade em lidar com dinheiro, irritaçăo fácil.
- Segundo estágio: duraçăo média de 2
(dois) a 10 (dez) anos.
Sintomas: crescente perda de
memória; tempo de atençăo reduzido; dificuldade de reconhecer amigos e
familiares; movimentos e falas repetitivos; agitaçăo, choro, ocasionais
tremores musculares e cacoetes; alteraçőes de percepçăo e de ordem motora;
dificuldade em organizar o raciocínio e pensar logicamente (năo encontra as
palavras certas), dificuldades para ler, escrever e em lidar com números;
incapacidade de assumir sua higiene pessoal sem ajuda externa, apresentando
muitas vezes, medo de banho; idéias fixas, delirantes e desconfiança. Precisa
de supervisăo em tempo integral.
- Terceiro estágio: estágio
final, com duraçăo média de 1 a 3 anos.
Sintomas: năo se reconhece no espelho,
năo reconhece a família, perda de peso mesmo com boa dieta, năo consegue se
comunicar com palavras, năo controla esfíncteres, apresenta dificuldade em
segurar objetos e engolir, precisa de ajuda para todas as atividades comuns do
ser humano (tais como comer, vestir-se, tomar banho, ir ao banheiro, etc.);
resmunga, geme, grita, produz sons com a boca, dorme demais.
Risco de crises convulsivas, pneumonias aspirativas, infecçőes urinárias e distúrbios metabólicos.
Enquadramento pericial: a análise pericial irá se basear no quadro
demencial apresentado pelo servidor, podendo-se valer dos testes psicológicos
para conclusăo pericial. As avaliaçőes periciais indicarăo aposentadoria
definitiva por invalidez quando comprovarem presença de quadro clínico
demencial, sugerindo-se orientar a necessidade de curatela definitiva para o
examinado.
VII - Reavaliaçőes periciais do servidor
aposentado: com base na legislaçăo vigente (§ 2ş do inciso III do art. 60 da Lei Complementar nş 412,
de 26 de junho de 2008) o segurado aposentado por invalidez será submetido ŕ
avaliaçăo médica periódica para atestar a permanęncia das condiçőes que lhe
causaram a incapacidade laboral, conforme definido em regulamento.
Verificada a insubsistęncia dos motivos
geradores da incapacidade, cessar-se-á o benefício de aposentadoria por
invalidez, sendo o segurado revertido ao serviço público ou posto em
disponibilidade, nos termos do Estatuto dos Servidores do Estado de Santa
Catarina.
Conforme definido em reuniăo técnica entre a
Diretoria de Saúde do Servidor - DSAS, da Secretaria de Estado da Administraçăo
- SEA e o IPREV, o servidor aposentado por invalidez será primeiramente
avaliado clinicamente, por solicitaçăo do IPREV ŕ Geręncia de Perícia Médica,
depois de transcorridos 2 (dois) anos da data de início da sua aposentadoria
por invalidez, ficando as demais avaliaçőes determinadas a critério da referida
Geręncia (no período compreendido entre 2 e 5 anos), respeitada a idade máxima
de 60 (sessenta) anos.
Até 90 (noventa) dias anteriores a data limite para reavaliaçăo médica, as coordenadorias e agęncias de previdęncia do IPREV SANTA CATARINA encaminharăo processo com solicitaçăo de agendamento ŕ Junta Médica Pericial das Unidades Regionais de Saúde do Servidor de sua área de abrangęncia. Após o agendamento, caberá ŕs coordenadorias e agęncias de previdęncia do IPREV SANTA CATARINA convocar o segurado ou o beneficiário para realizaçăo de exame médico pericial, por meio de carta com Aviso de Recebimento - AR.
O beneficiário que, comprovadamente, receber a convocaçăo por meio de Aviso de Recebimento - AR ou notificado por Edital, năo comparecer para avaliaçăo médico-pericial no prazo determinado, terá o seu benefício suspenso de imediato. O recebimento da convocaçăo ou notificaçăo dar-se-á com antecedęncia mínima de 15 (quinze) dias do agendamento da avaliaçăo médico-pericial.
Nas unidades periciais que possuírem Comissăo
Técnica Pericial - CTP, a avaliaçăo pericial será realizada por médico- perito
e a conclusăo pericial ficará a cargo da referida comissăo, com posterior
análise técnica pelo supervisor e gerente de perícia médica.
Nas unidades periciais que năo possuírem CTP,
a avaliaçăo pericial será efetuada por Junta Médica (composta
por pelo menos dois médicos-peritos), com posterior análise pelo supervisor
médico e gerente de perícia médica.
Os critérios e definiçőes das doenças graves, contagiosas ou incuráveis relacionadas acima, para fins de concessăo de aposentadoria por invalidez aos segurados do Regime Próprio de Previdęncia do Estado de Santa Catarina - RPPS/SC - săo os estabelecidos neste Manual de Normas Técnicas Médico-Periciais, da Diretoria de Saúde do Servidor - DSAS, da Secretaria de Estado da Administraçăo - SEA.
CAPÍTULO XVI
DA ISENÇĂO DE
IMPOSTO DE RENDA
I
- Objetivo: benefício concedido a servidor aposentado ou pensionista que
apresente doença do rol das especificadas no dispositivo legal em vigor, ainda
que esta tenha sido adquirida após a aposentadoria.
II
- Operacionalizaçăo: deve ser solicitado ao IPREV ou órgăo de lotaçăo, a quem
cabe o encaminhamento a Geręncia de Perícia Médica para agendamento da
avaliaçăo pericial, a fim de se constatar a existęncia de patologia
especificada em lei. Cabe ao perito, por ocasiăo do exame pericial, mediante
exame clínico e subsidiado por parâmetros técnicos e exames complementares,
emitir laudo conclusivo, favorecendo ou negando os direitos da lei em tela,
devendo o laudo conter o CID (com o respectivo enquadramento) e a data do
diagnóstico da referida patologia.
Em
funçăo da dificuldade técnica, a Geręncia de Perícia Médica fica impedida de
avaliar situaçőes de solicitantes năo abrangidos pela condiçăo acima descrita
(servidor estadual aposentado ou pensionista).
III - Legislaçăo federal:
a) Lei nş 7.713,
de 22 de dezembro de 1988:
Art. 6ş Ficam
isentos do imposto de renda os seguintes rendimentos percebidos por pessoas físicas:
[...]
XIV - os proventos de aposentadoria ou reforma
motivada por acidente em serviço e os percebidos pelos portadores de moléstia
profissional, tuberculose ativa, alienaçăo mental, esclerose múltipla,
neoplasia maligna, cegueira, hanseníase, paralisia irreversível e
incapacitante, cardiopatia grave, doença de Parkinson, espondiloartrose
anquilosante, nefropatia grave, hepatopatia grave, estados avançados da doença
de Paget (osteíte deformante), contaminaçăo por radiaçăo, síndrome da
imunodeficięncia adquirida, com base em conclusăo da medicina especializada,
mesmo que a doença tenha sido contraída depois da aposentadoria ou reforma; (Redaçăo dada
pela Lei nş 11.052, de 2004)
XXI - os valores recebidos a título de pensăo
quando o beneficiário desse rendimento for portador das doenças relacionadas no
inciso XIV deste artigo, exceto as decorrentes de moléstia profissional, com
base em conclusăo da medicina especializada, mesmo que a doença tenha sido
contraída após a concessăo da pensăo. (Incluído pela Lei nş 8.541,
de 1992) (Vide Lei 9.250, de 1995)
b)
Lei nş 9.250, de 26 de dezembro de 1995:
Art.
30. A partir de 1ş de janeiro de 1996, para
efeito do reconhecimento de novas isençőes de que tratam os incisos XIV e XXI
do art. 6ş da Lei nş
7.713, de 22 de dezembro de 1988, com a redaçăo dada pelo art. 47 da Lei nş
8.541, de 23 de dezembro de 1992, a moléstia deverá ser comprovada mediante
laudo pericial emitido por serviço médico oficial, da Uniăo, dos Estados, do
Distrito Federal e dos Municípios.
§
1ş O serviço médico oficial fixará o prazo de
validade do laudo pericial, no caso de moléstias passíveis de controle.
§
2ş Na relaçăo das moléstias a que se refere o inciso
XIV do art. 6ş da Lei nş
7.713, de 22 de dezembro de 1988, com a redaçăo dada pelo art. 47, da Lei nş
8.541, de 23 de dezembro de 1992, fica incluída a fibrose cística
(mucoviscidose).
c) Instruçăo
Normativa SRF nş 15, de 6 de
fevereiro de 2001:
Art. 5ş Estăo
isentos ou năo se sujeitam ao imposto de renda os seguintes rendimentos:
XII - proventos de aposentadoria ou reforma
motivadas por acidente em serviço e recebidos pelos portadores de moléstia
profissional, tuberculose ativa, alienaçăo mental, esclerose múltipla,
neoplasia maligna, cegueira, hanseníase, paralisia irreversível e
incapacitante, cardiopatia grave, doença de Parkinson, espondiloartrose
anquilosante, nefropatia grave, estados avançados da doença de Paget (osteíte
deformante), contaminaçăo por radiaçăo, síndrome da imunodeficięncia adquirida
(Aids) e fibrose cística (mucoviscidose);
d) Decreto nş
3.000, de 26 de março de 1999:
Art.
39. Năo entrarăo no cômputo do rendimento bruto:
Proventos
de Aposentadoria por Doença Grave
[...]
XXXIII - os
proventos de aposentadoria ou reforma, desde que motivadas por acidente em
serviço e os percebidos pelos portadores de moléstia profissional, tuberculose
ativa, alienaçăo mental, esclerose múltipla, neoplasia maligna, cegueira,
hanseníase, paralisia irreversível e incapacitante, cardiopatia grave, doença
de Parkinson, espondiloartrose anquilosante, nefropatia grave, estados
avançados de doença de Paget (osteíte deformante), contaminaçăo por radiaçăo,
síndrome de imunodeficięncia adquirida, e fibrose cística (mucoviscidose), com
base em conclusăo da medicina especializada, mesmo que a doença tenha sido
contraída depois da aposentadoria ou reforma (Lei nş
7.713, de 1988, art. 6ş, inciso XIV, Lei nş
8.541, de 1992, art. 47, e Lei nş
9.250, de 1995, art. 30, § 2ş);
e) Lei nş 11.052, de 29 de dezembro de 2004: altera o inciso XIV da
Lei nş 7.713, de 22 de dezembro de 1988, com a redaçăo dada pela Lei nş
8.541, de 23 de dezembro de 1992, para incluir entre os rendimentos isentos do
imposto de renda os proventos percebidos pelos portadores de hepatopatia grave.
Art. 1ş O inciso XIV do art. 6ş da Lei nş 7.713,
de 22 de dezembro de 1988, com a redaçăo dada pela Lei nş
8.541, de 23 de dezembro de 1992, passa a vigorar com a seguinte redaçăo:
“Art. 6ş
...................................................................................
XIV - os proventos de
aposentadoria ou reforma motivada por acidente em serviço e os percebidos pelos
portadores de moléstia profissional, tuberculose ativa, alienaçăo mental,
esclerose múltipla, neoplasia maligna, cegueira, hanseníase, paralisia
irreversível e incapacitante, cardiopatia grave, doença de Parkinson,
espondiloartrose anquilosante, nefropatia grave, hepatopatia grave, estados
avançados da doença de Paget (osteíte deformante), contaminaçăo por radiaçăo,
síndrome da imunodeficięncia adquirida, com base em conclusăo da medicina
especializada, mesmo que a doença tenha sido contraída depois da aposentadoria
ou reforma”; (NR).
IV - Decisőes judiciais do Superior Tribunal
de Justiça - STJ referentes ao benefício:
I - É considerado isento de imposto de renda o recebimento do benefício de aposentadoria por portador de neoplasia maligna, nos termos do art. 6ş, inciso XIV, da Lei nş 7.713/88. II - Ainda que o art. 30 da Lei nş 9.250/95 determine que, para o recebimento de tal benefício, é necessária a emissăo de laudo pericial por meio de serviço médico oficial, a "norma do art. 30 da Lei nş 9.250/95 năo vincula o Juiz, que, nos termos dos arts. 131 e 436 do Código de Processo Civil, é livre na apreciaçăo das provas acostadas aos autos pelas partes litigantes" (REsp nş 673.741/PB, Relator Ministro JOĂO OTÁVIO DE NORONHA DJ de 09/05/2005).III - Sendo assim, de acordo com o entendimento do julgador, esse pode, corroborado pelas provas dos autos, entenderem válidos laudos médicos expedidos por serviço médico particular, para fins de isençăo do imposto de renda. Precedente: REsp nş 749.100/PE, Rel. Min. FRANCISCO FALCĂO, DJ de 28.11.2005.IV - Ainda que se alegue que a lesăo foi retirada e que o paciente năo apresenta sinais de persistęncia ou recidiva a doença, o entendimento dominante nesta Corte é no sentido de que a isençăo do imposto de renda, em favor dos inativos portadores de moléstia grave, tem como objetivo diminuir o sacrifício do aposentado, aliviando os encargos financeiros relativos ao acompanhamento médico e medicaçőes ministradas. Precedente: REsp 734.541/SP, Rel. Min. Luiz Fux, julgado em 2.2.2006, DJ 20.2.2006 (REsp nş 967.693/DF, Rel. Min. HUMBERTO MARTINS, DJ de 18/09/2007)-REsp1088379/DF-RECURSOESPECIAL2008/0200060-8. Cinge-se a controvérsia na prescindibilidade ou năo da contemporaneidade dos sintomas de neoplasia maligna, para que servidor o público aposentado, submetido ŕ cirurgia para retirada da lesăo cancerígena, continue fazendo jus ao benefício isencional do imposto de renda, previsto no artigo 6ş, inciso XIV, da Lei nş 7.713/88. 2. Quanto ŕ alegada contrariedade ao disposto no artigo 267, inciso VI, do CPC, por ausęncia de prova pré-constituída, năo prospera a pretensăo; porquanto, o Tribunal de origem, como soberano das circunstâncias fáticas e probatórias da causa, confirmou a decisăo recorrida e entendeu estar presente documento hábil para comprovar a moléstia do impetrante. Pensar de modo diverso demandaria o reexame de todo o contexto fático-probatório dos autos, o que é defeso a esta Corte em vista do óbice da Súmula 7/STJ.3. O mesmo argumento utilizado pela Corte de origem tem a virtude de afastar a alegaçăo de violaçăo dos artigos 30, caput e § 1şda Lei nş9.250/95 e 39, § 4ş, do Regulamento do Imposto de Renda, a saber: o Decreto n. 3.000/99, feita pelo recorrente.
4. Ainda que se alegue que a lesăo foi retirada e que o paciente năo apresenta sinais de persistęncia ou recidiva a doença, o entendimento dominante nesta Corte é no sentido de que a isençăo do imposto de renda, em favor dos inativos portadores de moléstia grave, tem como objetivo diminuir o sacrifício do aposentado, aliviando os encargos financeiros relativos ao acompanhamento médico e medicaçőes ministradas. Precedente: REsp 734.541/SP, Rel. Min. Luiz Fux, julgado em 2.2.2006, DJ 20.2.2006.5. O art. 111 do CTN, que prescreve a interpretaçăo literal da norma, năo pode levar o aplicador do direito ŕ absurda conclusăo de que esteja ele impedido, no seu mister de apreciar e aplicar as normas de direito, de valer-se de uma equilibrada ponderaçăo dos elementos lógico-sistemático, histórico e finalístico ou teleológico, os quais integram a moderna metodologia de interpretaçăo das normas jurídicas (REsp 192.531/RS, Rel. Min. Joăo Otávio de Noronha, julgado em 17.2.2005, DJ16.5.2005.) - Resp 967693/DFRECURSO ESPECIAL2007/0160218-3.
V - Resultado da avaliaçăo pericial: concluído o exame pericial, a
avaliaçăo pericial é encaminhada para avaliaçăo do Supervisor Médico, que
complementará a conclusăo pericial pelo deferimento, ou năo, do benefício pleiteado,
com emissăo de Termo de Inspeçăo e encaminhamento para o órgăo de origem.
CAPÍTULO XVII
DA ISENÇĂO DA
CONTRIBUIÇĂO PREVIDENCIÁRIA
I - Objetivo: benefício concedido a servidor
inativo aposentado por invalidez ou tempo de serviço, bem como aos respectivos
pensionistas, que seja, portador de doenças graves especificadas no art. 60, §
8ş, da Lei Complementar nş 412, de 26 de junho de 2008.
II - Legislaçăo: art. 61 da Lei Complementar
nş 412, de 2008:
Art. 61. A contribuiçăo
previdenciária prevista no art. 17 desta Lei Complementar incidirá apenas sobre
a parcela de proventos que supere o dobro do limite máximo estabelecido para os
benefícios do RGPS, quando o beneficiário for portador de doença incapacitante.
Parágrafo único. Aplica-se o
disposto no caput aos aposentados e aos pensionistas em gozo de benefício
previdenciário que, após a sua concessăo, tenham adquirido doença
incapacitante.
III - Avaliaçăo médico-pericial: para
concessăo deste benefício é indispensável o exame médico pericial, que
comprovará, mediante apresentaçăo de atestado de saúde e exames complementares,
a existęncia de patologia compatível com o benefício pleiteado.
IV - Operacionalizaçăo: de posse do atestado
de saúde solicitando o benefício, o servidor deverá solicitar ao IPREV
agendamento para avaliaçăo médica pericial na Geręncia de Perícia Médica, em
que deverá comparecer na data e horário previamente agendados, munidos do
atestado de saúde, documento de identidade e demais documentos médicos
necessários.
V - Resultado da avaliaçăo pericial:
concluído o exame pericial, o processo e prontuário médico săo encaminhados
para avaliaçăo do supervisor médico, que complementará a conclusăo pericial
pelo deferimento, ou năo, do benefício pleiteado.
CAPÍTULO XVIII
DA REVERSĂO DE
APOSENTADORIA
I
- Objetivo: a reversăo é o reingresso no serviço público do funcionário
aposentado, quando insubsistentes os motivos da aposentadoria por invalidez, ou
a pedido, apurada a convenięncia administrativa em processo regular.
II - Legislaçăo: a reversăo da aposentadoria é normatizada pela:
a) Lei nş
6.745, de 28 de dezembro de 1985 (Estatuto dos Servidores Públicos Civis do
Estado):
Art. 181. A reversăo é o
reingresso no serviço do funcionário aposentado, quando insubsistentes os
motivos da aposentadoria por invalidez, ou a pedido, apurada a convenięncia
administrativa em processo regular.
[...]
§ 3ş A reversăo dependerá sempre de prova de capacidade
física e posse.
b) Lei nş 6.844, de 29
de julho de 1986 (Estatuto do Magistério Público do Estado de Santa Catarina):
Art.
53. Reversăo é o reingresso do membro do magistério aposentado, no cargo
anteriormente ocupado, quando insubsistentes os motivos da aposentadoria por
invalidez.
§
1ş Para que a reversăo possa se efetivar é necessário que o aposentado:
I
- năo tenha completado 60 (sessenta) anos de idade;
II
- seja julgado apto em inspeçăo de saúde por Junta Médica Oficial;
d) Lei nş 6.843, de 28 de julho de 1986 (Estatuto da
Polícia Civil do Estado de Santa Catarina):
Art. 59. Reversăo é o
retorno ŕ atividade de servidor aposentado:
I - por invalidez,
quando junta médica oficial declarar insubsistentes os motivos da
aposentadoria; ou
II - no interesse da
administraçăo, desde que:
a) tenha solicitado a
reversăo;
b) a aposentadoria tenha sido
voluntária;
c) estável quando na
atividade;
d) a aposentadoria tenha
ocorrido nos cinco anos anteriores ŕ solicitaçăo; e
e) haja cargo vago.
§ 1ş A reversăo
far-se-á no mesmo cargo ou no cargo resultante de sua transformaçăo.
§ 2ş O tempo em que o
servidor estiver em exercício será considerado para concessăo da aposentadoria.
§ 3ş No caso do
inciso I, encontrando-se provido o cargo, o servidor exercerá suas atribuiçőes
como excedente, até a ocorręncia de vaga.
§ 4ş O servidor que
retornar ŕ atividade por interesse da administraçăo perceberá, em substituiçăo
aos proventos da aposentadoria, a remuneraçăo do cargo que voltar a exercer,
inclusive com as vantagens de natureza pessoal que percebia anteriormente ŕ
aposentadoria.
§ 5ş O servidor de
que trata o inciso II somente terá os proventos calculados com base nas regras
atuais se permanecer pelo menos cinco anos no cargo.
§ 6ş O Poder
Executivo regulamentará o disposto neste artigo.
III - Avaliaçăo médico-pericial: para
concessăo da reversăo é indispensável o exame médico pericial, realizado em
Junta Médica, que comprovará, mediante realizaçăo de avaliaçăo clínica e exames
complementares, a cura clínica da patologia pré-existente que motivou o
indicativo de aposentadoria por invalidez, bem como a inexistęncia de sequelas
incapacitantes.
IV - Operacionalizaçăo: a solicitaçăo de
reversăo deverá ser efetuada mediante processo administrativo junto ao setor de
recursos humanos onde o servidor esteja lotado, que encaminhara o referido
processo ŕ Geręncia de Perícia Médica a fim de se proceder ao agendamento para
avaliaçăo médica pericial, em que deverá comparecer na data e horário
previamente agendados, munidos do documento de identidade e demais documentos
médicos necessários.
V - Resultado da avaliaçăo pericial:
concluído o exame pericial, a avaliaçăo médica e processo administrativo săo
encaminhados para avaliaçăo do supervisor médico e gerente de perícia médica,
que complementarăo a conclusăo pericial pelo deferimento, ou năo, do benefício
pleiteado.
CAPÍTULO XIX
DA
INTEGRALIZAÇĂO DE PROVENTOS
I
- Objetivo: o servidor aposentado por invalidez com os proventos proporcionais
tem direito ŕ revisăo da sua aposentadoria para efeito de integralizaçăo de
proventos, sendo que a avaliaçăo médica pericial é realizada por Junta Médica e
seu parecer, de acordo com a legislaçăo em vigor, será favorável nos casos em
que houver comprovaçăo de doença incapacitante que assegure proventos integrais
prevista em lei.
II - Legislaçăo (a integralizaçăo de proventos é normatizada por):
a) Lei nş
6.901, de 5 de dezembro de 1986:
Art.
2ş Fica assegurado ao servidor de Administraçăo Direta e Autarquia dos
Tręs Poderes e Tribunal de Contas do Estado, aposentado por invalidez, com os
proventos proporcionais, a revisăo da sua aposentadoria para efeito de
integralizaçăo dos proventos, desde que comprovada a invalidez permanente
mediante laudo emitido pelo órgăo médico oficial.
b) Lei Complementar nş 412, de 26 de
junho de 2008: para os efeitos desta Lei
Complementar, consideram-se doença incapacitante, as doenças graves,
contagiosas ou incuráveis: alienaçăo mental, cardiopatia grave, cegueira
bilateral, contaminaçăo por radiaçăo, doença de Alzheimer,
doença de Parkinson, espondiloartrose
anquilosante, estado avançado da doença de Paget,
hanseníase, com sequelas graves e incapacitantes, hepatopatia grave, nefropatia
grave, neoplasia maligna, paralisia irreversível e incapacitante, síndrome da
imunodeficięncia adquirida e tuberculose, com sequelas graves e incapacitantes.
III - Avaliaçăo médico-pericial: para
concessăo da integralizaçăo de proventos é indispensável o exame médico
pericial, realizado em Junta Médica, que comprovará, mediante realizaçăo de
avaliaçăo clínica e exames complementares, o diagnóstico da patologia especificada
em lei.
IV - Operacionalizaçăo: a solicitaçăo de
integralizaçăo de proventos deverá ser efetuada mediante processo
administrativo junto ao setor de recursos humanos onde o servidor esteja
lotado, que encaminhará o referido processo ŕ Geręncia de Perícia Médica a fim
de se proceder ao agendamento para avaliaçăo médica pericial, onde deverá
comparecer na data e horário previamente agendados, munidos do documento de
identidade e demais documentos médicos necessários.
V - Resultado da avaliaçăo pericial:
concluído o exame pericial, a avaliaçăo médica e processo administrativo săo
encaminhados para avaliaçăo do supervisor médico e gerente de perícia médica,
que complementarăo a conclusăo pericial pelo deferimento, ou năo, do benefício
pleiteado.
CAPÍTULO XX
DO SALÁRIO
TRIPLO
I
- Objetivo: corresponde a benefício equivalente a 3 (tręs) vezes o salário
família e é concedido ao servidor que comprovar ter dependente inválido e com
deficięncia física ou mental; comprovado após avaliaçăo médico-pericial.
II - Legislaçăo: o salário triplo é normatizado por:
a) Lei nş
6.745, de 28 de dezembro de 1985 (Estatuto dos Servidores Públicos Civis do
Estado):
Art. 122. É garantido ao
funcionário ativo e inativo, ou em disponibilidade, a título de
salário-família, auxílio especial correspondente a 5% (cinco por cento) do
menor vencimento pago pelo Estado.
§ 1ş
Conceder-se-á salário-família ao funcionário:
I - pelo cônjuge ou
companheiro(a) que năo exercer atividade remunerada, designado como dependente
junto ao órgăo previdenciário do Estado;
II - por filho menor de
18 (dezoito) anos, ou, comprovada a dependęncia econômica, se menor de 21
(vinte e um) anos, prorrogável até 24 (vinte e quatro) anos, quando se tratar
de estudante universitário;
III - por filho incapaz
para o trabalho;
IV - pelo ascendente, sem
rendimento próprio, que viva ŕs expensas do funcionário.
§ 2ş Compreende-se
neste artigo o filho de qualquer condiçăo, o enteado e o menor que, mediante
autorizaçăo judicial, viva sob a guarda e sustento do funcionário.
§ 3ş Quando o pai
e măe forem funcionários do Estado e viverem em comum, o salário-família será
concedido ao pai; se năo viverem em comum, ao que tiver os dependentes sob sua
guarda; e, se ambos os tiverem, de acordo com a distribuiçăo dos dependentes.
§ 4ş Equiparam-se
ao pai e ŕ măe os representantes legais dos incapazes e as pessoas a cuja
guarda e manutençăo estiverem judicialmente confiados os beneficiários.
§ 5ş O valor do
salário-família por filho incapaz para o trabalho, corresponderá ao triplo do
estabelecido neste artigo.
b) Lei nş 6.844, de 29 de julho de 1986 (Estatuto do
Magistério Público do Estado de Santa Catarina):
Art.
146. É garantido ao membro do magistério ativo e inativo, ou em
disponibilidade, a titulo de salário-família, auxílio especial correspondente a
5% (cinco pôr cento) do menor vencimento pago pelo Estado.
§ 1ş
Conceder-se-á Salário-Família ao membro do magistério:
I -
pelo cônjuge que năo exerça atividade remunerada;
II -
pôr filho menor de 18 (dezoito) anos, ou comprovada a dependęncia econômica, se
maior de 21 (vinte e um) anos prorrogável até 24 (vinte e quatro) a nos, quando
se tratar de estudante universitário.
III -
pôr filho incapaz para o trabalho
IV -
pelo ascendente, sem rendimento próprio que viva as expensas do funcionário.
§ 2ş
Compreende-se neste artigo o filho de qualquer condiçăo ou enteado e o menor
que mediante autorizaçăo judicial, viva sob a guarda e sustento do funcionário.
§ 3ş Quando
pai e măe forem funcionários do Estado e viverem em comum, o salário-família
será concedido ao pai; se năo viverem em comum, ao que tiver os dependentes sob
sua guarda; e, se ambos os tiverem, de acordo com a distribuiçăo dos
dependentes.
§ 4ş
Equiparam-se ao pai e ŕ măe os representantes legais dos incapazes e ŕs pessoas
a cuja guarda e manutençăo estiverem judicialmente confiados os beneficiários.
§ 5ş O
valor do salário-família pôr filho incapaz para o trabalho, corresponderá ao
triplo do estabelecido neste artigo.
c) Lei nş
6.843, de 28 de julho de 1986 (Estatuto da Polícia Civil do Estado de Santa
Catarina):
Art.
202. É garantido ao policial civil ativo ou inativo, ou em disponibilidade, a
titulo de salário família, auxilio especial correspondente a 5% (cinco pôr
cento) do menor vencimento pago pelo Estado ŕ Policia Civil.
§ 1ş
Conceder-se-á salário família ao funcionário:
I -
pelo cônjuge que năo exerça atividade remunerada;
II -
pôr filho menor de 18 (dezoito) anos ou comprovada a dependęncia econômica, se
maior de 21 (vinte e um) anos, prorrogável ate 24 (vinte e quatro) anos, quando
se tratar de estudante universitário.
III -
pôr filho incapaz para o trabalho; e
IV -
pelo ascendente, sem rendimento próprio que viva ŕs expensas do policial civil.
§ 2ş
Compreende-se neste artigo o filho de qualquer condiçăo, o enteado e o menor
que, mediante autorizaçăo judicial, vive sob a guarda e sustento do policial
civil.
§ 3ş Quando
o pai e măe forem funcionarias do Estado e viverem em comum o salário família
será concedido ao pai; se năo viverem em comum, ao que tiver os dependentes sob
sua guarda; e, se ambos os tiverem, de acordo com a distribuiçăo dos
dependentes.
§ 4ş
Equiparam-se ao pai e a măe os representantes legais dos incapazes e as pessoas
a cuja guarda e manutençăo estiverem judicialmente confiados os beneficiários.
§ 5ş O
valor do salário família pôr filho incapaz para o trabalho, corresponderá ao
triplo do estabelecido neste artigo.
§ 6ş No
caso de falecimento do policial civil o salário família continuara sendo pago
aos seus beneficiários, observados os limites do § 1ş deste artigo.
III - Avaliaçăo médico-pericial: para
concessăo do referido benefício é indispensável o exame médico pericial, que
comprovará, mediante realizaçăo de avaliaçăo clínica e exames complementares, o
diagnóstico da patologia e a incapacidade total para o trabalho, conforme
especificada em lei.
IV - Operacionalizaçăo: a solicitaçăo de
salário triplo deverá ser efetuada mediante processo administrativo junto ao
setor de recursos humanos onde o servidor esteja lotado, que encaminhara o
referido processo ŕ Geręncia de Perícia Médica a fim de se proceder ao
agendamento para avaliaçăo médica pericial, onde deverá comparecer na data e
horário previamente agendados, acompanhado do dependente portador da
incapacidade, munidos dos documentos de identidade e demais documentos médicos
necessários.
V - Resultado da avaliaçăo pericial:
concluído o exame pericial, a avaliaçăo médica e o processo administrativo săo
encaminhados para avaliaçăo do supervisor médico e gerente de perícia médica,
que complementarăo a conclusăo pericial pelo deferimento, ou năo, do benefício
pleiteado.
CAPÍTULO XXI
DA INSCRIÇĂO NO
IPREV/PENSĂO PREVIDENCIÁRIA
I - Objetivo: inclusăo do filho maior, solteiro, inválido em caráter permanente para
o exercício de toda e qualquer atividade laboral e que viva sob a dependęncia
econômica do segurado, objetivando caracterizaçăo de dependęncia atual e futura
para fins de recebimento de pensăo previdenciária.
II - Legislaçăo: a inscriçăo é normatizada por:
a) Lei Complementar nş 412, de 26 de
junho de 2008:
Art.
6ş Săo considerados dependentes:
I - filho solteiro menor de 21 (vinte e um) anos;
II - filho maior, solteiro, inválido em caráter
permanente para o exercício de toda e qualquer atividade laboral e que viva sob
a dependęncia econômica do segurado;
III - cônjuge;
IV - companheiro;
V - ex-cônjuge ou ex-companheiro que perceba pensăo alimentícia;
VI - enteado, nas condiçőes dos incisos I e II, que năo perceba pensăo
alimentícia ou benefício de outro órgăo previdenciário e que năo possua bens e
direitos aptos a lhe garantir o sustento e a educaçăo;
VII - tutelado, menor de 18 (dezoito) anos, que năo perceba pensăo
alimentícia, rendas ou benefícios de outro órgăo previdenciário;
VIII - pais que vivam sob a dependęncia econômica do segurado; e
IX - irmăo solteiro, nas condiçőes dos incisos I e II, e que viva sob a
dependęncia econômica do segurado.
§ 1ş A dependęncia econômica é condiçăo para caracterizaçăo da
dependęncia previdenciária e deverá ser exclusivamente em relaçăo ao segurado e
comprovada na forma prevista no regulamento do RPPS/SC.
§ 2ş Presume-se a dependęncia econômica em relaçăo aos:
I - filhos solteiros menores de 21 (vinte e um) anos; e
II - cônjuge e companheiro.
§ 3ş Săo vedadas, para efeitos de reconhecimento da dependęncia
previdenciária em relaçăo ao segurado do RPPS/SC, quaisquer condiçőes
diferentes das estabelecidas nesta Lei Complementar.
§ 4ş Considera-se companheiro a pessoa que mantém uniăo estável
com o segurado, nos termos da Lei Civil, para tal considerada, também, a que
mantém relaçăo homoafetiva.
§ 5ş A condiçăo de invalidez, prevista no inciso II do caput,
caracterizada pela perda total e permanente da capacidade para exercer toda e
qualquer atividade laboral, deverá ser atestada por perícia médica própria da
unidade gestora do RPPS/SC ou por esta designada, e comprovada periodicamente,
conforme definido em regulamento.
§ 6ş Os dependentes arrolados nos incisos I a VII do caput săo
beneficiários preferenciais, concorrendo entre si, e os arrolados nos incisos
VIII e IX do caput somente poderăo perceber benefício previdenciário na falta
daqueles.
§ 7ş A inscriçăo de dependentes deverá ser formalizada junto ao
setorial de recursos humanos do poder ou órgăo a que o segurado estiver
vinculado.
§ 8ş As informaçőes referentes aos dependentes deverăo ser
comprovadas documentalmente e, nos casos dos incisos II e IV a IX do caput, a
inscriçăo dependerá de prova inequívoca da condiçăo invocada.
§ 9ş O segurado é responsável pela comunicaçăo de fato que
importe na inclusăo ou exclusăo de dependente, bem como pela apresentaçăo dos
documentos necessários ŕ sua comprovaçăo.
Art. 7ş A perda da condiçăo de dependente
ocorrerá nas seguintes hipóteses:
I - para o cônjuge:
a) pelo divórcio ou pela separaçăo judicial, ou de fato por mais de 2
(dois) anos, desde que năo perceba pensăo alimentícia;
b) pela nulidade ou anulaçăo do casamento;
c) pelo divórcio ou separaçăo realizados na forma do art. 1.124-A da
Lei federal nş 5.869, de 11 de janeiro de 1973, desde que năo perceba
pensăo alimentícia; ou
d) pela contraçăo de novo casamento ou uniăo estável;
II - para os filhos e enteados, ao completarem 21 (vinte e um) anos de
idade, salvo se inválidos nos termos do art. 6ş, II, ou pela
emancipaçăo, ainda que inválido;
III - para o tutelado ao completar 18 (dezoito) anos ou pela
emancipaçăo;
IV - para o companheiro, pela cessaçăo da uniăo de fato, desde que năo
perceba pensăo alimentícia; e
V - para os dependentes em geral:
a) pela cessaçăo da invalidez ou da dependęncia econômica;
b) pela morte; ou
c) pela perda da qualidade de segurado por aquele de quem dependem.
Art.
76. A pensăo por morte somente será devida ao dependente inválido, previsto no
art. 6ş, II, desta Lei Complementar, se a invalidez for atestada antes
da perda da qualidade de dependente e confirmada por perícia própria do IPREV
ou por este designada.
Parágrafo
único: o pensionista inválido deverá submeter-se, periodicamente, ŕ perícia
própria do IPREV ou por este designada, sob pena de suspensăo do benefício, nos
termos do regulamento.
III - Avaliaçăo médico-pericial: para
concessăo do referido benefício é indispensável o exame médico pericial, que
comprovará, mediante realizaçăo de avaliaçăo clínica e exames complementares, o
diagnóstico e situaçăo clínica e funcional da patologia que caracterize a
invalidez.
IV - Operacionalizaçăo: a solicitaçăo de
inclusăo de dependęncia no IPREV deverá ser efetuada mediante processo
administrativo junto ao competente setor do referido instituto, que encaminhara
o referido processo ŕ Geręncia de Perícia Médica a fim de se proceder ao
agendamento para avaliaçăo médica pericial, onde deverá comparecer na data e
horário previamente agendados, munido dos documentos de identidade e demais
documento médico necessários.
V - Resultado da avaliaçăo pericial:
concluído o exame pericial, a avaliaçăo médica e o processo administrativo săo
encaminhados para análise técnica do supervisor médico e gerente de perícia
médica, que complementarăo a conclusăo pericial pelo deferimento, ou năo, do benefício
pleiteado.
VI -
Reavaliaçőes periciais do pensionista maior inválido: com base na legislaçăo
vigente (arts. 6ş
e 7ş da Lei Complementar nş 412, de 26 de junho de 2008) o
segurado maior invalido será submetido ŕ avaliaçăo médica periódica para atestar
a permanęncia das condiçőes que lhe causaram a concessăo do referido benefício.
A primeira reavaliaçăo ocorrerá após 2 (dois)
anos do início do benefício, sendo que a segunda reavaliaçăo será programada
com base no resultado desta avaliaçăo pericial (situaçăo clínica e funcional),
no prazo mínimo de 2 (dois) anos e máximo de 5 (cinco) anos, até que o
pensionista complete 60 (sessenta) anos de idade.
Nas unidades periciais que possuírem Comissăo
Técnica Pericial - CTP, a avaliaçăo pericial será realizada por médico perito e
a conclusăo pericial ficará a cargo da referida Comissăo, com posterior análise
técnica pelo supervisor e gerente de perícia médica.
Nas unidades periciais que năo possuírem CTP,
a avaliaçăo pericial será efetuada por médico perito, com posterior análise
pelo supervisor médico e gerente de perícia médica.
A responsabilidade pela solicitaçăo do pedido
de revisăo pericial cabe ao IPREV.
Até 90 (noventa) dias anteriores a data limite para reavaliaçăo médica, as coordenadorias e agęncias de previdęncia do IPREV SANTA CATARINA encaminharăo processo com solicitaçăo de agendamento ŕ Junta Médica Pericial das Unidades Regionais de Saúde do Servidor de sua área de abrangęncia. Após agendamento, caberá ŕs Coordenadorias e Agęncias de Previdęncia do IPREV SANTA CATARINA convocar o beneficiário para realizaçăo de exame médico pericial, por meio de carta com aviso de recebimento - AR.
O beneficiário que, comprovadamente, receber a convocaçăo por meio de Aviso de Recebimento - AR ou notificado por Edital, năo comparecer para avaliaçăo médico-pericial no prazo determinado, terá o seu benefício suspenso de imediato. O recebimento da convocaçăo ou notificaçăo dar-se-á com antecedęncia mínima de 15 (quinze) dias do agendamento da avaliaçăo médico-pericial.
CAPÍTULO XXII
DA INSCRIÇĂO NO
PLANO DE SAÚDE
I - Objetivo: tem por objetivo a inclusăo do filho maior inválido em caráter
permanente para o exercício de toda e qualquer atividade laboral e que viva sob
a dependęncia econômica do segurado, objetivando garantir a assistęncia médica
do mesmo.
II - Legislaçăo (a inscriçăo é normatizada por):
a) Decreto nş 3.749, de 28 de novembro
de 2005:
Art. 7ş Definem-se
como segurados do Santa Catarina Saúde:
I - segurado:
a) servidores ativos e
inativos do Poder Executivo, de suas autarquias e fundaçőes, do Poder
Judiciário, do Poder Legislativo, do Ministério Público, do Tribunal de Contas
e da Procuradoria Geral junto ao Tribunal de Contas;
b) pensionistas vinculadas
ao Regime Próprio de Previdęncia do Estado de Santa Catarina;
c) os Membros da
Magistratura Estadual, Membros do Ministério Público Estadual e os Conselheiros
do Tribunal de Contas do Estado;
II - segurado especial:
a) Governador do Estado,
Deputados Estaduais, Secretários de Estado;
b) os ocupantes de cargos
comissionados declarados em lei de livre nomeaçăo e exoneraçăo;
c) os servidores públicos
municipais e federais ŕ disposiçăo com ônus para o Estado;
III - segurado conveniado:
a) os servidores e
empregados, independentemente do regime jurídico de trabalho, que tenham acesso
ao Santa Catarina Saúde mediante convęnio firmado entre o plano e as
prefeituras municipais do Estado, convęnio firmado com empresas públicas
controladas pelo Estado de Santa Catarina ou convęnio com Cartorários Extra Judiciais,
nas funçőes de Notariais, Registradores, Oficiais Substitutos, Oficiais
Maiores, Escreventes Juramentados e Juizes de Paz, que foram nomeados anterior
a Lei Federal nş 8.935/94.
IV - segurado dependente,
quando devidamente inscrito pelo Segurado, Segurado Especial ou Segurado
Conveniado:
V - o cônjuge:
a) o (a) companheiro (a) nos
termos definidos neste Regulamento, desde que apresente ausęncia de dependente
na condiçăo da alínea “a”;
b) os filhos solteiros,
menores de 18 (dezoito) anos;
c) o (a) filho (a) solteiro
(a) maior de 18 (dezoito) anos definitivamente inválido ou incapaz desde que
comprovada a dependęncia econômica definida no Título V;
d) os enteados solteiros,
menores de 18 (dezoito) anos, desde que comprovada a dependęncia econômica
definida no Título V;
VI - denomina-se Segurado
Agregado, quando devidamente inscrito pelo Segurado, Segurado Especial ou
Segurado Conveniado:
a) o ex-cônjuge, separado
judicialmente ou divorciado, com direito ŕ pensăo alimentícia, desde que conste
expressamente do processo judicial que o Segurado, Segurado Especial ou
Segurado Conveniado deverá garantir a sua assistęncia ŕ saúde;
b) o (a) filho (a) ou
enteado (a) solteiro (a) maior de 18 (dezoito) anos que năo exerça atividade
laborativa;
c) os menores de 18 (dezoito)
anos que estejam sob a guarda judicial;
Título V - Art. 13. Para os
usuários do Santa Catarina Saúde que sejam cônjuges ou companheiros,
considerar-se-á dependente o de menor remuneraçăo.
Art. 14. Os Segurados
dependentes, enumerados no art. 7ş, inciso IV, alíneas “a” e “c”, deste
Regulamento, săo preferenciais e a seu favor se presume a dependęncia
econômica.
Art. 15. Os Segurados
Dependentes, citados no art. 7ş, inciso IV, alíneas “b”, “d” e “e”,
deste Regulamento, e os Segurados Agregados deverăo comprovar a dependęncia
econômica que deverá ser total, necessária, constante e eficiente.
§ 1ş Entende-se como necessária a dependęncia
econômica, quando o dependente absolutamente năo possa prover-se sem concurso
do segurado.
§ 2ş É constante a dependęncia econômica, sendo
o auxílio dado ao dependente permanente e sem interrupçőes.
§ 3ş É eficiente a dependęncia econômica se a
ajuda efetivamente cumpre o objetivo de prover a manutençăo do dependente, sob
qualquer aspecto (vestuário, alimentaçăo, habitaçăo, saúde, educaçăo e outros).
Art. 16. Considerar-se-á
companheira(o) a pessoa que, năo sendo casada, mantenha uniăo estável com o(a)
segurado(a), habitando sob o mesmo teto, perfazendo núcleo familiar, como
marido e mulher fossem, publicamente comprovada.
Parágrafo único. A
solicitaçăo de inscriçăo de companheira será analisada quando o segurado năo
possuir a inscriçăo de esposa como Segurada Dependente.
III - Avaliaçăo médico-pericial: para
concessăo do referido benefício é indispensável o exame médico pericial, que
comprovará, mediante realizaçăo de avaliaçăo clínica e exames complementares, o
diagnóstico da patologia que caracterize a invalidez.
IV - Operacionalizaçăo: a solicitaçăo de
inclusăo no plano de saúde deverá ser efetuada mediante processo administrativo
no competente setor do referido plano, que encaminhará o referido processo ŕ
Geręncia de Perícia Médica a fim de se proceder ao agendamento para avaliaçăo
médica pericial, onde deverá comparecer na data e horário previamente
agendados, munido dos documentos de identidade e demais documentos médicos
necessários.
V - Resultado da avaliaçăo pericial:
concluído o exame pericial, a avaliaçăo médica e processo administrativo săo
encaminhados para análise técnica do supervisor médico e gerente de perícia
médica, que complementarăo a conclusăo pericial pelo deferimento, ou năo, do
benefício pleiteado.
CAPÍTULO XXIII
DO EXAME
PERICIAL POR JUNTA MÉDICA
O
exame pericial será realizado por Junta Médica nas seguintes situaçőes:
sugestăo ou solicitaçăo de aposentadoria, pedidos de reconsideraçăo de
benefícios (com designaçăo pelo supervisor médico ou gerente de perícia
médica), reavaliaçăo pericial de inaptidăo em exame de posse, reversăo de
aposentadoria, reavaliaçăo pericial de aposentadoria por invalidez, licenças
prolongadas e/ou em outras situaçőes especiais e a pedido do perito examinador,
supervisor médico ou gerente de perícia.
A Junta Médica será
composta pelo mínimo de 2 (dois) médicos peritos examinadores designados pela
supervisăo médica ou gerente de perícia médica. A quantidade de médicos a ser
definida em Junta Médica está definida no Parecer CFM nş 18/06, em que encontramos:
As juntas médicas podem ser
compostas por dois ou mais médicos. Năo raro, por tręs médicos. Suas
atribuiçőes e formas de atuar, do ponto de vista ético, estăo dispostas no
Código de Ética Médica e nas resoluçőes emanadas dos Conselhos de Medicina.
Eticamente, năo há nenhuma referęncia ŕ quantidade de médicos que devem compor
uma junta, apenas que deve ter, no mínimo, dois profissionais, por consequęncia
lógica de ser um órgăo colegiado e năo monocrático. Destarte, quanto ŕ formaçăo
e efetivo funcionamento das juntas médicas, devem ser respeitadas as normas e
regulamentos que as criaram, desde que năo esbarrem em preceitos éticos
profissionais normativos.
Esta definiçăo já foi baseada no Parecer
CFM nş 15/95, aprovado em
6/4/95, ou seja: Por junta médica, “lato sensu”, entende-se dois ou mais
médicos encarregados de avaliar condiçőes de saúde, diagnóstico, prognóstico,
terapęutica, etc, que pode ser solicitada pelo paciente ou familiares, ou mesmo
proposta pelo médico assistente. Quando com finalidade específica,
administrativa, tem a missăo de avaliar condiçőes laborativas ou năo e, assim,
fundamentar decisőes de admissăo, retorno ao trabalho, afastamento para
tratamento ou aposentadoria.
É
assegurado ao servidor o pedido de reconsideraçăo de benefício avaliado em
Junta Médica, desde que devidamente justificado e com fatos clínicos novos e
aceitos pela supervisăo médica, que designará uma nova composiçăo de Junta
Médica.
Cabe
ao supervisor médico a designaçăo de Junta Médica para definiçăo do benefício,
nos casos que suscitarem dúvidas.
É
prerrogativa administrativa do supervisor médico, gerente de perícia médica e
do diretor de saúde do servidor a homologaçăo final de benefícios avaliados em
Junta Médica.
CAPÍTULO XXIV
DOS PROCEDIMENTOS TÉCNICOS
I - Análise de processos para declaraçăo de invalidez em
quitaçăo de imóveis:
Consta
de revisăo analítica de prontuário de servidor aposentado ou pensionista com
objetivo de fornecer informaçőes técnicas para o preenchimento dos itens da
declaraçăo de invalidez de competęncia da perícia médica para fins de quitaçăo
de imóveis adquiridos através do Sistema Financeiro de Habitaçăo. Cabe ao
servidor segurado efetuar a solicitaçăo administrativa para o respectivo
preenchimento, com apresentaçăo do formulário próprio do respectivo agente
segurador.
II - Respostas a quesitos em processos administrativos:
Em processo administrativo poderá ser
solicitada avaliaçăo médico-pericial com emissăo de parecer ou na forma de
respostas a quesitos.
III
- Açőes de segurança e medicina do trabalho:
É de competęncia da Geręncia de Saúde
Ocupacional a normatizaçăo, análise e emissăo de pareceres e/ou laudos
referentes ŕ:
·
insalubridade/risco de vida
(periculosidade);
·
caracterizaçăo de acidente em serviço;
·
autorizaçăo para pagamento ou
ressarcimento de despesas referentes a acidentes em serviço;
·
vistorias de locais de trabalho apontando
medidas para melhoria das condiçőes ambientais e ergonômicas; e
·
viabilizaçăo das açőes propostas pela
Política Estadual de Segurança e Medicina do Trabalho.
ANEXO I
DA LEGISLAÇĂO QUE
TRATA DO INGRESSO DE CANDIDATOS QUE APRESENTAM NECESSIDADES ESPECIAIS
I
- Procedimento: os candidatos portadores de necessidades especiais que forem
aprovados em concurso público para provimento de cargo efetivo serăo avaliados
pela Comissăo de Assessoramento ŕ Seleçăo para Portadores de Deficięncia,
vinculada ŕ secretaria correspondente ao referido concurso, antes da nomeaçăo,
a fim de se comprovar a deficięncia legal e verificar a compatibilidade de sua
necessidade especial com as especificaçőes do cargo pretendido, como definido
em lei.
A
avaliaçăo se dará conforme o percentual disponibilizado aos PNEs, definido em
lei e no edital do concurso, năo excluindo a necessidade de realizaçăo do exame
admissional, em igualdade com os demais candidatos.
a) Decreto nş
3.298, de 20 de dezembro de 1999:
Art. 1ş A Política Nacional para a Integraçăo da Pessoa
Portadora de Deficięncia compreende o conjunto de orientaçőes normativas que
objetivam assegurar o pleno exercício dos direitos individuais e sociais das
pessoas portadoras de deficięncia.
Art. 2ş Cabem aos órgăos e a s entidades do Poder Público
assegurar a pessoa portadora de deficięncia o pleno exercício de seus direitos
básicos, inclusive dos direitos a educaçăo, a saúde, ao trabalho, ao desporto,
ao turismo, ao lazer, a previdęncia social, a assistęncia social, ao transporte,
a edificaçăo pública, a habitaçăo, a cultura, ao amparo a infância e a
maternidade, e de outros que, decorrentes da Constituiçăo e das leis, propiciem
seu bem-estar pessoal, social e econômico.
Art. 3ş Para os efeitos deste Decreto, considera-se:
I - deficięncia - toda perda ou anormalidade de uma
estrutura ou funçăo psicológica, fisiológica ou anatômica que gere incapacidade
para o desempenho de atividade, dentro do padrăo considerada normal para o ser
humano;
II - deficięncia permanente - aquela que ocorreu ou se
estabilizou durante um período de tempo suficiente para năo permitir
recuperaçăo ou ter probabilidade de que se altere, apesar de novos tratamentos;
e
III - incapacidade - uma reduçăo efetiva e acentuada
da capacidade de integraçăo social, com necessidade de equipamentos,
adaptaçőes, meios ou recursos especiais para que a pessoa portadora de
deficięncia possa receber ou transmitir informaçőes necessárias ao seu
bem-estar pessoal e ao desempenho de funçăo ou atividade a ser exercida.
Art. 4ş É considerada pessoa portadora de deficięncia a que
se enquadra nas seguintes categorias:
I - deficięncia física - alteraçăo completa ou parcial
de um ou mais segmentos do corpo humano, acarretando o comprometimento da
funçăo física, apresentando-se sob a forma de paraplegia, paraparesia,
monoplegia, monoparesia, tetraplegia, tetraparesia, triplegia, triparesia,
hemiplegia, hemiparesia, amputaçăo ou ausęncia de membro, paralisia cerebral,
membros com deformidade congęnita ou adquirida, exceto as deformidades estéticas
e as que năo produzam dificuldades para o desempenho de funçőes;
II - deficięncia auditiva - perda parcial ou total das
possibilidades auditivas sonoras, variando de graus e níveis na forma seguinte:
a)
de 25 a 40
decibéis (db) - surdez leve;
b)
de 41 a 55 db -
surdez moderada;
c)
de 56 a 70 db -
surdez acentuada;
d)
de 71 a 90 db -
surdez severa;
e)
acima de 91 db -
surdez profunda; e
f)
anacusia;
III - deficięncia visual - acuidade visual igual ou
menor que 20/200 no melhor olho, após a melhor correçăo, ou campo visual
inferior a 20ş (tabela de Snellen), ou ocorręncia simultânea de ambas as
situaçőes;
IV - deficięncia mental - funcionamento intelectual
significativamente inferior ŕ média, com manifestaçăo antes dos 18 (dezoito)
anos e limitaçőes associadas a duas ou mais áreas de habilidades adaptativas,
tais como: a) comunicaçăo; b) cuidado pessoal; c) habilidades sociais; d)
utilizaçăo da comunidade; e) saúde e segurança; f) habilidades acadęmicas; g)
lazer; e h) trabalho;
V - deficięncia múltipla - associaçăo de duas ou mais
deficięncias.
Do acesso ao trabalho
Art. 34. É finalidade primordial da política de
emprego a inserçăo da pessoa portadora de deficięncia no mercado de trabalho ou
sua incorporaçăo ao sistema produtivo mediante regime especial de trabalho protegido.
Parágrafo único. Nos casos de deficięncia grave ou
severa, o cumprimento do disposto no caput deste artigo poderá ser
efetivado mediante a contrataçăo das cooperativas sociais de que trata a Lei nş 9.867, de 10 de novembro de 1999.
Art. 35. Săo modalidades de inserçăo laboral da pessoa
portadora de deficięncia:
I - colocaçăo competitiva: processo de contrataçăo
regular, nos termos da legislaçăo trabalhista e previdenciária, que independe
da adoçăo de procedimentos especiais para sua concretizaçăo, năo sendo excluída
a possibilidade de utilizaçăo de apoios especiais;
II - colocaçăo seletiva: processo de contrataçăo
regular, nos termos da legislaçăo trabalhista e previdenciária, que depende da
adoçăo de procedimentos e apoios especiais para sua concretizaçăo; e
III - promoçăo do trabalho por conta própria: processo
de fomento da açăo de uma ou mais pessoas, mediante trabalho autônomo,
cooperativado ou em regime de economia familiar, com vista ŕ emancipaçăo
econômica e pessoal.
§ 1ş
As entidades beneficentes de assistęncia social, na forma da lei, poderăo
intermediar a modalidade de inserçăo laboral de que tratam os incisos II e III,
nos seguintes casos:
I - na contrataçăo para prestaçăo de serviços, por
entidade pública ou privada, da pessoa portadora de deficięncia física, mental
ou sensorial: e
II - na comercializaçăo de bens e serviços decorrentes
de programas de habilitaçăo profissional de adolescente e adulto portador de
deficięncia em oficina protegida de produçăo ou terapęutica.
§ 2ş
Consideram-se procedimentos especiais os meios utilizados para a contrataçăo de
pessoa que, devido ao seu grau de deficięncia, transitória ou permanente, exija
condiçőes especiais, tais como jornada variável, horário flexível,
proporcionalidade de salário, ambiente de trabalho adequado a s suas
especificidades, entre outros.
§ 3ş
Consideram-se apoios especiais ŕ orientaçăo, a supervisăo e as ajudas técnicas
entre outros elementos que auxiliem ou permitam compensar uma ou mais
limitaçőes funcionais motoras, sensoriais ou mentais da pessoa portadora de
deficięncia, de modo a superar as barreiras da mobilidade e da comunicaçăo,
possibilitando a plena utilizaçăo de suas capacidades em condiçőes de
normalidade.
§ 4ş
Considera-se oficina protegida de produçăo a unidade que funciona em relaçăo de
dependęncia com entidade pública ou beneficente de assistęncia social, que tem
por objetivo desenvolver programa de habilitaçăo profissional para adolescente
e adulto portador de deficięncia, provendo-o com trabalho remunerado, com vista
ŕ emancipaçăo econômica e pessoal relativa.
§ 5ş
Considera-se oficina protegida terapęutica a unidade que funciona em relaçăo de
dependęncia com entidade pública ou beneficente de assistęncia social, que tem
por objetivo a integraçăo social por meio de atividades de adaptaçăo e
capacitaçăo para o trabalho de adolescentes e adultos que devido ao seu grau de
deficięncia, transitória ou permanente, năo possa desempenhar atividade laboral
no mercado competitivo de trabalho ou em oficina protegida de produçăo.
§ 6ş
O período de adaptaçăo e capacitaçăo para o trabalho de adolescente e adulto
portador de deficięncia em oficina protegida terapęutica năo caracteriza
vínculo empregatício e está condicionado a processo de avaliaçăo individual que
considere o desenvolvimento biopsicosocial da pessoa.
§ 7ş
A prestaçăo de serviços será feita mediante celebraçăo de convęnio ou contrato
formal, entre a entidade beneficente de assistęncia social e o tomador de
serviços, no qual constará a relaçăo nominal dos trabalhadores portadores de
deficięncia colocados ŕ disposiçăo do tomador.
§ 8ş
A entidade que se utilizar do processo de colocaçăo seletiva deverá promover,
em parceria com o tomador de serviços, programas de prevençăo de doenças
profissionais e de reduçăo da capacidade laboral, bem assim programas de
reabilitaçăo caso ocorram patologias ou se manifestem outras incapacidades.
Obs.: recomendamos a leitura para
conhecimento da legislaçăo pertinente ao tema:
Lei nş
9.899, de 21 de julho de 1995;
Lei nş
12.870, de 12 de janeiro de 2004;
b) Decreto nş 5.296, de 2 de
dezembro de 2004:
Art. 70. O
art. 4o do Decreto nş 3.298, de 20 de dezembro de 1999,
passa a vigorar com as seguintes alteraçőes:
“Art. 4o ...................................................................................
I - deficięncia
física - alteraçăo completa ou parcial de um ou mais segmentos do
corpo humano, acarretando o comprometimento da funçăo física, apresentando-se
sob a forma de paraplegia, paraparesia, monoplegia, monoparesia, tetraplegia,
tetraparesia, triplegia, triparesia, hemiplegia, hemiparesia, ostomia,
amputaçăo ou ausęncia de membro, paralisia cerebral, nanismo, membros com
deformidade congęnita ou adquirida, exceto as deformidades estéticas e as que
năo produzam dificuldades para o desempenho de funçőes;
II - deficięncia
auditiva - perda bilateral, parcial ou total, de quarenta e um
decibéis (dB) ou mais, aferida por audiograma nas frequęncias de 500HZ,
1.000HZ, 2.000Hz e 3.000Hz;
III - deficięncia
visual - cegueira, na qual a acuidade visual é igual ou menor que
0,05 no melhor olho, com a melhor correçăo óptica; a baixa visăo, que significa
acuidade visual entre 0,3 e 0,05 no melhor olho, com a melhor correçăo óptica;
os casos nos quais a somatória da medida do campo visual em ambos os olhos for
igual ou menor que 60o; ou a ocorręncia simultânea de quaisquer das
condiçőes anteriores;”
c) Lei nş 9.899, de 21 de julho de 1995:
Art. 1ş Nos concursos públicos para provimento de cargos e
empregos da Administraçăo Direta e Indireta do Estado de Santa Catarina, serăo
reservados 10% (dez por cento) das vagas pré-estabelecidas, aos portadores de
deficięncia.
Parágrafo único. A
deficięncia física, auditiva, visual ou mental somente constituirá causa
impeditiva para o ingresso no serviço público estadual, quando se tratar de
cargo ou funçăo cujas atribuiçőes essenciais forem consideradas incompatíveis
com o tipo ou grau de deficięncia de que é portador o candidato.
Art. 2ş Constarăo do edital de concurso, além das normas de
natureza comum, as seguintes:
I - especificaçăo
dos cargos disponíveis e respectivas vagas destinadas preferencialmente aos
portadores de deficięncia;
II - caracterizaçăo
das anomalias impeditivas ao exercício regular dos cargos.
Art. 3ş Fica criada a Comissăo de Assessoramento ŕ seleçăo
para portadores de deficięncia, vinculada ŕ Secretaria Estadual de
Administraçăo, com a seguinte competęncia:
I - definir a compatibilidade entre as atribuiçőes e tarefas inerentes aos cargos e funçőes a serem providos e o tipo ou grau de deficięncia de que săo portadores os candidatos, observados os seguintes critérios:
a) as informaçőes prestadas pelo candidato no ato de inscriçăo;
b) as condiçőes individuais
do candidato atestadas através de perícia médica oficial;
c) a natureza das
tarefas e atribuiçőes próprias do cargo e funçăo;
d) a introduçăo de
adaptaçőes no ambiente de trabalho e nas tarefas a serem desempenhadas, bem
como nos métodos, técnicas e instrumentos empregados, pelos portadores de
deficięncias, no desempenho das funçőes inerentes ao cargo ou funçăo;
II ‑ propor ŕ
Administraçăo Estadual a utilizaçăo de meios ou formas de seleçăo especialmente
adaptadas ŕs condiçőes resultantes da deficięncia de que é portador o
candidato;
III ‑ solicitar,
caso necessário, exames adicionais.
Art. 4ş A Comissăo de Assessoramento ŕ seleçăo para
portadores de deficięncia será constituída por 7 (sete) membros designados para
um período de 2 (dois) anos, admitida ŕ reconduçăo, com a seguinte composiçăo:
I ‑ 01 (um)
médico especializado em saúde ocupacional;
II ‑ 01 (um)
servidor da área de recursos humanos, especializado em recrutamento e seleçăo;
III ‑ 01 (um)
servidor especializado em educaçăo especial que exerça atividade junto ŕ rede
estadual de educaçăo;
IV ‑ 04
(quatro) representantes indicados por entidades portadores de deficięncia, em
regular funcionamento, contemplando cada área de deficięncia.
Art. 5ş No ato da inscriçăo, que será feita em formulários
próprios para cada tipo de deficięncia, o candidato deve declarar sua condiçăo
de portador de deficięncia, a fim de que os casos sejam analisados pela
Comissăo de Seleçăo.
Art. 6ş A forma de deficięncia, em razăo da qual forem
obtidos os benefícios desta Lei, năo enseja ao servidor direito a aposentadoria
por invalidez permanente.
Art. 7ş Compete ao órgăo público receptor de servidor
deficiente, nomeado em virtude de concurso público, promover o seu treinamento
e adaptaçăo ŕ funçăo e ao local de trabalho, contabilizando‑os ŕs suas
limitaçőes físicas.
Art. 8ş As conclusőes constantes de parecer emitido pela
Comissăo de Assessoramento ŕ seleçăo para portadores de deficięncias năo
substituem, nem suprem o estágio probatório regulamentado no capitulo IV, da
Lei nş 6.745,
de 28 de dezembro de 1985.
Art. 9ş As vagas năo preenchidas, reservadas aos deficientes,
reverterăo nas condiçőes normais, aos demais candidatos aprovados, conforme a
ordem de classificaçăo.
d) Lei nş 12.870, de 12 de janeiro de 2004: dispőe
sobre a Política Estadual para Promoçăo e Integraçăo do Portador de
Necessidades Especiais.
Art. 1ş A Política Estadual para a Promoçăo e
Integraçăo Social da Pessoa Portadora de Necessidades Especiais compreende o
conjunto de orientaçőes normativas que objetivam assegurar o pleno exercício
dos direitos individuais e sociais das pessoas portadoras de necessidades
especiais.
Art. 2ş Cabe aos órgăos e ŕs entidades do Poder
Público do Estado de Santa Catarina assegurar ŕ pessoa portadora de
necessidades especiais o pleno exercício de seus direitos básicos, inclusive
dos direitos ŕ educaçăo, ŕ saúde, ao trabalho, ao desporto, ao turismo, ao
lazer, ŕ previdęncia social, ŕ assistęncia social, ao transporte, ŕ edificaçăo
pública, ŕ habitaçăo, ŕ cultura, ao amparo ŕ infância e ŕ maternidade, e de
outros que decorrentes da Constituiçăo e das leis, propiciem seu bem-estar
pessoal, social e econômico.
Art. 3ş Para os efeitos desta Lei,
considera-se:
I - necessidade especial - toda perda ou anormalidade
de uma estrutura ou funçăo psicológica, fisiológica ou anatômica que gere
incapacidade para o desempenho de atividade, dentro do padrăo considerado
normal para o ser humano;
II - necessidade especial permanente - aquela
que ocorreu ou se estabilizou durante um período de tempo insuficiente para năo
permitir recuperaçăo ou ter probabilidade de que se altere, apesar de novos
tratamentos; e
III - incapacidade - uma reduçăo efetiva e
acentuada da capacidade de equipamentos, adaptaçőes, meios ou recursos
especiais para que a pessoa portadora de deficięncia possa receber ou
transmitir informaçőes necessárias ao seu bem-estar pessoal de funçăo ou
atividade a ser exercida.
Art. 4ş É considerada pessoa portadora de
necessidades especiais a que se enquadra nas seguintes categorias:
I - deficięncia física - alteraçăo completa ou parcial
de um ou mais segmentos do corpo humano, acarretando o comprometimento da
funçăo física, apresentando-se sob a forma de paraplegia, paraparesia,
monoplegia, monoparesia, tetraplegia, tetraparesia, triplegia, triparesia,
hemiplegia, hemiparesia, amputaçăo ou ausęncia de membro, paralisia cerebral,
membro com deformidade congęnita ou adquirida, exceto as deformidades estéticas
e as que năo produzam dificuldades para o desempenho de funçőes;
II - deficięncia auditiva - perda parcial ou
total das possibilidades auditivas sonoras, variando de graus e níveis na forma
seguinte:
a) de 25 a 40 decibéis - db - surdez leve;
b) de 41 a 55 - db - surdez moderada;
c) de 56 a 70 - db - surdez acentuada;
d) de 71 a 90 - db - surdez severa;
e) acima de 91 - db - surdez profunda; e
f) anacusia;
III - deficięncia visual - acuidade visual
igual ou menor que 20/200 no melhor olho, após a melhor correçăo, ou campo
visual inferior a 20° (tabela de Snellen), ou ocorręncia simultânea de ambas as
situaçőes;
IV - deficięncia mental - funcionamento intelectual
significativamente inferior ŕ média, com manifestaçăo antes dos dezoito anos e
limitaçőes associadas a duas ou mais áreas de habilidades adaptativas, tais
como:
a)
comunicaçăo;
b) cuidado pessoal;
c) habilidades sociais;
d) utilizaçăo da comunidade;
e) saúde e segurança;
f) habilidades acadęmicas;
g) lazer; e
h) trabalho; e
V - deficięncia múltipla - associaçăo de duas ou mais
deficięncias.
e) Súmula nş
377/2009 do Superior Tribunal de Justiça: a condiçăo de deficięncia da capacidade de visăo em apenas um dos olhos
já é reconhecida pela jurisprudęncia do STJ. Agora, a Terceira Seçăo foi além e
transformou o entendimento em súmula, um enunciado que indica a posiçăo do
Tribunal para as demais instâncias da Justiça brasileira. A partir de
reiteradas decisőes, ficou consignado que “o portador de visăo monocular tem
direito de concorrer, em concurso público, ŕs vagas reservadas aos
deficientes”. A Súmula nş 377 teve como relator o Ministro Arnaldo Esteves
Lima. As referęncias legais do novo enunciado foram a Constituiçăo Federal
(art. 37, inc. VIII), a Lei nş 8.112/90 (art. 5ş, § 2ş) e o Decreto nş 3.298/99 (arts. 3ş, 4ş, inc. III, e 37).
f) Decreto nş 2.874, de 15 de dezembro de 2009: regulamenta os arts. 35
a 41 da Lei nş 12.870,
de 12 de janeiro de 2004, que dispőe sobre a Política Estadual para Promoçăo e
Integraçăo Social da Pessoa Portadora de Necessidades Especiais no que tange a
reserva de vagas nos concursos públicos, e estabelece outras providęncias.
Art. 1ş
Fica assegurado ŕ pessoa com deficięncia física, auditiva, visual ou
intelectual o direito de se inscrever em concurso público, processos seletivos
ou quaisquer outros procedimentos de recrutamento de măo-de-obra, em igualdade
de condiçőes com os demais candidatos, para provimento de cargo ou emprego
público cujas atribuiçőes sejam compatíveis com a necessidade especial de que é
portador.
Parágrafo único.
Considera-se a ostomia e o nanismo como deficięncia física; assim como a visăo
monocular, deficięncia visual.
Art. 2ş As deficięncias somente
constituirăo causa impeditiva para o ingresso no serviço público estadual,
quando se tratar de cargo ou funçăo cujas atribuiçőes essenciais, aquelas com descriçăo
e análise no Plano de Cargos e Carreiras de cada categoria funcional, forem
consideradas incompatíveis com o tipo ou grau de deficięncia de que é portador
o candidato.
Parágrafo único. O
provimento de cargos integrantes das carreiras da Polícia Civil de Santa
Catarina exige aptidăo plena do candidato participante do respectivo concurso
público, a ser conferida por parecer da Equipe Multiprofissional.
Art. 3ş Caso a aplicaçăo do percentual,
de que trata o art. 35, § 1ş,
da Lei nş 12.870, de 12
de janeiro de 2004, resulte em número fracionado, igual ou superior a 0,5
(cinco décimos) este deverá ser elevado até o primeiro número inteiro
subsequente.
Art. 4ş Os editais de concursos
públicos deverăo conter:
I - o número de vagas
existentes, bem como o total correspondente ŕ reserva destinada ŕs pessoas com
deficięncia, por cargo;
II - as atribuiçőes e
tarefas essenciais dos cargos;
III - previsăo de adaptaçăo
das provas, do curso de formaçăo e do estágio probatório, conforme a
necessidade especial do candidato; e
IV - exigęncia de
apresentaçăo, pelo candidato com deficięncia, no ato da inscriçăo, de laudo
médico atestando a espécie e o grau ou nível, com expressa referęncia ao código
correspondente da Classificaçăo Internacional de Doença - CID e Classificaçăo
Internacional de Funcionalidade, Incapacidade e Saúde - CIF, bem como a
provável causa da necessidade especial e a caracterizaçăo das anomalias
impeditivas ao exercício regular dos cargos.
Art. 5ş É vedado ŕ autoridade
competente obstar a inscriçăo de candidato com deficięncia em concurso público
para ingresso em carreira da administraçăo pública estadual direta e indireta.
§ 1ş No ato da inscriçăo, o
candidato com deficięncia que necessite de tratamento diferenciado nos dias do
concurso deverá requerę-lo, no prazo determinado em edital, indicando as
condiçőes diferenciadas de que necessita para a realizaçăo das provas.
§ 2ş
O candidato com deficięncia que necessitar de tempo adicional para a realizaçăo
das provas deverá requerę-lo, com justificativa acompanhada de parecer emitido
por especialista da área de sua necessidade especial, no prazo estabelecido no
edital do concurso.
Art. 6ş A pessoa com
deficięncia participará de concurso em igualdade de condiçőes com os demais
candidatos no que concerne:
I - ao conteúdo das provas;
II - ŕ avaliaçăo e aos
critérios de aprovaçăo;
III - ao horário e local de
aplicaçăo das provas; e
IV - ŕ nota mínima exigida
para todos os demais candidatos.
Art. 7ş A publicaçăo
do resultado final do concurso será feita em 2 (duas) listas, contendo a
primeira a pontuaçăo de todos os candidatos, inclusive a dos com deficięncia, e
a segunda somente a pontuaçăo destes últimos, de acordo com a ordem
classificatória entre os seus congęneres.
§ 1ş A nomeaçăo dos
candidatos com deficięncia aprovados, far-se-á concomitantemente com a dos
demais candidatos aprovados, observadas a ordem de classificaçăo das listas de
que trata o caput deste artigo.
§ 2ş A chamada dos
candidatos com deficięncia aprovados, dar-se-á da seguinte maneira:
I - a escolha de vagas,
quando houver, será conforme a ordem geral de classificaçăo; e
II - para a nomeaçăo, serăo
chamados os candidatos proporcionalmente de acordo com o número de vagas
reservadas aos candidatos com deficięncia, tendo-se como base a classificaçăo
geral e a específica.
Art. 8ş As vagas năo
preenchidas, reservadas aos deficientes, reverterăo nas condiçőes normais, aos
demais candidatos aprovados, conforme ordem de classificaçăo.
Art. 9ş A Equipe
Multiprofissional de que trata o art. 41 da Lei nş 12.870, de 12 de
janeiro de 2004, atuará conjuntamente com a comissăo de concurso público do
órgăo, e será constituída por 6 (seis) membros designados para um período de 2
(dois) anos, admitida a reconduçăo, com a seguinte composiçăo:
I - 3 (tręs) profissionais
capacitados e atuantes na área das Pessoas com Deficięncia, sendo 1 (um) Médico
e pelo menos 1 (um) Fisioterapeuta ou Terapeuta Ocupacional, todos indicados
pelo Conselho Estadual dos Direitos das Pessoas Portadoras de Deficięncia - CONEDE;
II - 3 (tręs) profissionais
integrantes da carreira almejada pelo candidato.
§ 1ş A Equipe
Multiprofissional, com a indicaçăo de seu Coordenador, será designada por
intermédio de Portaria do Secretário de Estado da Administraçăo.
§ 2ş O trabalho da Equipe
Multiprofissional é considerado de caráter relevante, ficando seus membros
dispensados do ponto nos dias de reuniăo.
Art. 10. A Equipe
Multiprofissional emitirá parecer observando:
I - as informaçőes prestadas
pelo candidato no ato da inscriçăo;
II - a natureza das
atribuiçőes e tarefas essenciais do cargo ou da funçăo a desempenhar;
III - a viabilidade das
condiçőes de acessibilidade e as adequaçőes do ambiente de trabalho na execuçăo
das tarefas;
IV - a possibilidade de uso,
pelo candidato, de equipamentos ou meios que habitualmente utilize;
V - a Código Internacional
de Doença - CID Classificaçăo Internacional de Funcionalidade, Incapacidade e
Saúde - CIF reconhecidos nacional e internacionalmente; e
VI - avaliaçăo presencial.
Art. 11. Como subsídio para
a Equipe Multiprofissional o candidato deverá apresentar, os seguintes
documentos:
I - atestado médico;
II - exames que comprovem a
deficięncia:
a) auditiva: exame de
audiometria;
b) visual: exame de
acuidade;
c) física: exame de
radiografias ou equivalente; e
d) intelectual: exame
psicológico.
Parágrafo único. Os
laudos emitidos pela Equipe Multiprofissional serăo encaminhados aos candidatos
pelo Órgăo de governo que estiver realizando o concurso, no prazo de até 10
(dez) dias úteis.
Art. 12. A Equipe
Multiprofissional avaliará a compatibilidade entre as atribuiçőes dos cargos e
se o candidato apresenta as exigęncias como pessoa com deficięncia para
cumprimento da lei, bem como as limitaçőes do candidato durante o estágio
probatório.
Art. 13. Compete ao órgăo
público receptor de servidor com deficięncia, nomeado em virtude de concurso
público, promover o seu treinamento e sua adaptaçăo ŕ funçăo e ao local de
trabalho, compatibilizando-o as suas limitaçőes físicas.
Art. 14. Ficam revogados o
Decreto nş 1.075, de 13 de fevereiro de 2008, e a Instruçăo Normativa nş
11/04/SEA/DIRH, de 11 de novembro de 2004.
ANEXO II
TABELA DE SNELLEN
Equivalęncia das escalas usadas na avaliaçăo da acuidade visual para
longe
|
VISĂO CENTRAL |
CONJUGADA COM VISĂO PERIFÉRICA |
|
|
SNELLEN |
DECIMAL |
EFICIENCIA VISUAL EM% |
|
20/20 |
1 |
100,00% |
|
20/25 |
0,8 |
95,00% |
|
20/30 |
0,66 |
91,40% |
|
20/40 |
0,5 |
83,60% |
|
20/50 |
0,4 |
76,50% |
|
20/60 |
0,3 |
69,90% |
|
20/70 |
0,28 |
63,80% |
|
20/80 |
0,25 |
58,50% |
|
20/100 |
0,2 |
48,90% |
|
20/200 |
0,1 |
20,00% |
|
20/400 |
0,05 |
10,00% |
Graus de perda parcial da visăo equivalente ŕ
cegueira:
Grau I: quando a acuidade visual máxima com a
melhor correçăo possível for igual a 20/70 na escala de Snellen e a
mínima igual ou superior a 20/700 Snellen; bem como, em caso de perda
total da visăo de um dos olhos, quando a acuidade no outro olho, com a melhor
correçăo óptica possível, for inferior a 20/50 na escala de Snellen
(deficięncia visual).
Grau II: quando a acuidade visual máxima, em
ambos os olhos e com a melhor correçăo possível, for inferior a 20/200 Snellen
e a mínima for igual ou superior a 20/400 Snellen (cegueira legal).
Grau III: quando a acuidade visual máxima, em
ambos os olhos e com a melhor correçăo possível, for inferior a 20/400 Snellen
e a mínima igual ou superior a 20/1200 Snellen (leitura em Braile).
Grau IV: quando a acuidade visual máxima, em
ambos os olhos e com a melhor correçăo óptica possível, for inferior a 20/20000
Snellen ou apresentar, como índice Máximo, a capacidade de contar dedos
a distancia de um metro e mínima limitar-se ŕ percepçăo luminosa.
Serăo enquadrados nos graus I, II e III os
candidatos que tiverem reduçăo de campo visual no melhor olho, entre 20° e 10°,
entre 10° e 5° e menor que 5° respectivamente.
ANEXO III
DOS CRITÉRIOS
DE AVALIAÇÂO DO CANDIDATO OU SERVIDOR QUE APRESENTA A SÍNDROME DE
IMUNODEFICIĘNCIA ADQUIRIDA - AIDS.
Conceituaçăo: a
SIDA/AIDS é uma síndrome de imunodeficięncia secundária, causada pelo vírus da
Imunodeficięncia Humana - HIV, que pode acometer qualquer indivíduo que apresente
comportamento considerado de risco, resultando em infecçőes oportunistas,
doenças malignas e lesőes neurológicas.
Classificaçăo
e manifestaçőes clínicas: a infecçăo pelo HIV pode ser classificada de acordo
com as manifestaçőes clínicas e a contagem de linfócitos CD4.
Quanto
ŕs manifestaçőes clínicas os pacientes pertencem a s seguintes categorias:
a) categoria “A”
1. infecçăo assintomática: indivíduos com sorologia positiva para o
HIV, sem apresentar sintomas;
2. linfadenopatia generalizada persistente: linfadenomegalia,
envolvendo duas ou mais regiőes extra-inguinais, com duraçăo de pelo menos 3
(tręs) meses, associada ŕ sorologia positiva para o HIV;
3. infecçăo aguda: síndrome de mononucleose, caracterizada por febre,
linfadenomegalia e esplenomegalia. A sorologia para o HIV é negativa,
tornando-se positiva geralmente 2 (duas) a 3 (tręs) semanas após o início do
quadro clínico;
b) categoria “B”: indivíduos com sorologia
positiva para o HIV, sintomáticos, com as seguintes condiçőes clínicas:
1. angiomatose baciliar;
2. candidíase vulvovaginal persistente de
mais de um męs, que năo responde ao tratamento específico;
3. candidíase orofaringeana;
4. sintomas constitucionais (febre maior que
38.5ş C ou diarréia com mais de 1 (um) męs de duraçăo);
c) categoria “C”: pacientes soropositivos e
sintomáticos, que apresentem infecçőes oportunistas ou neoplasias:
1. candidíase esofágica, traqueal ou
brônquica;
2. criptococose extrapulmonar;
3. câncer cervical uterino;
4. rinite, esplenite ou hepatite por citomegalovírus;
5. herpes simples mucocutâneo com mais de 1
(um) męs de evoluçăo;
6. histoplasmose disseminada;
7. isosporíase crônica;
8. micobacteriose atípica;
9. tuberculose pulmonar ou extrapulmonar;
10. pneumonia por P. Carinii;
11. pneumonia recorrente com mais de 2(dois)
episódios em 1 (um) ano;
12. bacteremia opor salmonela;
13. toxoplasmose cerebral;
14. leucoencefalopatia multifocal
progressiva;
15. criptosporidiose intestinal crônica;
16. sarcoma de Kaposi;
17. linfomas: de Burkit, imunoblástico
ou primário de cérebro;
18. encefalopatia pelo HIV;
19. síndrome consumptiva pelo HIV.
Quanto
ŕ contagem de linfócitos CD4, os pacientes pertencem aos seguintes grupos:
a) Grupo I: indivíduos com número absoluto de
linfócitos T auxiliares (CD4) igual ou acima de 500/mm3;
b) Grupo II: indivíduos com número absoluto
de linfócitos T auxiliares (CD4) entre 200 e 499/mm3;
c) Grupo III: indivíduos com número absoluto
de linfócitos T auxiliares (CD4) menor que 200/mm3.
QUADRO DE CLASSIFICAÇĂO
CLÍNICA E LABORATORIAL
|
GRUPO |
CD4 |
CATEGORIA CLÍNICA |
||
|
A |
B |
C |
||
|
I |
≥500/mm3 |
A1 |
B1 |
C1 |
|
II |
200–499/mm3 |
A2 |
B2 |
C2 |
|
III |
<200/mm3 |
A3 |
B3 |
C3 |
Normas de Procedimento
Periciais
Serăo
considerados incapazes definitivamente para o serviço ativo os inspecionados
classificados nas categorias A3, B3, C.
Serăo
considerados incapazes temporariamente para o serviço ativo os inspecionados
classificados nas categorias A2, A2, B1 e B2.
ANEXO
IV
INSTRUÇĂO
NORMATIVA Nş 010/2004/DIRH/DAPS/SEA
Dispőe sobre os procedimentos para o afastamento de agente
político ou servidor por auxílio-doença e salário-maternidade, filiado
compulsoriamente ao Regime Geral de Previdęncia Social.
O
SECRETÁRIO DE ESTADO DA ADMINISTRAÇĂO, no uso de suas atribuiçőes e tendo em vista
o disposto no artigo 46 da Lei Complementar nş 243, de 30 de janeiro de 2003, e
Considerando as alteraçőes do ordenamento jurídico
introduzidas pela Emenda Constitucional nş 20, de 15 de dezembro de 1998
e Lei Federal nş 10.710, de 5 de agosto de 2003;
Considerando que os agentes
políticos e os servidores ocupantes exclusivamente de cargo de provimento em
comissăo ou admitidos em emprego de natureza temporário, estăo filiados
compulsoriamente ao Regime Geral de Previdęncia Social;
Considerando que a antinomia
de normas jurídicas săo solucionadas pelos critérios hierárquico e cronológico;
RESOLVE: Orientar
os Setoriais e Seccionais do Sistema de Recursos Humanos, sobre os
procedimentos administrativos e informatizados que envolvem o afastamento de
agente político ou servidor público vinculado ao Regime Geral de Previdęncia
Social (RGPS).
1- DO AUXÍLIO-DOENÇA
1.1 O agente público ou, na
impossibilidade, pessoa por ele designada, dirigir-se-á ao respectivo Setorial
ou Seccional de Recursos Humanos com atestado expedido por médico assistente,
prescrevendo a necessidade de afastamento por motivo de saúde, no prazo máximo
de 48 (quarenta e oito) horas da data de expediçăo do atestado.
1.1.1 O atestado expedido pelo médico assistente será aceito, desde que
contenha, no mínimo, as seguintes informaçőes:
I - motivo do afastamento, com o Código Internacional de Doença (CID);
II - quantidade de dias prescritos;
III - data de início do afastamento;
IV - data,
nome, assinatura e número da inscriçăo do médico assistente no Conselho
Regional de Medicina (CRM).
1.2 Quando a quantidade de dias de afastamento atestada pelo médico
assistente, for inferior ou igual a 3 (tręs) dias, o Setorial ou Seccional de
Recursos Humanos incluirá no Sistema Informatizado de Recursos Humanos (SIRH),
o afastamento de código 1722, no módulo 17 (Afastamentos) do FRH, preenchendo
os demais campos conforme orientaçőes contidas do manual Auxílio-Doença -
Segurados pelo RGPS (M-RGPS1), arquivando permanentemente o atestado
médico.
1.3 No caso de servidor admitido em caráter temporário e o término do
afastamento for superior ao termo final do contrato, haverá prorrogaçăo da data
de término do contrato até o limite do afastamento.
1.4 Nos afastamentos em que a avaliaçăo pericial concluir por período
inferior a 16 (dezesseis) dias, adotar-se-ăo os seguintes procedimentos:
I - o Setorial ou Seccional de Recursos Humanos deve:
a) efetuar o agendamento no órgăo pericial da Geręncia de Saúde do
Servidor mais próximo do local de trabalho, dentro do prazo de 48 (quarenta e
oito) horas da data de expediçăo do atestado;
b) prestar todas as informaçőes sobre os procedimentos que envolvem o
afastamento do agente público e encaminhá-lo ao órgăo pericial da Geręncia de
Saúde do Servidor para avaliaçăo médico-pericial na data agendada;
II - ŕ Geręncia de Saúde do Servidor compete:
a) proceder ŕ avaliaçăo médico pericial do agente público;
b) efetuar a inclusăo do afastamento de código 1722 no módulo 14 (Saúde
do Servidor) do FRH, na forma descrita no item 1.2 desta Instruçăo Normativa;
c) comunicar o resultado da avaliaçăo ao agente público e ao Setorial
ou Seccional de Recursos Humanos.
1.5 Quando a avaliaçăo pericial concluir por período superior a 15
(quinze) dias, proceder-se-á da seguinte forma:
I - o Setorial ou Seccional de Recursos Humanos executará as rotinas
descritas no inciso I do item anterior;
II - Após avaliaçăo pericial, a Geręncia de Saúde do Servidor deve:
a) efetuar a inclusăo do afastamento de código 1722 na forma descrita
na letra “a” do item 1.2 desta Instruçăo Normativa, sendo que a data-fim do
mesmo coincidirá com o 15ş (décimo quinto) dia;
b) incluir o afastamento de código 1747 no módulo 14 (Saúde do
Servidor) do FRH, sendo que a data-início coincidirá com o 16ş (décimo sexto)
dia e a data-fim igual a zeros, preenchendo os demais campos conforme
orientaçőes contidas do manual Auxílio-Doença - Segurados pelo RGPS (M-RGPS1);
c) comunicar o resultado da avaliaçăo ao agente público.
III - O agente público retornará ao Setorial ou Seccional de Recursos
Humanos, que:
a) emitirá os documentos relacionados no manual Auxílio-Doença -
Segurados pelo RGPS (M-RGPS1);
b) prestará todas as informaçőes sobre os procedimentos que envolvem o
afastamento do agente público, encaminhando-o ŕ Agęncia de Previdęncia Social
do Instituto Nacional do Seguro Social (INSS).
1.6 Caberá ao agente público apresentar ao Setorial ou Seccional de
Recursos Humanos, o laudo pericial concessório do auxílio-doença, expedido pela
Agęncia de Previdęncia Social, momento em que será registrada no SIRH a data
fim do afastamento de código 1747, a qual corresponde a data contida no
documento aqui mencionado.
1.7 Na ocorręncia de indeferimento do auxílio-doença, o agente público
apresentará ao Setorial ou Seccional de Recursos Humanos o despacho
denegatório, expedido pela Agęncia de Previdęncia Social, adotando-se os
seguintes procedimentos:
I - o Setorial ou Seccional de Recursos Humanos deve:
a) efetuar o agendamento no órgăo pericial da Geręncia de Saúde do
Servidor mais próximo do local de trabalho, dentro do prazo de 48 (quarenta e
oito) horas da data de recebimento do documento do INSS;
b) prestar todas as informaçőes sobre os procedimentos que envolvem o
afastamento do agente público e encaminhá-lo ao órgăo pericial da Geręncia de
Saúde do Servidor para avaliaçăo médico-pericial na data agendada;
II - Após avaliaçăo pericial, a Geręncia de Saúde do Servidor deve:
a) alterar a data-fim do afastamento de código 1747 no módulo 14 (Saúde
do Servidor) do FRH, a qual corresponderá ŕ data em que o agente público estará
apto ao retorno do trabalho, contida da avaliaçăo pericial;
b) quando se tratar de servidor admitido em caráter temporário a data
de término do afastamento será limitada ao termo final do contrato.
c) comunicar o resultado da avaliaçăo ao agente público e ao Setorial
ou Seccional de Recursos Humanos.
1.8 No prazo de 60 (sessenta) dias, a contar do último dia de
afastamento, ocorrendo apresentaçăo de novo atestado médico prescrevendo
ausęncia ao serviço pela mesma patologia incapacitante, haverá prorrogaçăo do
prazo, adotando-se os seguintes procedimentos:
I - os dias da nova avaliaçăo pericial serăo adicionados aos do
afastamento anterior;
II - se a soma ultrapassar a 15 (quinze) dias adotar-se-ăo os
procedimentos estabelecidos no item 1.5. Caso contrário, os previstos no item
1.4, ambos desta Instruçăo Normativa.
III - compete aos peritos dos órgăos da Geręncia de Saúde do Servidor
observar as informaçőes armazenadas no prontuário médico do agente público,
identificando o enquadramento nas disposiçőes deste item.
2 - DO SALÁRIO-MATERNIDADE
2.1 Ŕ agente pública gestante ou adotante é devido salário-maternidade
nas seguintes situaçőes:
I - durante a gestaçăo, a partir do 28ş (vigésimo oitavo) dia antes da
data prevista para o parto;
II - a partir da data de ocorręncia do nascimento;
III - a partir da 23Ş (vigésima terceira) semana (6° męs) de gestaçăo,
em razăo de parto antecipado ou de natimorto;
IV - em razăo de aborto năo criminoso;
V - por ter adotado ou possuir medida liminar em autos de adoçăo ou
termo de guarda judicial de criança com idade inferior a 8 (oito) anos.
2.2 Nas hipóteses dos incisos I, III e IV do item anterior,
adotar-se-ăo os seguintes procedimentos:
I - a agente pública ou, na impossibilidade, pessoa por ela designada,
dirigir-se-á ao respectivo Setorial ou Seccional de Recursos Humanos;
II - o Setorial ou Seccional de Recursos Humanos efetuará o agendamento
no órgăo pericial da Geręncia de Saúde do Servidor mais próximo do local de
trabalho, comunicando ŕ servidora ou ao seu representante o dia da avaliaçăo
médico-pericial;
III - ŕ Geręncia de Saúde do Servidor compete:
a) proceder ŕ avaliaçăo médico pericial da agente pública, mediante
apresentaçăo de atestado expedido por médico assistente e, se necessário, de
exames complementares;
b) efetuar a inclusăo no Sistema Informatizado de Recursos Humanos
(SIRH) do afastamento de código 1703, no módulo 14 (Saúde do Servidor) do FRH,
preenchendo os demais campos conforme orientaçőes contidas do manual
Salário-Maternidade - Segurados pelo RGPS (M-RGPS2);
c) comunicar o resultado da avaliaçăo a agente pública e ao Setorial ou
Seccional de Recursos Humanos.
2.2.1 Os afastamentos previstos nos incisos I e III do item 2.1 desta
Instruçăo Normativa, correspondem a 120 (cento e vinte) dias, e o previsto no
inciso IV do mesmo item, a 2 (duas) semanas.
2.3 Na hipótese do inciso II do item 2.1 desta Instruçăo Normativa,
será observado o seguinte:
I - a agente pública ou, na impossibilidade, pessoa por ela designada,
dirigir-se-á ao respectivo Setorial ou Seccional de Recursos Humanos, munida da
certidăo de nascimento;
II - o Setorial ou Seccional de Recursos Humanos efetuará a inclusăo do
afastamento de código 1703, no módulo 17 (afastamentos) do FRH do Sistema
Informatizado de Recursos Humanos (SIRH), preenchendo os demais campos conforme
orientaçőes contidas do manual Salário-Maternidade - Segurados pelo RGPS
(M-RGPS2).
2.3.1 O afastamento previsto no inciso do item 2.1 desta Instruçăo
Normativa corresponde a 120 (cento e vinte) dias.
2.4 Na hipótese do inciso V do item 2.1 desta Instruçăo Normativa,
proceder-se-á da seguinte maneira:
I - a agente pública ou, na impossibilidade, pessoa por ela designada,
dirigir-se-á ao respectivo Setorial ou Seccional de Recursos Humanos, munida da
certidăo de nascimento do adotado ou termo de guarda ou de adoçăo expedidos por
órgăo jurisdicional;
II - O Setorial ou Seccional de Recursos Humanos deve:
a) emitir os documentos contidos do manual Salário-Maternidade -
Segurados pelo RGPS (M-RGPS2);
b) prestar todas as informaçőes sobre os procedimentos que envolvem o
afastamento da agente pública e encaminhá-la ŕ Agęncia de Previdęncia Social;
c) incluir o afastamento de código 1852, no módulo 17 do FRH,
preenchendo os demais campos conforme orientaçőes contidas do manual Salário-Maternidade
- Segurados pelo RGPS (M-RGPS2).
III - Caberá ŕ agente pública apresentar ao Setorial
ou Seccional de Recursos Humanos a carta concessória de salário-maternidade
expedida pela Agęncia de Previdęncia Social, momento em que será registrada no
SIRH a data fim do afastamento de código 1852, a qual corresponderá ao último
dia informado no documento aqui mencionado.
2.5 No caso de servidora admitida em caráter temporário e o término do
afastamento for superior ao termo final do contrato, haverá prorrogaçăo da data
de término do contrato até o limite do afastamento.
3 - DAS DISPOSIÇŐES FINAIS
3.1 A Geręncia de Saúde do Servidor deverá estabelecer rotinas para que
a comunicaçăo do resultado pericial aos Setoriais e Seccionais de Recursos
Humanos seja efetuada por meio eletrônico, ficando convencionado que as
informaçőes armazenadas no SIRH servem como prova para justificar o afastamento
do agente público.
3.2 Fica vedada a concessăo
de licenças remuneradas, previstas nos Estatutos dos Servidores Públicos (Leis
nşs 6.745/85, 6.843/86 e 6.844/86) e norma local específica, aos agentes
públicos vinculados ao RGPS, cujo afastamento năo esteja disciplinado nesta
Instruçăo Normativa.
3.3 A concessăo da licença
de gestaçăo ŕ servidora pública, titular de cargo de provimento efetivo,
requerida após o nascimento do filho, será efetuada diretamente no Setorial ou
Seccional de Recursos Humanos, mediante apresentaçăo da certidăo de
nascimento.
3.4 É estabelecido o prazo
de 60 (sessenta) dias para as Diretorias de Recursos Humanos e de Apoio a
Pensőes Especiais e Saúde do Servidor apresentarem proposta de normatizaçăo de
fluxo e procedimento relacionados com os demais benefícios previstos no
RGPS.
3.5 Eventuais dúvidas e demais orientaçőes serăo prestadas pelas
Geręncias de Orientaçăo e Controle e de Saúde do Servidor.
3.6 Esta Instruçăo Normativa
entrará em vigor na data de sua publicaçăo.
3.7 Revogam-se as
disposiçőes em contrário.
Florianópolis, 13 de outubro
de 2004.
EDUARDO
POKRYWIECKI
ANEXO
V
CONSENSO
NACIONAL SOBRE VOZ PROFISSIONAL
3ş
Consenso Nacional Sobre Voz Profissional
Voz e Trabalho: uma questăo de saúde e
direito do trabalhador
Rio de Janeiro, RJ, 13 e 14 de agosto de 2004 - Centro de Convençőes do
Hotel Glória.
Entidades promotoras
· Sociedade Brasileira de
Otorrinolaringologia - SBORL
· Academia Brasileira de
Laringologia e Voz - ABLV
· Associaçăo Nacional de
Medicina do Trabalho - ANAMT
· Câmaras Técnicas de
Otorrinolaringologia, Medicina do Trabalho e Perícias Médicas do CREMERJ.
· Sociedade Médica do Estado
do Rio de Janeiro -SOMERJ
· Sociedade de
Otorrinolaringologia do Estado do RJ - SORL-RJ
· Associaçăo Brasileira de
Medicina do Trabalho -
ABMT
· Instituto Brasileiro dos Médicos Peritos
Judiciais - IBRAMEP
Profissionais participantes
- médicos otorrinolaringologistas, médicos
foniatras, médicos peritos e médicos do trabalho.
Conclusőes e Recomendaçőes -
Carta do Rio
As Entidades
supracitadas, por seus representantes oficiais no 3ş Consenso Nacional sobre
Voz Profissional, realizado nos dias 13 e 14 de agosto de 2004 na cidade do Rio
de Janeiro, sob o lema Voz e Trabalho: uma questăo de saúde e direito do
trabalhador, considerando,
1.
Que as enfermidades relacionadas ao aparelho
fonador, decorrentes ou prejudiciais ao trabalho tęm importante impacto social,
econômico, profissional e pessoal, representando prejuízo estimado superior a
duzentos milhőes de reais ao ano*, em nosso País;
2.
Que o emprego de pequena parte dessa quantia em
medidas educativas, preventivas e curativas reduziria esse custo de forma
significativa;
3.
A necessidade de intervençăo multidisciplinar e
multiprofissional na preservaçăo da saúde vocal da populaçăo, principalmente
nos grupos onde o uso da voz tem direta relaçăo com seu desempenho e/ou aptidăo
ao trabalho;
4.
A necessidade de normatizaçăo das condutas médicas
técnico-científicas no diagnóstico e na terapęutica das disfonias;
5.
A importância de estimular a formaçăo técnica e
definir as respectivas competęncias dos profissionais diretamente atuantes na
prevençăo, diagnóstico, tratamento, capacitaçăo e aperfeiçoamento dos
trabalhadores que usam e dependem da voz;
6.
A necessidade dos profissionais legalmente aptos e
qualificados assumirem seu papel nas questőes trabalhistas e de justiça,
na condiçăo de peritos e assistentes-técnicos;
7.
A necessidade de ampliar a equipe multiprofissional
que avalia e atende o indivíduo que depende da voz para sua atividade
ocupacional, bem como verificar seu ambiente e condiçőes de trabalho, de modo a
e competęncia profissional, para que se possa proceder a análises
correspondentes, ambientais, arquitetônicas e de todos os demais fatores de
risco que forem observados, obtendo-se as devidas confirmaçőes e/ou aferiçőes
junto ŕs normas técnicas de cada área e respectivas sugestőes de condutas a
serem adotadas;
8.
A necessidade de sensibilizar governantes de todos
os níveis, legisladores, administradores públicos e privados, empresários e os
próprios trabalhadores, quanto ŕs consequęncias do năo investimento em
condiçőes adequadas de trabalho para os profissionais que utilizam a voz
profissional, e no que tange, também, ŕ importância de exames preventivos,
educaçăo, capacitaçăo e aperfeiçoamento vocal e tratamento precoce de eventuais
problemas,
*Valor (sub) estimado a partir de levantamento que assinala
afastamentos, licenças e readaptaçőes por disfonia na ordem de 2% dos
professores ativos. Considerando-se os dados do MEC, de que existem perto de
dois milhőes de postos públicos de atuaçăo (funçőes docentes) em Ensino
Fundamental, Médio e Profissionalizante no País, no ano 2000, e supondo-se um
salário médio mensal de R$ 300,00 (anual de R$ 3.600,00), e que estes
professores devem ser substituídos (ou năo haveria aula), multiplicando-se por
40.000 (os 2% dos cargos ativos) chega-se a um valor em torno de R$
150.000.000,00 (cento e cinquenta milhőes de reais) de perdas anuais no
Brasil por laringopatias ocupacionais, apenas de professores. Se forem
incluídos outros profissionais da voz, de setor público e privado, certamente
os prejuízos ultrapassam R$ 200.000.000,00 (duzentos milhőes de reais) por ano.
DECIDEM, CONCLUEM E RECOMENDAM:
1. Estabelecer definiçăo de
Voz Profissional como sendo a forma de comunicaçăo oral utilizada por
indivíduos que dela dependem para sua atividade ocupacional;
2. Estabelecer definiçăo de disfonia como
sendo toda e qualquer dificuldade ou alteraçăo na emissăo natural da voz,
caracterizando um distúrbio que limita a comunicaçăo oral e pode repercutir de
forma significativa no uso profissional da voz.
3. Estabelecer definiçăo de
Deficiente Vocal como sendo a pessoa que apresenta incapacidade de desenvolver
a funçăo fonatória na comunicaçăo verbal, em caráter permanente e irreversível.
4. Estabelecer definiçăo de
Laringopatia como representando o quadro de sinais e sintomas (ou síndrome)
resultado do conjunto de quaisquer alteraçőes, disfunçőes e/ou enfermidades
laríngeas, do aparelho fonador ou de quaisquer outros sistemas orgânicos que
possam repercutir na voz e na fala ou sejam causadas pelo mau uso ou abuso da
voz;
5. Estabelecer definiçăo de
Laringopatia Relacionada ao Trabalho como sendo o conjunto de sinais, sintomas,
disfunçőes e enfermidades do aparelho fonador, que possam ter origem no uso
inadequado da voz ou outra sobrecarga ao aparelho fonador, em decorręncia da
atividade laborativa e/ou ambiente de trabalho, ou refletir em sua funçăo e nas
condiçőes de uso da voz no trabalho, em termos de qualidade, estabilidade e
resistęncia;
6. Estabelecer
definiçăo de portador de Laringopatia Relacionada ao Trabalho como sendo um
trabalhador que, tendo seu diagnóstico médico-ocupacional firmado, necessita
ter acesso ŕ assistęncia médica e cuidados especiais, recebendo tratamento
específico visando o retorno ao pleno uso profissional da voz;
7. Năo utilizar a
expressăo “disfonia ocupacional” e propor sua exclusăo como “doença
ocupacional” ou “decorrente do trabalho”, por representar apenas um dos muitos
sintomas que podem compor uma síndrome de Laringopatia Relacionada ao Trabalho,
devendo como tal ser considerada pelo médico em sua elaboraçăo diagnóstica e
definiçăo da conduta terapęutica, médico-ocupacional ou médico-pericial;
8. Assinalar que
multicausalidade e concausalidade podem ocorrer nas laringopatias em geral,
reforçando que o ambiente de trabalho e o nexo causal devem ser investigados e
que a relaçăo entre doença clínica e doença relacionada ao trabalho depende de
avaliaçăo médica multidisciplinar e multiprofissional;
9. Propor mudanças
conceituais nas relaçőes de trabalho com os indivíduos que utilizam a voz
profissional, no sentido de serem submetidos a exames médicos ocupacionais
específicos, (admissional, periódico, de retorno ao trabalho, de mudança de
funçăo e demissional) que atendam ŕs necessidades de suas atividades, na
adaptaçăo dos postos de trabalho e atividades de trabalho para evitar
sobrecarga do aparelho fonador e nas açőes educativas e de prevençăo;
10. Considerar que a
legislaçăo vigente sobre aptidăo e inaptidăo vocal para o trabalho é ainda
insuficiente e imprecisa, em especial quanto ao setor público, confundindo
conceitos tais como voz, fala, aparelho fonador e palavra, devendo ser adequada
ao nível de conhecimento sobre o tema;
11. Reforçar que uma pessoa
pode apresentar “voz adaptada” ao uso habitual, independentemente de
qualidades, conceitos ou julgamentos anatômicos ou estéticos, e pode estar apta
ao uso profissional da voz, podendo, conforme o caso, estar indicada a análise
de riscos, correçăo do ambiente e condiçőes de trabalho;
12. Alertar que o acesso ao
atendimento médico, para a imprescindível investigaçăo e conclusăo diagnóstica,
e, conforme o caso, ŕs demais avaliaçőes auxiliares e complementares, deve ser
garantido a todos os indivíduos que usam a voz profissionalmente;
13. Recomendar que seja
considerada a periodicidade da realizaçăo dos exames médico-ocupacionais para
os trabalhadores que utilizam a voz profissional, explicitados em anexo, em
especial para aqueles que atuam em condiçőes mais adversas;
14. Apontar a incoeręncia do
rigor da atual exigęncia de “normalidade laríngea” em exames admissionais e o
contraste com a conceituaçăo de aptidăo e exigęncias nos demais exames médicos
ocupacionais ao longo da atividade laborativa;
15. Recomendar que, a
critério médico, trabalhadores portadores de laringopatias e/ou alteraçőes
vocais leves năo sejam considerados, a priori, inaptos ao desempenho de cargos
que demandem uso da voz, merecendo ser avaliados em ambiente de trabalho e/ou
fora dele quanto a seu desempenho vocal e profissional;
16. Propor a ampliaçăo dos
serviços e programas de educaçăo, tratamento, capacitaçăo e aperfeiçoamento
vocal, facilitando o acesso e estimulando a adesăo dos indivíduos que utilizam
voz profissional a estas iniciativas;
17. Intensificar a busca, o
aperfeiçoamento e a aplicaçăo de recursos em pesquisa que favoreçam a melhor
compreensăo das laringopatias relacionadas ao trabalho;
18. Enviar a presente Carta
e os Anexos pertinentes, ŕs entidades públicas e ŕs representativas de
empregadores e de trabalhadores que utilizam voz profissional, para que estejam
informados e participem ativamente do levantamento e da soluçăo dos problemas
decorrentes da incapacidade ou afastamento por laringopatias relacionadas ao
trabalho;
19. Solicitar ao Ministério
da Saúde a abertura da Lista das Doenças Relacionadas ao Trabalho para, com o
apoio das Entidades promotoras do Consenso, incluir item específico referente
as Laringopatias Relacionadas ao Trabalho;
20. Estreitar contatos e
colaboraçăo com os diversos órgăos do Poder Executivo, em especial do
Ministério da Saúde, do Trabalho e Emprego e da Previdęncia e Assistęncia
Social, responsáveis pela saúde do trabalhador, no sentido de que as
deliberaçőes deste fórum sejam consideradas na elaboraçăo e reformulaçăo de
políticas, portarias e normas que favoreçam uma efetiva reduçăo da incidęncia
das laringopatias relacionadas ao trabalho;
21. Propor em anexo, na
forma de Legislaçăo Federal, a criaçăo do Programa Nacional de Saúde Vocal, de
caráter preventivo, curativo e reabilitador;
22. Considerar como
sugestőes de condutas médico-administrativas, diretrizes e recomendaçőes gerais
o conteúdo dos diversos relatórios anexos, considerados permanentemente
sujeitos a serem reformulados ou atualizados pelo conjunto das entidades
promotoras.
Rio de Janeiro, em 14 de
agosto de 2004.
Assinam os representantes
de:
Entidades promotoras
Sociedade Brasileira de
Otorrinolaringologia - SBORL
Comitęs de ORL Ocupacional e
de Laringe e Voz Profissional
Academia Brasileira de
Laringologia e Voz - ABLV
Associaçăo Nacional de
Medicina do Trabalho - ANAMT
Conselho Regional de
Medicina do Estado do Rio de Janeiro - CREMERJ
Câmaras Técnicas de
Otorrinolaringologia, Medicina do Trabalho e Perícias Médicas.
Sociedade Médica do Estado
do Rio de Janeiro - SOMERJ
Sociedade de
Otorrinolaringologia do Estado do Rio de Janeiro - SORL-RJ
Associaçăo Brasileira de
Medicina do Trabalho - ABMT
Instituto Brasileiro dos
Médicos Peritos Judiciais - IBRAMEP
ANEXO VI
DA REMOÇĂO DURANTE ESTÁGIO
PROBATÓRIO


ANEXO VII
APOSENTADORIA POR INVALIDEZ - ESTÁGIO PROBATÓRIO



ANEXO
VIII
DO EXAME ORTOPÉDICO
ORIENTAÇŐES PRÁTICAS


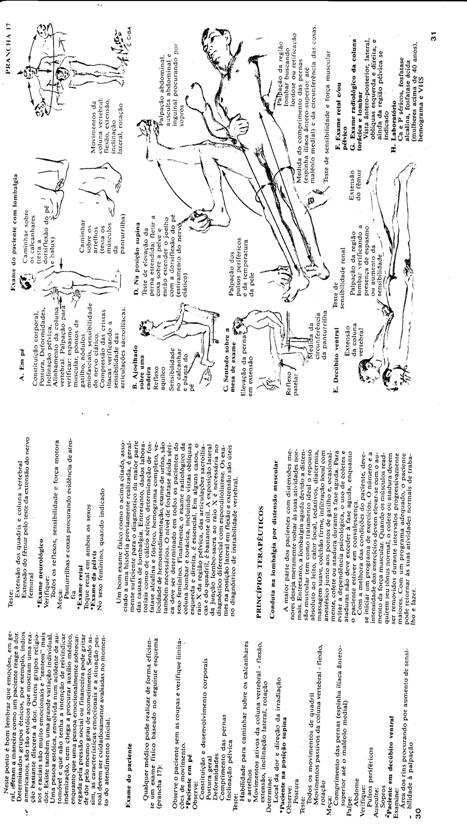

ANEXO IX
RESSARCIMENTO DE DESPESAS DECORRENTES DE ACIDENTE EM SERVIÇO
INSTRUÇĂO NORMATIVA Nş 008/00/SEA/DIRH: Dispőe sobre
os procedimentos relativos ao pagamento e ressarcimento de despesas aos
servidores públicos estaduais em decorręncia de acidentes em serviço e doença
profissional.
1 - O pagamento ou ressarcimento de despesas
decorrentes de acidente em serviço e doença profissional, previstos nos artigos
9ş, 10ş e 11ş, do Decreto nş 1.456, de 23 de dezembro de 1996, será efetuado de
acordo com as normas a seguir descritas:
Os serviços médicos e hospitalares, exames
complementares, próteses e órteses terăo por base a tabela do Plano de
Assistęncia ŕ Saúde dos Servidores do Estado de Santa Catarina - PAS.
Os medicamentos terăo por base a Tabela de
Medicamentos Genéricos ou, no mínimo, tręs orçamentos.
O transporte e a estadia terăo por base as diárias
relativas ao cargo do servidor acidentado, conforme os critérios previstos no
Decreto nş 133, de 12 de abril de 1999 e na Instruçăo Normativa nş
001/GABS/SEA, de 27 de abril de 1999 e suas alteraçőes posteriores.
Outros complementos como: óculos, por exemplo,
necessários ao tratamento do servidor acidentado, serăo pagos ou ressarcidos
mediante a apresentaçăo de, no mínimo, tręs orçamentos.
2 - As despesas deverăo ser comprovadas conforme
instruçőes do setor financeiro do órgăo de origem e em consonância com as
normas do Tribunal de Contas do Estado e da Secretaria de Estado da Fazenda,
bem como, acompanhadas de receita ou de relatório médico, onde conste o nome e
o CRM do profissional.
3 - Nos casos de acidentes de trânsito deverăo ser
descontados do total das despesas os valores recebidos através do seguro
obrigatório de automóveis - Seguro de Danos Pessoais Causados por Veículos
Automotores de Vias Terrestres - DPVAT.
4 - O servidor deverá buscar autorizaçăo prévia no
órgăo ou entidade de origem, antes de efetuar as despesas, exceto em caso de
emergęncia que poderá ser requerida após o atendimento.
5 - Năo serăo passíveis de ressarcimento:
a) as despesas năo vinculadas diretamente ŕ lesăo
sofrida pelo servidor como: danos materiais em veículos, serviços de guincho
entre outras;
b) os atendimentos efetuados pelo Sistema Único de
Saúde - SUS;
c) as despesas cobertas por outro tipo de plano de
saúde ou plano de seguro.
6 - Os procedimentos para tratamento do acidentado
deverăo ser realizados, se possível, em estabelecimentos localizados no
território do Estado de Santa Catarina, mais próximo da residęncia do servidor
acidentado.
7 - Todos os procedimentos constantes desta
Instruçăo Normativa somente terăo validade após a caracterizaçăo de acidente em
serviço ou doença profissional, pela Geręncia de Saúde Ocupacional - GESAO.
ANEXO X
RESOLUÇĂO CFM 1851/2008
EMISSĂO DE ATESTADOS MÉDICOS
(Publicada no D.O.U., de 18 de agosto de 2008, Seçăo I,
p. 256).
Altera o art. 3ş da Resoluçăo CFM nş 1.658, de 13 de
fevereiro de 2002, que normatiza a emissăo de atestados médicos e dá outras
providęncias.
O CONSELHO FEDERAL DE MEDICINA, no uso das atribuiçőes
conferidas pela Lei nş 3.268, de 30 de setembro de 1957, regulamentada pelo
Decreto nş 44.045, de 19 de julho de 1958, e a Lei nş 11.000, de 15 de dezembro
de 2004, que altera a Lei nş 3.268/57 e
CONSIDERANDO que o médico
assistente é o profissional que acompanha o paciente em sua doença e evoluçăo
e, quando necessário, emite o devido atestado ou relatório médico e, a
princípio, existem condicionantes a limitar a sua conduta quando o paciente
necessita buscar benefícios, em especial, previdenciários;
CONSIDERANDO que o médico
perito é o profissional incumbido, por lei, de avaliar a condiçăo laborativa do
examinado, para fins de enquadramento na situaçăo legal pertinente, sendo que o
motivo mais frequente é a habilitaçăo a um benefício por incapacidade;
CONSIDERANDO o Parecer CFM nş 5/08, de 18 de abril de
2008;
CONSIDERANDO, finalmente, o decidido na Sessăo
Plenária realizada em 14 de agosto de 2008,
RESOLVE:
Art. 1ş O artigo 3ş da Resoluçăo CFM nş 1.658, de 13
de dezembro de 2002, passa a vigorar com a seguinte redaçăo:
“Art. 3ş Na elaboraçăo do atestado médico, o médico
assistente observará os seguintes procedimentos”:
I - especificar o tempo concedido de dispensa ŕ
atividade, necessário para a recuperaçăo do paciente;
II - estabelecer o diagnóstico, quando expressamente
autorizado pelo paciente;
III - registrar os dados de maneira legível;
IV - identificar-se como emissor, mediante
assinatura e carimbo ou número de registro no Conselho Regional de Medicina.
Parágrafo único.
Quando o atestado for solicitado pelo paciente ou seu representante
legal para fins de perícia médica deverá observar:
I - o diagnóstico;
II - os resultados dos exames complementares;
III - a conduta terapęutica;
IV - o prognóstico;
V - as consequęncias ŕ saúde do paciente;
VI - o provável tempo de repouso estimado necessário
para a sua recuperaçăo, que complementará o parecer fundamentado do médico
perito, a quem cabe legalmente a decisăo do benefício previdenciário, tais
como: aposentadoria, invalidez definitiva, readaptaçăo;
VII - registrar os dados de maneira legível;
VIII - identificar-se como emissor, mediante
assinatura e carimbo ou número de registro no Conselho Regional de Medicina.”
Art.
2ş Esta resoluçăo entra em vigor na data de sua publicaçăo.
Brasília-DF, 14 de agosto de 2008.
EDSON DE OLIVIERA ANDRADE
Presidente
LIVIA BARROS
GARÇĂO
Secretária-Geral
EXPOSIÇĂO DE MOTIVOS DA
RESOLUÇĂO CFM Nş 1.851/2008
A fim de năo dar margem a
interpretaçőes conflitantes ao artigo 3ş da RESOLUÇĂO CFM n.ş 1.658/2002, que
normatiza a emissăo de atestados médicos, impőe-se a sua revisăo, visto que
disposiçőes emanadas de instâncias inferiores tęm trazido grande discussăo no
meio médico acerca da atuaçăo, em especial, do médico perito frente ao médico
assistente do paciente.
O aludido artigo 3ş, estabelece que: “Na elaboraçăo do atestado médico,
o médico assistente observará os seguintes procedimentos:
a) Especificar o tempo
concedido de dispensa ŕ atividade, necessário para a completa recuperaçăo do
paciente;
b) Estabelecer o diagnóstico, quando
expressamente autorizado pelo paciente;
c)
registrar os dados de maneira legível;
d) identificar-se como emissor mediante assinatura e
carimbo ou número de registro no Conselho Regional de Medicina.
Adequando a discussăo ŕ
constante evoluçăo que sofre nossa sociedade, em especial, na área da Medicina,
impőe ao órgăo máximo da categoria, em última instância, disciplinar
controvérsias reinantes no seio da classe, afastando, assim, eventual
ingeręncia e fatores de conflito na relaçăo médico-paciente e INSS.
Nesse
sentido, antes de adentrar ao âmago da discussăo, deve-se observar a hierarquia
das normas e seus planos hierárquicos, vendo-se que no ápice da pirâmide
encontra-se o Conselho Federal de Medicina, tendo na base todos os Conselhos
Regionais, que embora detenham autonomia funcional, devem obedięncia normativa
ŕquele.
A vista disso, se tem que năo pode existir
ordenamentos conflitantes no seio dos Conselhos Federal e Regionais,
disciplinando de forma diversa um mesmo tema.
Dentro dessa
ordem de idéias, se faz necessário, para năo dizer exigível, manifestaçăo
casuística do Conselho Federal acerca do referido artigo, frente ŕ dinâmica dos
fatos que se vivenciam.
É necessário
que o Conselho Federal, de uma vez por todas, normatize a atuaçăo do médico
assistente e do médico-perito frente ao paciente, contudo, convém verificar as
figuras desses profissionais, de forma isolada, para se poder concluir o
presente trabalho.
Assim, temos
que o médico assistente é o profissional que acompanha o paciente em sua doença
e evoluçăo e, quando necessário, emite o devido atestado ou relatório médico e,
a princípio, existem condicionantes a limitar a sua conduta quando o paciente
necessita buscar benefícios, em especial, previdenciários.
De outro
lado, o médico perito é o profissional incumbido, por lei, de avaliar a
condiçăo laborativa do examinado, para fins de enquadramento na situaçăo legal
pertinente, sendo que o motivo mais frequente é a habilitaçăo a um benefício
por incapacidade.
A atividade
pericial, no âmbito Conselhal e associativo, se constitui hoje em uma área de
atuaçăo de todas as especialidades e é regulamentada pela Lei nş 10.876, de 2
de junho de 2004. Esta Lei estabelece que compete privativamente aos ocupantes
do cargo de Perito Médico da Previdęncia Social e, supletivamente, aos
ocupantes do cargo de Supervisor Médico-Pericial da carreira, o exercício das
atividades médico-periciais inerentes ao Regime Geral da Previdęncia Social,
especialmente:
I - emissăo
de parecer conclusivo quanto ŕ capacidade laboral para fins previdenciários;
II -
inspeçăo de ambientes de trabalho para fins previdenciários;
III -
caracterizaçăo da invalidez para benefícios previdenciários e assistenciais; e
IV -
execuçăo das demais atividades definidas em regulamento.
Parágrafo
único. Os Peritos Médicos da Previdęncia Social poderăo requisitar exames
complementares e pareceres especializados a serem realizados por terceiros
contratados ou conveniados pelo INSS, quando necessários ao desempenho de suas
atividades.
Em
funçăo disso, a atividade médico-pericial, em especial do INSS, tem por
finalidade precípua a emissăo de parecer técnico conclusivo na avaliaçăo de
incapacidades laborativas, em face de situaçőes previstas em lei, bem como a
análise de requerimentos de diversos benefícios, sejam assistenciais, ou
indenizatórios.
Portanto, é
imperativo afastar, ou mesmo retirar, a atribuiçăo do médico assistente de
“sugerir” ao paciente condutas inerentes e específicas da atuaçăo do médico
perito, posto serem distintas as atuaçőes desses profissionais. Expectativa
gerada por sugestăo, năo contemplada pelo entendimento do perito, cria
situaçőes, năo só de indisposiçăo aos médicos peritos, mas pode gerar agressőes
físicas, inclusive fatais, como já ocorridas.
Acentua-se
forçosamente, que năo se pode conferir ao médico assistente a prerrogativa de
indicar o benefício previdenciário, conduta inerente ŕ funçăo do médico perito.
Propőe-se, entăo, retirar a palavra “completa” do
item a) do artigo 3ş e acrescentar um parágrafo único neste mesmo artigo,
normatizando especificamente o atestado para fins de perícia médica.
GERSON ZAFALON MARTINS
Conselheiro Relator
DAS REFERĘNCIAS BIBLIOGRÁFICAS
Centers
For Disease Control -
CDC, Atlanta/USA, 1993.
Classificaçăo cardiopatias: New York Heart Association
- NYHA.
Estatuto
da Polícia Civil, Lei nş 6.843, de 29 de julho de 1986.
Estatuto
do Magistério, Lei nş 6.844, de 28 de julho de 1986.
Estatuto
do Servidor Público do Estado de Santa Catarina, Lei nş 6.745, de 28 de
dezembro de 1985.
Informativo
da Associaçăo Nacional de Medicina do Trabalho - ANAMT nş 11 - Trabalho
de Pessoa Portadora de Deficięncia - Normas Legais, 2000.
Manual
de avaliaçăo das doenças e afecçőes que excluem a exigęncia de caręncia para
concessăo de auxílio-doença ou de aposentadoria por invalidez, do Regime Geral
de Previdęncia Social, regulamentado pela Lei nş 8.213, de 1991 - MPAS.
Manual
de Normas Técnicas Médico-Periciais. 1Ş ediçăo, 2006, da Diretoria de Saúde do
Servidor, regulamentado pelo Decreto nş 4.167,
de 30 de março de 2006.
Manual
de Perícia Médica do Ministério da Saúde. 2Ş ediçăo, 2005.
Manual
de Procedimentos Técnicos da Junta Médica Oficial de Santa Catarina, 1991.
Memorando
2050121/004/2002 - Serviço de Benefícios da Previdęncia Social, 2002.
Normas
e Orientaçőes da Perícia Médica do Estado de Săo Paulo. 2Ş ediçăo, 1990.
Portaria
nş 437, da Secretaria Geral da Presidęncia da República.
Regime
Próprio de Previdęncia dos Servidores do Estado de Santa Catarina, 2008.
Regulamento
do Regime Próprio de Previdęncia do Estado de Santa Catarina, 2009.
Consenso
Nacional sobre Voz Profissional, 2004.
Resoluçőes
e pareceres do Conselho Federal de Medicina - CFM, 2008.
DA
ELABORAÇĂO DO MANUAL
PRIMEIRA EDIÇĂO
GRUPO DE TRABALHO
Dra. Nadia Maria Hallack Porto - Coordenadora
do Trabalho
Dr. Jorge Luiz Tramujas
Dr. Júlio Coutinho Filho
Dr. Luiz Ricardo Rau
Dra. Raquel Dutra Costa
Dr. Roque Luiz Santana
Dra. Maria Cristina Remor Moritz
SEGUNDA EDIÇĂO
ATUALIZAÇĂO DA PRIMEIRA EDIÇĂO:
Dra. Nadia Maria Hallack Porto
Dr. Jorge Luiz Tramujas
Dr. Júlio Coutinho Filho
Dr. Nicolau Heuko Filho
Dr. Olandim Queiroz da Fonseca Filho
APOIO ADMINISTRATIVO
Gilberto Dacoréggio Jeremias
Lauricéia Maciel
Maria Emília Luz
Tânia Regina Maurício Silva
Isabela Rosar Ramos
Pedro Canísio Hames
REVISĂO TÉCNICA
Dr. Nicolau Heuko Filho
Dra. Maria Cristina Remor Moritz
Dra. Andréia Figueiró da Silva Barcellos
Dra. Andressa Tribeck Ferreira Tomaz
Dra. Manuela Mendonça Lisboa Beirăo
FINALIZAÇĂO
Dr. Nicolau Heuko Filho
Dra. Andressa Tribeck Ferreira Tomaz
Dra. Manuela Mendonça Lisboa Beirăo